Одна из характерных особенностей современной инфекционной патологии – увеличение частоты инфекционно-воспалительных заболеваний и дисбиозов влагалища, вызванных условно-патогенными микроорганизмами. Терапия данной патологии представляет значительные практические трудности вследствие устойчивости инфектантов к этиотропной терапии, а также тенденции к частому рецидивированию [7, 8].
Сформировавшиеся в процессе длительной эволюции достаточно сложные и совершенные механизмы биологической защиты формируют устойчивость половых органов к возможному воздействию различных патогенных факторов, в т.ч. инфекционных агентов [6].
Один из барьеров, препятствующих развитию бактериального вагиноза (БВ), выполняет кислая среда влагалища. Под влиянием эстрогенов клетки многослойного плоского эпителия, выстилающего стенки влагалища, слущиваются и благодаря цитолизу высвобождают гликоген. Нормальная микробная флора влагалища (лактобактерии) способствует расщеплению гликогена до молочной кислоты, концентрация которой в содержимом влагалища достигает 0,3–0,5 %. Указанная степень кислотности влагалищного содержимого, оптимальная для жизнедеятельности нормальной микрофлоры влагалища, тормозит развитие условно-патогенных и патогенных микроорганизмов [10].
Лактобациллы служат типичным представителем микрофлоры половой сферы и присутствуют у большинства здоровых женщин в концентрации 8,4 × 106 колониеобразующих единиц (КОЕ)/мл. Резкое снижение или исчезновение лактобактерий из влагалища способствует развитию инфекционного патологического процесса. Защитные способности лактобацилл реализуются за счет способности продуцировать лизоцим, перекись водорода и молочную кислоту. Последняя определяет кислую реакцию рН вагинального содержимого, в норме составляющую 3,8–4,5, что препятствует размножению ацидофобных бактерий [1, 2, 10].
К альтернативным вариантам антибактериальной терапии БВ относится применение антисептиков. Их назначают интравагинально с целью элиминации возбудителей БВ. Некоторые авторы рекомендуют использовать данную группу препаратов в качестве профилактики гнойно-септических осложнений в послеродовом и послеоперационном периодах. Преимущество антисептиков – возможность их использования в I триместре беременности, когда антибактериальные препараты, действующие на анаэробную флору, противопоказаны [3].
Поскольку БВ сопровождается смещением рН влагалища в щелочную сторону, для создания оптимальных физиологических условий среды влагалища применяют рН-снижающие препараты, например аскорбиновую, молочную кислоты. В результате закисления среды происходит выраженное подавление роста анаэробных бактерий и восстановление нормальной микрофлоры влагалища [5, 12, 13].
На основании вышеизложенного целью нашей работы стала оценка эффективности использования комплексной терапии БВ препаратами хлоргексидина и молочной кислоты.
Материал и методы
В данное исследование были включены 70 женщин репродуктивного возраста, обратившихся в женскую консультацию за плановым ежегодным обследованием, в результате которого им был установлен диагноз БВ.
Для верификации диагноза БВ всем пациенткам были выполнены следующие обследования: анализ анамнестических данных; клиническая оценка вагинального отделяемого и состояния слизистой оболочки вульвы и влагалища; определение рН влагалищной среды и аминного теста; микроскопическое исследование влагалищного мазка с окраской по Граму и метиленовым синим.
Диагноз БВ был поставлен на основании трех из четырех диагностических тестов, предложенных R. Amsel и включивших:
- Патологический характер вагинальных выделений;
- рН вагинального отделяемого более 4,5;
- Положительный аминный тест;
- Выявление ключевых клеток при микроскопическом исследовании влажных неокрашенных препаратов вагинального отделяемого и в мазках, окрашенных по Граму.
После верификации диагноза все женщины в случайном порядке были разделены на две группы в зависимости от проводимой терапии. Основную группу (ОГ) составили 35 пациенток, которым в качестве лечения была назначена комбинация препаратов хлоргексидина и молочной кислоты (Гексикон по 1 суппозиторию 2 раза в сутки в течение 10 дней, далее Фемилекс по 1 суппозиторию на ночь в течение 10 дней). В группу сравнения (ГС) были включены тоже 35 женщин, получавших терапию только хлоргексидином (Гексикон по 1 суппозиторию 2 раза в сутки в течение 10 дней).
Результаты и обсуждение
После оценки социальных факторов выявлено, что в ОГ число пациенток, имевших ранний сексуальный дебют (до 18 лет), составило 19 (54,29 ± 7,73 %), а в ГС – 10 (28,57 ± 7,64 %) (p < 0,05).
При оценке менструальной функции большинство пациенток обеих групп отмечали наличие нормопонирующего менструального цикла, умеренные и безболезненные менструации длительностью 4–5 дней.
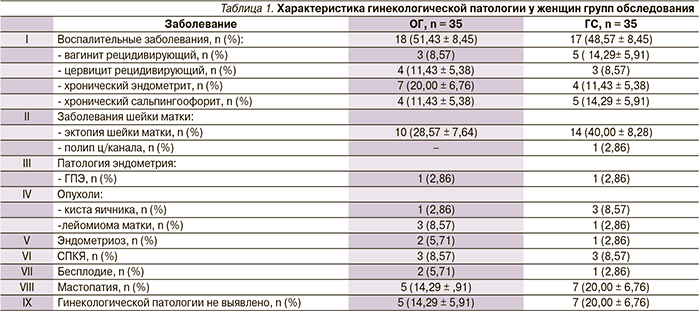
По данным табл. 1, у пациенток обеих групп преобладают заболевания шейки матки: у 10 (28,57 ± 7,64 %) женщин ОГ, у 14 (40,00 ± 8,28 %) – ГС, а также воспалительные заболевания половых органов: у 18 (51,43 ± 8,45 %) женщин ОГ и 17 (48,57 ± 8,45 %) – ГС.
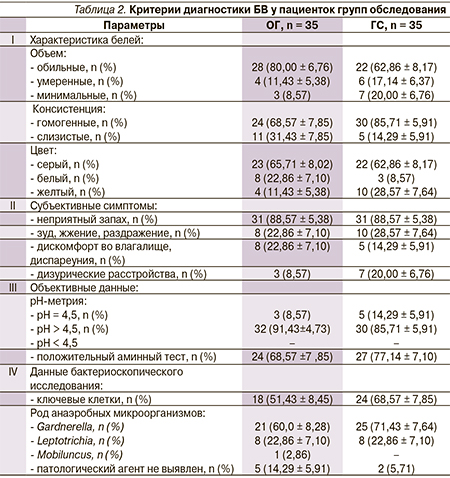
Обильные выделения из половых путей в течение длительного времени отметили 28 (80,00 ± 6,76 %) пациенток ОГ и 22 (62,86 ± 8,17 %) – ГС. Многие из них неоднократно получали системную и/или местную антибактериальную терапию, приводившую лишь к временному эффекту. Неприятный «рыбный» запах белей отметила 31 (88,57 ± 5,38 %) пациентка каждой группы. Примерно каждая 4-я пациентка ОГ и ГС указала на наличие зуда, жжения или дискомфорта во влагалище. Три (8,57 %) пациентки ОГ и 7 (20,00 ± 6,76 %) – ГС страдали дизурическими расстройствами (табл. 2).
При осмотре выделения большинства пациенток обеих групп были гомогенными по консистенции: у 24 (68,57 ± 7,85 %) женщин ОГ и у 30 (85,71 ± 5,91 %) – ГС; серыми по цвету у 23 (65,71 ± 8,02 %) женщин ОГ и у 22 (62,86 ± 8,17 %) – ГС (табл. 2).
Как следует из данных, представленных в табл. 2, при определении кислотности вагинального содержимого большинства женщин (ОГ – 32 [91,43 ± 4,73 %] и ГС – 30 [85,71 ± 5,91 %]) выявлено наличие рН > 4,5. Положительный аминный тест имел место для большинства женщин ОГ и ГС: 24 (68,57 ± 7,85 %) и 27 (77,14 ± 7,10 %) соответственно.
По данным бактериоскопии, наиболее часто выявлялась Gardnerella vaginalis: у 21 (60,00 ± 8,28 %) пациентки ОГ и у 25 (71,43 ± 7,64 %) –ГС. Ключевые клетки были выявлены более чем у половины женщин обеих групп: у 18 (51,43 ± 8,45 %) – ОГ и у 24 (68,57 ± 7,85 %) – ГС. Достоверных различий при проведении клинико-лабораторного обследования в ОГ и ГС получено не было.
После подтверждения диагноза, согласно намеченному плану, пациенткам было назначено лечение, при этом пациентки ОГ получали комплексную терапию препаратами хлоргексидина и молочной кислоты, а пациентки ГС – только санацию влагалища препаратом хлоргексидина.
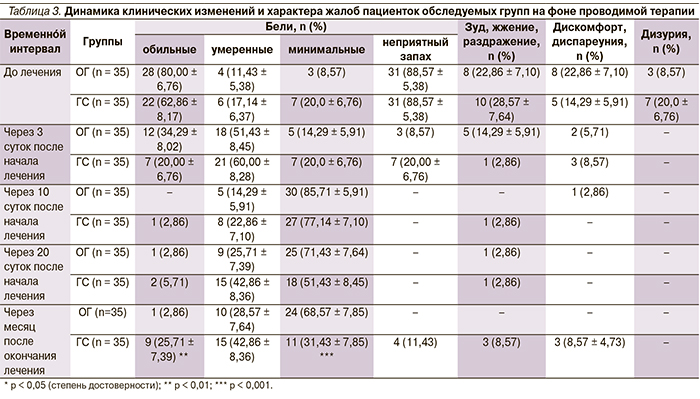
Во время проводимой терапии, а также через месяц после ее окончания проведены повторная оценка жалоб пациенток, объективный осмотр и лабораторная диагностика отделяемого половых путей (табл. 3).
Согласно данным табл. 3, на фоне лечения хлоргексидином отмечено значительное уменьшение объема влагалищных выделений: 35 (100 %) пациенток ОГ и 34 (97,14 ± 2,82 %) – ГС. Однако через месяц после окончания терапии объем белей 9 (25,71 ± 7,39 %) женщин ГС был больше нормы, в ОГ – у 1 (2,86 %) женщины. У 3 (8,57 %) женщин ГС отмечено появление неприятного запаха, зуда и жжение через месяц после окончания лечения.
Во время лечения препаратом молочной кислоты у 1 (2,86 ± 2,82 %) пациентки ОГ имели место обильные выделения творожистого характера, зуд и отек вульвы, что потребовало (после подтверждения диагноза) проведения антимикотической терапии.
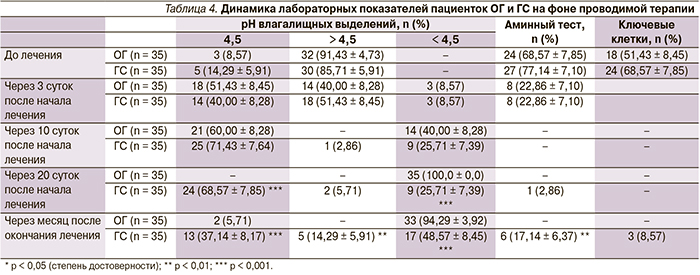
Проанализировав данные, представленные в табл. 4, мы получили следующие результаты: через месяц после окончания терапии реакция среды влагалища всех пациенток ОГ была кислой, тогда как в отношении 5 (14,29 ± 5,91 %) пациенток ГС присутствовал сдвиг рН в щелочную сторону (р < 0,01). Показатель кислотности вагинального содержимого 13 (37,14 ± 8,17 %) женщин ГС был равен 4,5, в ОГ – у 2 (5,71 %) женщин.
Положительный аминный тест после лечения был выявлен у 6 (17,14 ± 6,37 %) обследуемых женщин ГС, в ОГ аминный тест для всех пациенток был негативным (р < 0,01).
По данным бактериоскопического исследования у 8 (3,57 %) пациенток ГС были обнаружены ключевые клетки, тогда как в ОГ они не встретились (различие недостоверно).
Таким образом, в период лечения пациенток ОГ и ГС была получена положительная динамика. У 6 (17,14 ± 6,37 %) пациенток ГС через месяц после проведенной терапии возобновилась клиническая симптоматика БВ. В отношении 100 % пациенток ОГ отмечена нормализация рН вагинального содержимого и отсутствие признаков БВ.
Результаты нашего исследования согласуются с мнением ряда исследователей, считающих, что лечебное воздействие препаратов при БВ должно быть направлено не только на устранение патологического агента, но и на восстановление кислотности вагинального содержимого. Аналогичные данные были получены В.Е. Радзинским (2012), Т.Э. Карапетян (2007), M. Brandt (2009) [4, 9, 11].
Проведенное лечение свиде-тельствует о хорошей клинической эффективности и переносимости предложенной сочетанной поэтапной терапии (хлоргексидин и молочная кислота), что позволяет рекомендовать ее пациенткам с БВ. Рекомендуемая поэтапная схема лечения способствует достоверному снижению частоты рецидивов БВ.



