Одно из самых распространенных заболеваний детского возраста, особенно раннего и дошкольного периодов детства, – это респираторная инфекция верхних дыхательных путей (ВДП), хотя надо заметить, что за последнее пятилетие ее распространенность снизилась на 4,2 % [1]. Респираторная инфекция ВДП – это острая инфекция респираторного тракта с воспалением какого-то участка или всех воздухоносных путей, включая полость носа, придаточных пазух, глотки, гортани. Наиболее часто респираторная инфекция ВДП развивается в осенне-зимний период и ранней весной. Основные симптомы острой респираторной инфекции ВДП – насморк, кашель, чихание, головная боль, боль в горле, боль в глазных яблоках, слабость, вялость, лихорадка.
Причиной респираторной инфекции ВДП в основном является вирусная или вирусно-бактериальная инфекция, но может быть и чисто бактериальная. Из вирусов на первом месте стоят риновирусы, свыше 100 серотипов которых вызывают респираторную инфекцию ВДП. Затем по частоте распространенности среди причин респираторной инфекции ВДП стоят вирусы парагриппа и гриппа. А затем уже аденовирусы, РС-(респираторно-синтициальные)-вирусы и более редкие вирусы, такие как коронавирусы, энтеровирусы и пр. [2–5]. Вирусно-бактериальная этиология инфекции чаще бывает у детей грудного и раннего возраста [3, 4]. Это не случайно, поскольку вирусная инфекция не только вызывает отек и инфильтрацию слизистой оболочки полости носа, соответственно, и обструкцию выводных отверстий, но и, нарушая функцию мерцательного эпителия, ухудшает клиренс и эвакуацию содержимого пазух, тем самым создавая благоприятные условия для развития бактериальной суперинфекции.
Поэтому неудивительно, что в большинстве случаев при лечении острой респираторной инфекции ВДП не требуется проведения системной антибактериальной терапии [6]. Кроме этого именно в раннем возрасте надо учитывать влияние антибиотиков на становление иммунной системы ребенка. Характерное для новорожденного преобладание иммунного Т-хелперного ответа 2-го типа в этом возрасте уступает более зрелому ответу Т-хелперов 1-го типа, что происходит в значительной степени под влиянием стимуляции эндотоксинами и другими продуктами бактериального происхождения. Такая стимуляция происходит во время как бактериальной, так и вирусной инфекции, поскольку и вирусная инфекция сопровождается усиленным размножением пневмотропной флоры. Естественно, применение антибиотиков ослабляет или вообще подавляет эту стимуляцию, способствуя сохранению Тh-2-направленности иммунного ответа, повышающей риск аллергических проявлений и снижающей интенсивность противоинфекционной защиты.
Около 10 % всех острых респираторных заболеваний обусловлены бактериальной микрофлорой – микоплазмами, хламидиями и β-гемолитическими стрептококками группы А, Chlamydia pneumoniаe, Moraxella catarrhalis [2–5, 7].
Следует отметить, что такие заболевания верхних отделов респираторного тракта, как фолликулярная или лакунарная ангина, острый средний гнойный отит, паратонзиллярный абсцесс и эпиглоттит, носят явно бактериальный характер и лечатся только антибиотиками. Среди антибиотиков макролиды находятся в зоне выбора, в частности рокситромицин из-за хорошего профиля переносимости.
Таким образом, алгоритм выбора терапии острой инфекции респираторного тракта у детей определяется нозологией, наиболее вероятной этиологией заболевания, возрастными и преморбидными характеристиками ребенка и должен быть дифференцированным, причем программа терапии заболевания определяется его тяжестью, состоянием здоровья и возрастом ребенка, развитием или риском развития осложнений (табл. 1)
Терапию респираторного заболевания ВДП, даже легкого, необходимо начинать с первых суток болезни. Нельзя рассчитывать на то, что заболевание «само пройдет». Оно рано или поздно пройдет, но могут остаться осложнения: гнойные отиты, синуситы и т. д. К сожалению, до настоящего времени не существует универсальных и безопасных противовирусных химиопрепаратов, эффективных в отношении большинства респираторных вирусов.
Противовирусные химиопрепараты в детском возрасте применяют только при тяжелом течении респираторной инфекции и установленной этиологии. Например, при респираторной инфекции, вызванной вирусом гриппа А, применяют римантадин и его комбинацию с альгинатом. Римантадин препятствует адсорбции, проникновению вируса в клетку хозяина и «раздеванию» вируса гриппа А. Показанием к его назначению служит установленная или высоковероятная гриппозная этиология болезни, о чем свидетельствуют соответствующая эпидемиологическая обстановка, тяжелая, прогрессирующая симптоматика, «запаздывание» катаральных симптомов от нескольких часов до 1–2 дней и высокий риск неблагоприятного исхода заболевания. Используют римантадин у детей старше 1 года [7]. В последние годы детей старше года лечат также препаратом осельтамивир, активным в отношении не только вирусов гриппа А и В, но и вирусов А(H1N1) («свиной грипп») [8]. Его назначают детям весом до 15 кг 30 мг 2 раза в сутки, детям весом от 15 до 23 кг по 45 мг 2 раза в сутки в течение 5 дней. При тяжелой РС-вирусной инфекции, протекающей с явлениями бронхиолита, используется нуклетидный аналог гуанозина – рибавирин, который вводят ингаляционно через небулайзер.
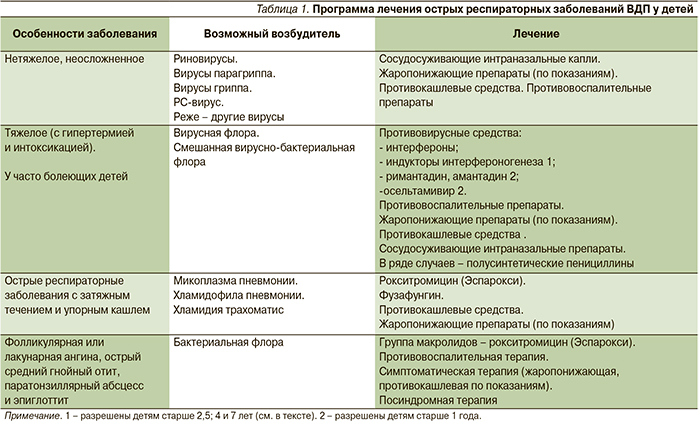
При этом следует помнить, что рибаверин и римантадин имеют достаточно большое число побочных эффектов, среди которых – анемия, поражение печени и почек и др. Поэтому их назначение может быть оправданно только тяжелым течением вирусной инфекции известной этиологии и высоким риском неблагоприятного исхода болезни.
При вирусно-бактериальной этиологии респираторной инфекции ВДП используются антисептики местного действия (гексэтидин, амбазон и др.) или растительный антибиотик местного действия фузафунгин в виде спрея для полости зева и носа: 2–4-кратное введение спрея создает достаточно высокую концентрацию фузафунгина в месте введения [9]. Антимикробный спектр этого препарата соответствует спектру возбудителей респираторных заболеваний. Применение фузафунгина сокращало потребность в использовании не только жаропонижающих средств и интраназальных деконгестантов, но и муколитиков, а также системных антибиотиков при лечении пациентов респираторной инфекцией ВДП вирусно-бактериальной этиологии. Резистентность к нему респираторных патогенов незначительна. Фузафунгин назначают детям начиная с 2,5 лет. Гексэтидином лечат детей начиная с 3 лет, а амбазоном – начиная с 7.
При вирусной и вирусно-бактериальной респираторной инфекциях ВДП достаточно широкое применение нашли такие противовирусные средства, как препараты интерферона и его индукторы [10]. Интерфероны в норме вырабатываются в организме человека при его контакте с инфекциями различного происхождения (вирусными, бактериальными, грибковыми и др.). Следовательно, применение препаратов интерферона абсолютно естественно для человека. Кроме того, интерфероны являются универсальными защитниками, они эффективны в отношении всех респираторных вирусов.
В настоящее время созданы рекомбинантные (генно-инженерные) препараты человеческих интерферонов: интерферона альфа-2b (Виферон, Реаферон, Гриппферон, Реальдирон, Интрон А), интерферона альфа-2а (Роферон-А) и др. [10].
Наиболее эффективными и безопасными для детей считаются рекомбинантные препараты интерферона в комплексе с антиоксидантами, например отечественный препарат Виферон [10], который защищает клетки от повреждения, активизирует иммунную систему, обладает антиоксидантной активностью и предотвращает старение организма. Виферон можно принимать всем, в т.ч. пациентам с аллергией, беременным женщинам и детям, включая новорожденных и недоношенных. Другой отечественный препарат – Гриппферон – тоже является рекомбинантным препаратом интерферона а и может также применяться начиная с периода новорожденности [10]. Оба эти препарата широко используются при респираторной инфекции ВДП у детей.
Из группы индукторов интерферона у детей старше 6 месяцев может быть использован Анаферон детский, гомеопатический препарат, действие которого основано на введении сверхмалых доз антител к интерферону-γ, что, как предполагается, стимулирует эндогенный синтез интерферона-γ.
С 2,5 лет используется индуктор синтеза эндогенного интерферона Арбидол. Индуктор синтеза интерферона меглюмина акридонацетат разрешен к применению детьми старше 4 лет, а тилорон – только детьми старше 7 лет [11].
При среднетяжелой и тяжелой респираторной инфекции ВДП используется противовоспалительная терапия фенспиридом гидрохлоридом [12]. Его действие основано на подавлении транспорта ионов кальция в клетки, в результате замедляется образование простагландинов, лейкотриенов и тромбоксанов и снижается степень воспалительного отека тканей и секреторной активности бокаловидных клеток слизистых оболочек. Противовоспалительный эффект фенспирида гидрохлорида уменьшает действие основных патогенетических факторов респираторных инфекций, способствующих развитию воспаления, гиперсекреции слизи, гиперреактивности и обструкции бронхов.
Лечение всех детей с респираторной инфекцией ВДП независимо от ее тяжести включает симптоматическую терапию, цель которой – уменьшить выраженность клинических проявлений заболевания, влияющих на самочувствие ребенка. При этом, как правило, используются жаропонижающие препараты, деконгестанты и противокашлевые средства.
Жаропонижающая терапия должна проводиться при температуре тела выше 38,5–39,0 °С, причем если повышение температуры тела не сопровождается ухудшением самочувствия ребенка, он не отказывается от питья, кожа его влажная, розовая, а ладони и стопы теплые, то от назначения антипиретиков можно воздержаться, ограничившись физическими методами охлаждения. Абсолютными показаниями к применению антипиретиков является лихорадка с ознобом, головной болью, миалгиями, проявлениями токсикоза. К группе риска относятся дети в возрасте до 3 месяцев, имеющие фебрильные судороги в анамнезе, тяжелые заболевания центральной нервной системы, сердечно-сосудистой и респираторной систем, наследственные нарушения метаболизма, они получают антипиретики даже при более низкой температуре тела [2, 3]. Препаратами выбора для проведения жаропонижающей терапии у детей являются парацетамол и ибупрофен.
Для купирования насморка, одного из наиболее частых симптомов при респираторной инфекции ВДП, применяют преимущественно местные антиконгестанты – производные имидазолина и фенилэфрина. К имидазолинам относятся оксиметазолин, ксилометазолин, тетризолин, инданазолин и нафазолин (табл. 2).

Противокашлевые средства назначают, когда кашель мучает и нарушает спокойствие, сон и поведение ребенка. В зависимости от механизма действия среди них выделяют препараты центрального и периферического действий. Но если препараты центрального действия показаны, только когда появляется необходимость подавления кашлевого рефлекса, например при коклюше, сухом плеврите, переломе ребра, травме грудной клетки, то препараты периферического действия назначаются во всех случаях. При этом выбор конкретных препаратов зависит от клинических особенностей (частота кашля, его интенсивность, тембр, периодичность, болезненность, продуктивность, характер мокроты, время появления и его продолжительность и др.) и индивидуальной переносимости, а также фармакодинамических и фармакокинетических свойств лекарственного средства. Противокашлевые средства периферического действия оказывают влияние либо на афферентный, либо на эфферентный компоненты кашлевого рефлекса. Препараты с афферентным эффектом действуют как мягкие анальгетики или анестетики на рецепторный аппарат слизистой оболочки дыхательных путей и уменьшают рефлекторную стимуляцию кашлевого рефлекса. Кроме того, они изменяют образование и вязкость секрета, расслабляют гладкую мускулатуру бронхов. Препараты с эфферентным действием повышают подвижность секрета, как бы улучшая его «скольжение» по слизистой оболочке, уменьшают вязкость слизи или усиливают эффективность и силу самого кашлевого механизма [13].
Естественно, что при респираторной инфекции ВДП возникает необходимость в назначении препаратов с афферентным действием, к которым относятся обволакивающие, отхаркивающие и увлажняющие слизистую оболочку носо- и ротоглотки. Обволакивающие противокашлевые средства в основном применяются при кашле, возникающем при раздражении слизистой оболочки верхних отделов респираторного тракта. Действие их основано на создании защитного слоя на слизистой оболочке носо- и ротоглотки. Обычно они представляют собой сборы, сиропы, чаи и таблетки для рассасывания, содержащие растительные экстракты (эвкалипта, тимьяна, белой акации, лакрицы, дикой вишни и др.), а также глицерин, мед и другие компоненты. Отхаркивающие противокашлевые средства включают растительные экстракты трав (алтей, анис, девятисил, багульник, душица, мать-и-мачеха, подорожник, росянка, солодка, сосновые почки, фиалка, тимьян и др.), терпингидрат [13]. Большинство из отхаркивающих препаратов усиливает секрецию слизи за счет рефлекторного раздражения желез слизистой оболочки бронхов. Например, Эвкабал обладает прямым действием на секреторные бронхиальные клетки, он выделяется в просвет бронхиального дерева, усиливая при этом секрецию слизи. Кроме того, он снимает раздражение слизистой оболочки верхних дыхательных путей, активирует моторную функцию бронхиол и реснитчатого эпителия слизистой оболочки бронхов. Таким образом, Эвкабал обладает отхаркивающим, муколитическим и секретолитическим действиями, применяется как при сухом, так и при влажном кашле [14].
Эвкабал представляет собой комбинированный препарат растительного происхождения, он содержит жидкие экстракты тимьяна и подорожника. Грудным детям с 6 месяцев и детям раннего и дошкольного возраста Эвкабал сироп назначают по 1 чайной ложке 3–5 раз в сутки, детям школьного возраста – по 1 столовой ложке 3–5 раз в сутки.
Эвкабал при лечении респираторной инфекции можно сочетать с Эвкабалом С. Эвкабал С – это отхаркивающий препарат растительного происхождения для ингаляций, ванн и наружного применения. Он содержит эвкалиптовое масло и масло хвои сосны. Оказывает также противовоспалительное действие. При применении препарата в виде растираний рекомендуется 2–3 раза/сут нанести полоску эмульсии длиной 3–5 см на кожу груди и межлопаточную область и хорошо растереть. При применении препарата в виде паровых ингаляций рекомендуется полоску эмульсии длиной 3–5 см добавить в 1–2 литра горячей воды, перемешать и дышать паром под полотенцем. При применении препарата в виде ванн (в основном к грудным детям в возрасте старше 2 месяцев и детям раннего возраста) полоску эмульсии длиной 8–10 см добавляют к 20 литрам воды температуры 36–37 °C (для грудных детей) или 2 полоски длиной 10 см на 40 литров (для детей раннего возраста). Продолжительность купания – 10 минут. Ванны повторяют 3–4 раза в неделю. Дополнительно эмульсию втирают при необходимости в кожу груди и межлопаточную область.
Противопоказаниями к применению Эвкабала С служат бронхиальная астма, коклюш, детский возраст до 5 лет для применения в виде ингаляций, повышенная чувствительность к компонентам препарата.
Таким образом, лечение острых респираторных заболеваний ВДП – актуальная, но непростая задача. Комплексная терапия должна строиться с учетом основных этиологических и патогенетических факторов заболевания, а использование современных фармакологических препаратов обеспечивает эффективность проводимого лечения. При этом детьми должны быть использованы только те лекарственные средства, безопасность и клиническая эффективность которых основаны на принципах доказательной медицины.


