Своевременное начало инсулинотерапии обеспечивает больным сахарным диабетом 2 типа (СД2) улучшение гликемического контроля, замедление прогрессирования осложнений и повышение качества жизни пациентов [1]. Одним из основных вопросов для врача и системы здравоохранения в целом является выбор оптимального соотношения эффективности и безопасности, цены и качества инсулинотерапии [2].
В 2004 г. был получен первый высококачественный инсулин с полным циклом производства на территории Российской Федерации. На основе субстанции ОАО «ГЕРОФАРМ-Био» производится государственный стандартный образец генно-инженерного инсулина человека, который используется для тестирования препаратов как произведенных в России, так и ввозимых из-за рубежа. Три европейские лаборатории (Proteome Factory AG Berlin, Prolytic GmbH Frankfurt am Main, Labor L+S A) подтвердили соответствие выпускаемой субстанции инсулина качеству европейской фармакопеи [3].
В России имеется первый опыт использования ринсулинов в лечении пациентов, страдающих как СД 1 типа, так и СД2 [4–6].
Задачей исследования явилась оценка эффективности и безопасности препаратов инсулина средней продолжительности действия истинно российского производства (Ринсулин НПХ) для пациентов с СД2. Исследование проведено в 2010–2011 гг. на базе 4 эндокринологических отделений Нижнего Новгорода: ГБУЗ НО НОКБ им. Н.А. Семашко, ММО БПО № 4, ММО ГКБ № 33, ММО ГКБ № 13.
Материал и методы
В исследование вошли 37 пациентов с диагнозом СД2, в возрасте старше 35 лет и уровнем гликозилированного гемоглобина (HbA1c) > 7,5 % и неэффективностью терапии пероральными сахароснижающими препаратами (ПССП) в максимальной дозе. Критериями невключения в исследование стали беременность, кетоацидоз, наличие двух и более тяжелых осложнений СД. Дополнительно к ПССП 23 пациентам был назначен Ринсулин НПХ (инсулин-изофан [человеческий генно-инженерный]), 14 пациентов начали принимать Хумулин НПХ (инсулин-изофан [человеческий генно-инженерный]).
Перед началом инсулинотерапии пациенты прошли обучение в школах диабета и подписали информированное согласие. Всем участникам были выданы средства для ежедневного самоконтроля гликемии. Рутинные исследования фиксировались до подключения инсулина-изофана, через 2 недели и через 8 недель терапии.
Уровень глюкозы определялся в капиллярной крови глюкозооксидазным методом на анализаторе «Биосен 5030», на глюкометрах «Аккучек Актив», «Элите» натощак (ГПН – глюкоза плазмы натощак) и через 2 часа после еды (ППГ – постпрандиальная гликемия), выражался в ммоль/л. HbA1c определялся на жидкостном хроматографе Bio-Rad со стандартными наборами (France). В динамике оценивалась масса тела пациента и удовлетворенность лечением, которая оценивалась самим пациентом от 1 (крайне неудовлетворительно) до 5 баллов (отлично).
Полученные в ходе исследования результаты обрабатывались статистически общепринятыми методами статистики на компьютере IBM PC при помощи пакета прикладных программ для обработки медицинской и биологической информации «Statistica 6.0» (StatSoft,Inc.,США).
Непараметрические данные описывались в виде медианы, нижнего квартиля (25-й процентиль) и верхнего квартиля (75-й процентиль) в формате (Мe [25p;75p]). При распределении, отличном от нормального, для определения различий между двумя зависимыми группами использовался критерий Вилкоксона, а между независимыми – Манна–Уитни. Статистически значимыми считаются данные при р < 0,05. Статистическая значимость 95 % доверительный интервал – 5 %. В случае множественных сравнений проведено попарное сравнение групп с использованием непараметрического теста Манна–Уитни [7].
РЕЗУЛЬТАТЫ
1. Подгруппа Ринсулин НПХ
Для проведения исследования безопасности и эффективности применения Ринсулина® НПХ был выбран следующий режим инсулинотерапии: 2 инъекции инсулина-изофана и прием ПССП.
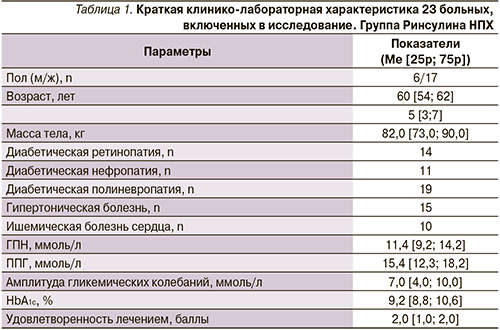
Для полного анализа и решения поставленных задач обработано 23 протокола. Все пациенты до включения в исследование получали пероральную сахароснижающую терапию, как правило комбинацию манинила 3,5 мг (от 2 до 4 таблеток в сутки) и метформина (от 1000 до 2000 мг/сут).
У всех больных отмечена декомпенсация углеводного обмена (HbA1c > 7, 5 %) (табл. 1). Пациентам был назначен Ринсулин® НПХ, титрация начата с 10 ЕД в сутки. В конце исследования доза Ринсулина НПХ составила в среднем 22 единицы (от 18 до 26 единиц).
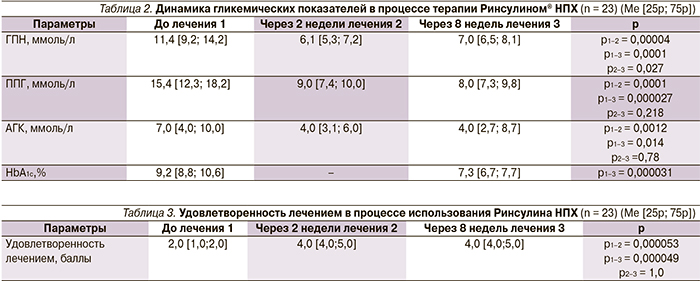
В результате подключения Ринсулина НПХ в терапию больных СД статистически значимо снизилась гликемия плазмы натощак через 2 недели терапии (на 5,3 ммоль/л от исходного показателя) и продолжала снижаться до 8-й недели (на 4,4 ммоль/л от исходного показателя). ППГ значимо снизилась ко 2-й неделе терапии (на 6,4 ммоль/л от исходного показателя), не изменяясь до 8-й недели (на 7,4 ммоль/л от исходного).
Амплитуда гликемических колебаний (АГК) также значимо изменилась в процессе терапии через 2 недели. Статистически и клинически значимо было уменьшение HbA1c в среднем на 1,9 % за 2 месяца при подключении Ринсулина® НПХ (табл. 2).
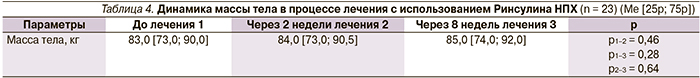
В процессе лечения было выявлено статистически значимое увеличение удовлетворенностью лечением и желанием его продолжить. Пациенты не заявляли о том, что выбранная схема для них слишком сложная или они испытывают негативные эмоции от инъекций инсулина (табл. 3).
В процессе применения Ринсулина НПХ у пациентов отмечена незначительная прибавка веса около 2 кг (табл. 4).
За все время наблюдения у пациентов тяжелых гипогликемий не было. Количество ночных гипогликемий статистически значимо не увеличилось. Следовательно, при добавлении Ринсулина НПХ к имеющейся базисной сахароснижающей терапии можно достичь не только полноценной компенсации углеводного обмена у пациентов с СД2, но и значительно улучшить качество жизни наших больных (оценивалось по отсутствию тяжелых и ночных гипогликемий, незначительному увеличению массы тела, удовлетворенности от назначенной схемы лечения).
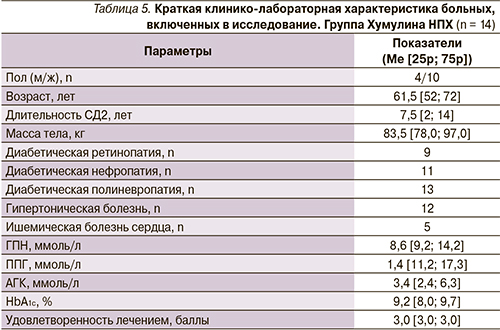
2. Подгруппа Хумулина НПХ
Контрольную группу в исследовании составили 14 человек, которым был назначен Хумулин НПХ. Все пациенты до включения в исследование получали пероральную сахароснижающую терапию: как правило комбинацию манинила 3,5 мг (от 2 до 4 таблеток в сутки) и метформина (от 1000 до 2000 мг/сут). У всех больных отмечена декомпенсация углеводного обмена (HbA1c > 7, 5 %). Пациентам был назначен Хумулин НПХ, титрация начата с 10 ЕД в сутки. Выборки однородны и сопоставимы (табл. 5). В конце исследования доза Хумулина НПХ составила 22 [14; 28] единицы.
В результате подключения Хумулина НПХ в терапию больных СД статистически значимо снизилась ГПН через 2 недели терапии (на 1,6 ммоль/л от исходного показателя и на 1,9 ммоль/л через 8 недель). Изменение ППГ было на 2-й неделе терапии (на 2,85 ммоль/л от исходного показателя), значимых различий между 2-й и 8-й неделями терапии не выявлено (на 3,3 ммоль/л от исходного показателя) (табл. 6).
АГК также статистически значимо изменилась лишь через 8 недель. Статистически и клинически значимо было уменьшение уровня HbA1c – в среднем на 1,35 % за 2 месяца комбинированной терапии.
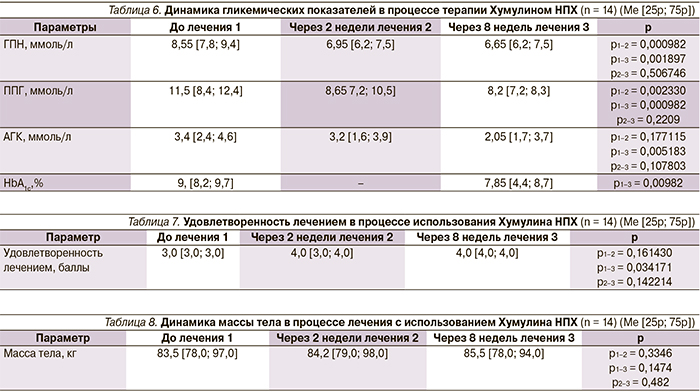
Удовлетворенность лечением статистически значимо возросла к 8-й неделе терапии Хумулином НПХ (табл. 7).
В процессе приема Хумулина НПХ зафиксирована прибавка массы тела около 2 кг (табл. 8).
В течение всего времени наблюдений не было зафиксировано статистически значимого увеличения числа эпизодов тяжелой гипогликемии.
При попарном сравнении независимых показателей углеводного обмена по критерию Манна–Уитни не обнаружено статистически значимых различий.
Полученные данные позволяют говорить о том, что не обнаружено значимых различий в эффекте инсулина Ринсулин НПХ от Хумулина НПХ при проведении инсулинотерапии у пациентов с СД2 в течение 8 недель. Кроме того, не оправдались опасения насчет возникновения тяжелых гипогликемических состояний в связи с трудностью титрации дозы инсулина. С учетом результатов других работ, посвященных изучению этих инсулинов при длительном лечении пациентов с СД, можно говорить об эффективности этих препаратов, сравнимой с традиционно используемыми инсулинами других производителей [3–6]. Они могут применяться для начала инсулинотерапии пациентов, ранее не получавших инсулин, а также при необходимости для замены ими других препаратов инсулина. При переводе на препарат Ринсулин НПХ с других торговых марок инсулина можно рекомендовать использование тех же доз и режимов введения с последующей коррекцией по результатам самоконтроля, как это рекомендуется и в других случаях смены препаратов инсулина.
Авторы выражают глубокую благодарность сотрудникам отделений ГБУЗ НО НОКБ им. Н.А. Семашко, ММО БПО № 4, ММО ГКБ № 33, ММО ГКБ №1 3 за сотрудничество и поддержку.


