Донозологический подход в современной медицине является одним из ключевых к профилактике практически всех внутренних болезней, включая одну из самых актуальных и грозных болезней для жителей Санкт-Петербурга – колоректальный рак (КРР) [1–4].
Одним из подразделов донозологического подхода можно считать хронофизиологический подход, позволяющий диагностировать отклонения физиологических биоритмов от нормального уровня именно на функциональной донозологической стадии патологии [5–8].
Донозологический подход является определяющим именно в профилактике внутренних болезней, т.к. направлен на диагностику самых ранних (донозологических) стадий развития множества внутренних болезней. В настоящее время показано, что использование хрономедицинских методов в плане донозологической диагностики начальных (функциональных) стадий развития болезней позволяет выделить два основных круга патологии, инициированной нарушением циркадианного ритма кишечника в виде брадиэнтерии.
Первый круг различных видов патологии связан с пусковым влиянием функциональной брадиэнтерии на возникновение заболеваний кишечника (кишечная патология) [8–11]. Доказано, что функциональная брадиэнтерия, возникающая в виде функционального запора уже на первом году жизни младенцев, в процессе хронизации с возрастом может быть одной из главных причин инициации воспалительных заболеваний кишечника (неспецифический язвенный колит и болезнь Крона). Язвенный колит (ЯК), как правило, начинается с дистальных отделов толстой кишки (именно там, где скапливаются токсические и канцерогенные вещества при замедлении эвакуаторной функции кишечника) в виде язвенного проктита (первая стадия неспецифического ЯК). Болезнь Крона проявляется преимущественным поражением слепой кишки (именно там, где долго скапливаются индолы, скатолы, фенолы и другие токсиканты при брадиэнтерии).
 Фундаментальность донозологического подхода проявляется в том, что он направлен на самые существенные, самые ранние и, что чрезвычайно конструктивно, на реально устранимые моменты возникновения болезней – на ранние факторы риска патологии.
Фундаментальность донозологического подхода проявляется в том, что он направлен на самые существенные, самые ранние и, что чрезвычайно конструктивно, на реально устранимые моменты возникновения болезней – на ранние факторы риска патологии.
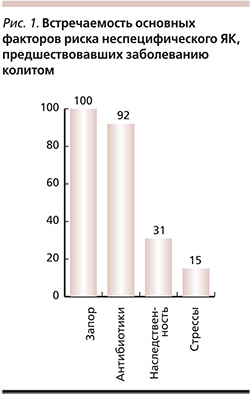
При исследовании основных факторов риска ЯК было показано, что одним из самых значимых факторов риска неспецифического ЯК является брадиэнтерия в виде длительно предшествовавшего функционального хронического запора. Оказалось, что встречаемость брадиэнтерии в анамнезе больных ЯК (что выявлялось по нерегулярности циркадианного ритма стула и сдвигу акрофазы этого ритма от оптимального утреннего периода) была практически 100%. То есть брадиэнтерия встречалась практически у всех больных неспецифическим ЯК. Вместе с тем такой фактор риска ЯК, как наследственная предрасположенность (или наличие больных колитом по семейному анамнезу), встречался только у 31% обследованных больных (рис. 1).
Следовательно, нарушение регулярности циркадианного ритма эвакуаторной функции кишечника в виде понижения частоты ритма дефекации ниже нормальной (меньше 7 раз в неделю) и смещения акрофазы этого ритма (от оптимального утреннего периода с 6:00 до 12:00) является существенно (почти в 3 раза) более значимым фактором риска ЯК, чем семейная предрасположенность.
Следует отметить, что злоупотребление антибиотиками (имевшее место у 92% обследованных больных колитом), как и брадиэнтерия в виде предшествовавшего колиту запора (у 100% больных колитом), встречалось существенно чаще, чем наследственная предрасположенность к ЯК (у 31% больных колитом). Предшествование явных стрессорных событий (у 15% больных колитом) заболеванию колитом встречалось существенно реже, чем наследственная предрасположенность к ЯК (31%).
Следовательно, основными факторами риска возникновения ЯК (помимо наследственности) являлись наличие брадиэнтерии и злоупотребление антибиотиками. Донозологическое исследование основных факторов риска геморроидальной болезни показало, что замедление циркадианного ритма кишечника в виде брадиэнтерии является одним из ключевых факторов риска геморроя. Из 155 обследованных пациентов, страдавших геморроем, брадиэнтерия была обнаружена у 104 (67%) больных. Брадиэнтерия первой стадии (при частоте стула 5–6 раз в неделю) была диагностирована у 50 (48%) из 104 больных. Брадиэнтерия второй стадии (при частоте ректального ритма 3–4 раза в неделю) была выявлена у 39 (38%) больных. Брадиэнтерия третьей стадии (при частоте ректального ритма 1–2 раза в неделю) была обнаружена у 15 (14%) из 104 больных. Отсутствие утренней акрофазы циркадианного ритма эвакуаторной функции кишечника было выявлено у 117 (75%) из 155 больных, т.е. у большинства пациентов, страдавших геморроидальной болезнью. Семейная предрасположенность к заболеванию геморроем была обнаружена у 48% больных. Склонность к гиподинамии, определенная по уровню физической активности (1–2 балла по 5-балльной шкале), была обнаружена у 36 (23%) лиц, страдавших геморроем. Брадиэнтерия (как фактор риска геморроя) у больных геморроем встречалась существенно чаще, чем такой фактор риска, как семейная предрасположенность. Следовательно, функциональная патология кишечника в виде хронической брадиэнтерии (с частотой стула ниже 7 раз в неделю) служила одним из доминирующих факторов риска возникновения геморроя.
Донозологический подход к профилактике болезней, основанный на раннем выявлении доминирующих факторов риска этих болезней, свидетельствует о возможности ранней профилактики геморроидальной болезни путем восстановления утренней акрофазы циркадианного ритма кишечника, которая является ключевым фактором регулярности кишечного биоритма.
В многочисленных эпидемиологических исследованиях показано, что функциональная брадиэнтерия (имевшая место в молодом возрасте в виде хронического запора) в возрасте после 40–60 лет может повышать риск предраковой патологии (полипоз толстой кишки). Кроме того, показано, что запор существенно (в среднем в 2,5 раза) повышает риск возникновения КРР [4]. Следует отметить, что КРР, по данным Популяционного ракового регистра, в Санкт-Петербурге в последние годы стал «лидером» онкологической патологии, т.к. ежегодно регистрируется более 2500 новых случаев рака толстой кишки, что превышает заболеваемость даже по раку молочной железы (около 2000 тыс. случаев в год). В 2007 г. в Санкт-Петербурге было диагностировано 2672 новых случая рака толстой кишки и 2203 случая рака молочной железы. По данным Российского онкологического научного центра им. Н.Н. Блохина, в 2007 г. в России заболеваемость раком толстой кишки составляла 54 738 новых случаев, а в 2011 г. было диагностировано 59 470 случаев КРР (прирост заболеваемости – 4732 случая). Соответствующие данные для рака молочной железы в 2007 г. составили 51 865 случаев, в 2011-м – 52,5 тыс. случаев (прирост заболеваемости – около 600 случаев).
Донозологический подход, используемый для самой ранней своевременной диагностики функциональной брадиэнтерии (как доказанного фактора риска КРР), может способствовать реальной профилактике органической колоректальной патологии, включая профилактику КРР.
Второй круг внутренних болезней, триггером которых может выступать функциональная брадиэнтерия, представлен в виде внекишечной патологии.
Хроническая функциональная брадиэнтерия приводит к задержке выведения из организма избыточного количества холестерина. В норме при регулярном ректальном ритме (без брадиэнтерии) ежедневно выводится около 1000 мг холестерина, около 500 мг с желчными кислотами и около 500 мг со стеринами фекалий. Задержка элиминации избыточного холестерина способствует его накоплению в желчном пузыре (приводя к желчнокаменной болезни) и в артериальных сосудах (приводя к развитию атеросклероза).
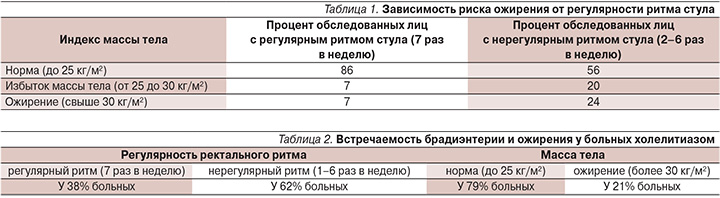
Показано, что у субъектов с брадиэнтерией (при частоте стула 2–6 раз в неделю) риск ожирения (24%) почти в 3 раза выше, чем у лиц с эуэнтерией (7%), а риск избыточной массы тела при брадиэнтерии (20%) в 2,8 раза выше, чем при эуэнтерии (7%) (табл. 1).
Таким образом, хроническая функциональная брадиэнтерия, проявляющаяся замедлением частоты стула (ниже 7 раз в неделю), является существенным фактором риска ожирения, т.к. нерегулярность ритма стула повышает риск ожирения более чем в 3 раза.
Доказано, что у больных холелитиазом брадиэнтерия является в 2,9 раза более выраженным фактором риска (62%), чем ожирение (21%) (табл. 2).
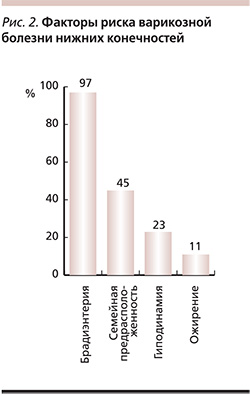
Обнаружено, что у пациентов с варикозной болезнью нижних конечностей брадиэнтерия встречалась у больных существенно чаще (97%), чем семейная предрасположенность (45%).
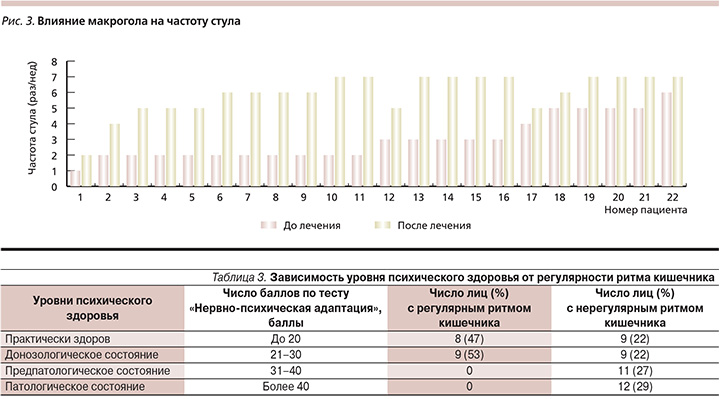
Хронофизиологическое исследование регулярности циркадианного ритма кишечника с одновременным определением уровня нервно-психической адаптации у 58 работающих медиков позволило выявить следующие факты. Показано, что у лиц с эуэнтерией обнаружено два уровня нервно-психической адаптации (практически здоровы 47% лиц и состояние донозологии у 53% лиц), а у субъектов с брадиэнтерией – 4 уровня адаптации (практически здоровы – 22% лиц, состояние донозологии у 22% лиц, предпатология у 27% лиц и патология у 29% лиц).
Таким образом, уровень психического здоровья существенно зависит от регулярности циркадианного ритма кишечника. У лиц с регулярным ритмом кишечника выявлено два уровня психического здоровья: 1 – практически здоров и 2 – донозологическое состояние. Среди субъектов с нерегулярным кишечным ритмом кроме этих двух состояний выявляются еще лица с третьим состоянием (предпатологическое состояние) и четвертым состоянием (патологическое состояние).
 У субъектов с брадиэнтерией риск тревожных расстройств был повышен в 2,3 раза.
У субъектов с брадиэнтерией риск тревожных расстройств был повышен в 2,3 раза.
Возможность перевода брадиэнтерии в эуэнтерию была показана в специальном исследовании [6] на слушателях третьего курса Военно-медицинской академии, у 56% которых была диагностирована брадиэнтерия. Через месяц после информирования слушателей о циркадианном ритме кишечника (поведенческий подход) число лиц с брадиэнтерией II стадии тяжести уменьшилось с 21 до 12%, а общее число лиц с брадиэнтерией уменьшилось на 12% (с 56 до 44%).
Лечение пациентов, страдавших брадиэнтерией, способствовало повышению уровня качества жизни на 20%. Исследование по тесту САН (Самочувствие, Активность, Настроение) показало следующие изменения. Если до лечения уровень качества жизни составлял 66% от максимально возможного, то после лечения (макрогол в течение двух недель) уровень качества жизни повысился до 86% от максимально возможного.
Использование макрогола у пациентов с запором приводило к повышению частоты стула практически у всех больных. При этом эффективность устранения запора зависела от исходной частоты стула. Макрогол способствовал существенному повышению частоты стула (до 7 раз в неделю) у большинства пациентов, принимавших его в течение 2 недель. Следует отметить, что макрогол был более эффективным у пациентов с первой и второй стадиями запора при частоте стула 5–6 и 3–4 раза в неделю. Чем раньше начинается коррекция частоты стула, тем она эффективнее (рис. 3).
Выявлено, что эффективность лечения больных артериальной гипертензией при оптимальной акрофазе ритма стула (при утреннем опорожнении кишечника) была в 4 раза выше, чем у лиц с нарушенной акрофазой ритма стула (в отсутствие утреннего опорожнения кишечника).
Таким образом, донозологический подход с учетом хрономедицинского аспекта раннего выявления брадиэнтерии свидетельствует о том, что функциональная брадиэнтерия (как кишечный десинхроноз) служит существенным фактором риска как «кишечной патологии» (геморрой, колит, КРР), так и «внекишечных видов патологии» (ожирение, холелитиаз, варикозная болезнь, артериальная гипертензия).
Практически важным остается необходимость применения донозологического подхода каждым лечащим врачом к каждому курируемому пациенту при всех видах патологии.
В этом плане желательно использовать донозологический подход как к диагностике, так и к лечению пациентов с любым видом патологии. Терапевту желательно обратить внимание на три основных аспекта донозологического подхода: диагностический, педагогический и собственно терапевтический.
Диагностический аспект донозологического подхода состоит в необходимости активно выявлять самые ранние проявления нарушений суточной регулярности в деятельности желудочно-кишечного тракта. Для этого врач при сборе анамнеза обязательно должен поставить 2 ключевых вопроса: 1 – сколько раз за 7 дней недели у Вас бывает стул, и 2 – в какое время суток обычно бывает стул? Выявив нерегулярность в работе кишечника в виде отсутствия физиологически нормального ежедневного утреннего опорожнения кишечника (что характерно для большинства больных), врач не должен стесняться вносить в диагноз «запор» (которое имеет свой номер – К 59.0 по Международной классификации болезней 10-го пересмотра). При частоте стула 5–6 раз в неделю ставится диагноз «запор I степени тяжести», при частоте стула 3–4 раза в неделю – «запор II степени тяжести», при частоте стула 1–2 раза в неделю – «запор III степени тяжести».
Педагогический аспект донозологического подхода к профилактике внутренних болезней состоит в том, что больного необходимо информировать о возможности возникновения кишечных и внекишечных осложнений хронического запора, одним из самых актуальных в Санкт-Петербурге является КРР. Кроме информирования следует обучать пациентов с нерегулярным ритмом стула обязательно вести дневник питания и опорожнения кишечника хотя бы за неделю до посещения врача. Такой дневник помогает врачу точно диагностировать стадию тяжести запора и модифицировать диету для его устранения.
Практически важным для терапевтов является терапевтический аспект донозологического подхода к профилактике кишечных и внекишечных осложнений хронического запора. Запор I степени тяжести устраняется при соблюдении именно утреннего ритма дефекации (утренняя фаза опорожнения кишечника так же естественна и физиологична, как и ночной сон). Физиологичность утренней фазы дефекации обусловлена именно тем, что порция кала, готовая к дефекации, собирается именно за период ночного сна, в течение которого совершается 5–7 мощных пропульсивных проксимо-дистальных двигательных актов, заполняющих дистальные участки толстой кишки. Соблюдению утреннего ритма дефекации способствуют три основных фактора здорового образа жизни: адекватное питание (минимум 5 раз в день, минимум 500 г овощей и фруктов, около 2–2,5 л жидкости), достаточная двигательная активность (минимум 30 минут быстрой ходьбы ежедневно) и полноценный ночной сон (начинающийся до полуночи и продолжительностью около 8 часов).
Запор II степени тяжести (кроме указанных выше мер) может быть устранен, если диета, двигательная активность и достаточный сон в течение 2–4 недель нормализации образа жизни были не совсем эффективными, применением безвредных и эффективных слабительных средств. Такими средствами в настоящее время признаны (для молодых, беременных, пожилых пациентов) полиэтиленгликоль в виде макрогола и лактулоза.
Преимущества макрогола состоят в том, что он не метаболизируется и не всасывается в кровь, а только увеличивает объем каловых масс за счет удержания молекул воды в полости кишечника, что способствует восстановлению физиологического (утреннего) циркадианного ритма дефекации.
Преимущество лактулозы состоит в том, что, способствуя нормализации ритма дефекации, он является пищевым субстратом для полезной микрофлоры кишечника, а также способствует профилактике патологии печени путем уменьшения поступления аммиака через энтерогепатическую циркуляцию (профилактика печеночной энцефалопатии).
Следует подчеркнуть, что для лечения больных хроническим запором надо избегать применения препаратов сенны, поскольку доказано морфологически, что лаксативы, содержащие сенну, при длительном употреблении приводят к повреждению межмышечных ганглиев нейронной сети толстой кишки, приводя к еще более грозному виду патологии – приобретенной болезни Гиршпрунга (толстокишечный аганглиноз).
При выявлении запора III степени тяжести (при частоте стула 1–2 раза в неделю) больной должен быть дополнительно обследован для исключения органической патологии толстой кишки (полипоз, дивертикулез, ЯК, болезнь Крона, КРР и др.), ему должна быть назначена консультация проктолога, эндоскописта, гинеколога. Если органические виды патологии исключены, больным (преимущественно женщинам после 55 лет, у которых длительный прием традиционных слабительных средств не приводит к устранению резистентных запоров) рекомендуют прокинетик прукалоприд.
Таким образом, можно констатировать три основных превентивных аспекта донозологического подхода к ранней диагностике и лечению внутренних болезней:
- Необходимость профилактической диагностики и коррекции самых ранних отклонений от физиологически оптимальной регулярности циркадианного ритма кишечника.
- Возможность использования апробированного метода хроноэнтерографии для самой ранней диагностики брадиэнтерии как доказанного фактора риска кишечных и внекишечных внутренних болезней.
- Профилактическое использование обнаруженной и доказанной закономерной зависимости физиологической регулярности циркадианного ритма кишечника от своевременности акрофазы этого ритма.


