Среди педиатров продолжаются бурные дискуссии по поводу тактики терапии самого частого и яркого симптома у детей при острой респираторной инфекции (ОРИ) – кашля. И если теоретические аспекты этого явления хорошо изучены, многие патогенетические механизмы понятны и тщательно исследованы, то по поводу рационального лечения кашля у детей на фоне вирусных респираторных инфекций порой существуют принципиальные разногласия [1, 2]. Несмотря на то что в Кокрейновских обзорах с позиции доказательной медицины нам предоставлены результаты научных работ, которыми рекомендовано пользоваться врачу, на практике выбор схемы терапии каждый раз вызывает большие трудности и споры, особенно для педиатра. Это вполне объяснимо, т.к. каждый врач обладает большим личным практическим опытом удачных и противоречивых клинических случаев, собственными наблюдениями и мнением коллег. Существующий сегодня список лекарственных средств огромен, это часто приводит к полипрагмазии, к необоснованному назначению препаратов. Однако решение мы должны принимать согласно утвержденным стандартам лечения и федеральным клиническим рекомендациям.
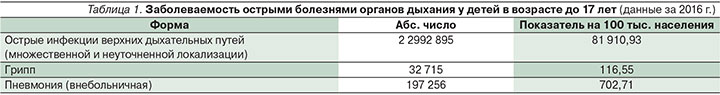
Актуальность проблемы сохраняется и по сей день. Болезни органов дыхания у детей по-прежнему лидируют по частоте, достигая 50–73% в структуре детской заболеваемости. Так, по данным главного внештатного пульмонолога Москвы профессора А.Б. Малахова, общая заболеваемость болезнями органов дыхания среди детей за последние годы остается на высоком уровне и не имеет тенденции к снижению. На 100 тыс. детского населения приходится 50 тыс. случаев ОРИ (табл. 1) [3–6].
К самым частым проявлениям респираторного заболевания относится кашель. С подобной жалобой чаще всего и обращаются к педиатру. Надо ли его «лечить» на фоне ОРИ? Как часто в педиатрии применяются противокашлевые препараты? К препаратам, которые устраняют кашлевой рефлекс, относятся т.н. наркотические противокашлевые препараты на основе кодеина и его производных и группа ненаркотических противокашлевых средств. Активными веществами для средств центрального типа действия являются окселадин цитрат, пентоксиверин, декстрометофан, бутамират цитрат, глауцина гидрохлорид. К активным веществам периферического типа действия относится преноксадиазина гидрохлорид. Применение подобных препаратов в отношении детей может быть небезопасным. При ОРИ, которая сопровождается наличием вязкой мокроты и влажным кашлем, абсолютно недопустимо подавлять кашлевой центр и блокировать кашель как основной защитный механизм очищения дыхательных путей. Эти препараты могут вызывать у детей нежелательные явления в виде повышенной сонливости, угнетения дыхания, запоров и мн. др. Поэтому в данной клинической ситуации они противопоказаны.
В педиатрии существуют довольно строгие показания к назначению противокашлевых препаратов. Это кашель, вызванный установленной причиной инфекции: либо коклюш, либо коревой трахеит. Педиатр может однократно применять противокашлевое средство, если приступообразный мучительный кашель значительно нарушает сон и прием пищи, вызывает рвоту, а самочувствие ребенка катастрофически страдает. Есть и хирургические причины кашля, где действительно требуется срочное его подавление, например в торакальной хирургии или при остром пневмотораксе. Детям с тяжелыми формами патологии центральной нервной системы при возникновении высокого риска аспирации также возможно периодическое назначение препаратов, которые подавляют кашлевой рефлекс [7].
Довольно серьезной и частой врачебной ошибкой остается одновременное назначение муколитических и противокашлевых препаратов. Отсюда и возникает один из мифов о «заболачивании легких». Нельзя, с одной стороны, разжижать мокроту, с другой – одновременно блокировать механизм ее эвакуации [8]. Практика показывает, что отхаркивающие препараты часто применяются при кашле на фоне ОРИ и не только назначаются педиатрами, но и самостоятельно активно покупаются в аптеке родителями. Отхаркивающие, или т.н. секретомоторные, средства должны усиливать откашливание. Они различаются не только по механизму действия, но и по составу активно действующего вещества. Препараты растительного происхождения (алтей, истода, термопсис и другие лекарственные травы), терпингидрат и ликорин, а также эфирные масла обладают слабым разжижающим действием, стимулируют образование слизи в бронхах.
К сожалению, они также воздействуют и на слюнные железы, что является нежелательным эффектом. Препараты на основе различных солей, например натрия йодид, калия йодид и аммония хлорид, способны стимулировать бронхиальную секрецию и слабо разжижать мокроту. Однако педиатру необходимо учитывать, что данная группа препаратов имеет побочные эффекты, существенные для ребенка, например свойство повышать рвотный рефлекс, вызывать различные аллергические реакции, более того, эти препараты существенно увеличивают объем мокроты. Многие средства растительного происхождения имеют многокомпонентный состав, и невозможно предположить, как все эти компоненты будут взаимодействовать [9]. К тому же период действия данных препаратов довольно короток (обычно 2–3 часа), возникает потребность повторного приема, что в целом может приводить к передозировке и определенным осложнениям [10].
Эффективность безрецептурных средств при ОРИ для детей и взрослых была показана в Кокрейновском обзоре за 2014 г. Было проанализировано 29 исследований: 19 (3799 пациентов) –взрослых и 10 (1036 пациентов) – детей [11]. Было показано, что для отхаркивающих препаратов не проводилось исследований, отвечающих требованиям доказательной медицины. При использовании противокашлевых препаратов, которые подавляют кашель, не выявлено преимуществ перед плацебо. И только у группы муколитических препаратов была доказана эффективность по сравнению с плацебо.
Обзор Кокрейновского сотрудничества за 2013 г. по муколитикам (ацетилцистеин и карбоцистеин) при ОРИ у детей в возрасте до 13 лет доказал безопасность их применения на основании 34 (у 2064 пациентов) исследований с использованием клинических, биологических, радиографических параметров и параметров оценки функции внешнего дыхания. Эффективность была оценена в 6 плацебо-контролируемых исследованиях (497 пациентов). Было четко установлено, что препараты эффективны и имеют высокий профиль безопасности для детей старше двух лет. Необходимо отметить, что в клинических исследованиях не было зафиксировано ни одного случая т.н. синдрома заболачивания легких и ни одного случая возникновения бронхоспазма, которых иногда опасаются практикующие педиатры [12].
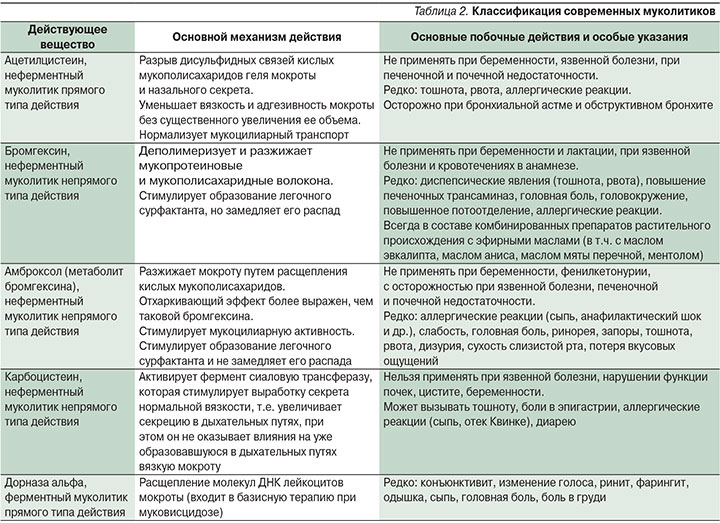
Современные муколитики созданы на основе различных химических формул, чем и объясняются различные их механизмы действия (табл. 2). Глядя на информацию в таблице, можно определиться, какой муколитик целесообразно применять в конкретной клинической ситуации и выбирать не по названию, а по механизму действия активного вещества.
Ацетилцистеин и амброксол входят в список жизненно необходимых и важных лекарственных препаратов, а дорназа альфа по программе «7 нозологий» – в базисную терапию муковисцидоза. С целью оценки эффективности, переносимости и безопасности муколитиков для детей при ОРИ, было проведено исследование 259 детей с острой и хронической бронхолегочной патологией в возрасте до 15 лет. Дети получали лечение в течение 5–15 дней: 92 ребенка получали ацетилцистеин, 117 – амброксол, 30 – бромгексин и 20 – мукалтин. Авторы показали, что наилучший клинический эффект от детей с острым бронхитом был получен при применении ацетилцистеина. При назначении бромгексина и амброксола также отмечен выраженный муколитический эффект, но в более поздние сроки от начала лечения.
В приступном периоде бронхиальной астмы при назначении ацетилцистеина в комплексной терапии наилучший эффект был достигнут детьми младшей возрастной группы [7, 13]. Помимо муколитического действия у молекулы ацетилцистеина есть и два дополнительных эффекта. Благодаря тройному действию – муколитическому, антиоксидантному и противовоспалительному – применение ацетилцистеина при ОРИ способствует сокращению длительности кашля, уменьшению интенсивности воспалительной реакции и сокращению продолжительности заболевания. Муколитическое действие ацетилцистеина обусловлено наличием в молекуле ацетилцистеина SH-группы, которая разрывает дисульфидные связи кислых мукополисахаридов мокроты, напрямую изменяет реологические свойства мокроты, уменьшает ее вязкость и адгезивность. Прямое антиоксидантное действие молекулы ацетилцистеина объясняется тем, что реактивные SH-группы связываются со свободными радикалами и таким образом нейтрализуют их. А непрямое антиоксидантное действие возникает из-за способности ацетилцистеина влиять на синтез глутатиона. Противовоспалительное действие связано с возможностью данной молекулы повышать защиту клеток от повреждающего действия свободнорадикального окисления, свойственного воспалительной реакции. Практическое значение этого тройного действия для пациентов показано в исследовательской работе, в которой под наблюдением находились 60 детей в возрасте от 2 до 10 лет с клиническими проявлениями острого респираторного заболевания и с трудноотделяемой мокротой (острый бронхит, в т.ч. с обструктивным синдромом, острый стенозирующий ларинготрахеит, пневмония).
В результате наблюдения показано, что использование ацетилцистеина в комплексной терапии острых заболеваний органов дыхания у детей способствует не только более быстрому достижению продуктивного кашля с улучшением дренажной функции бронхов и уменьшению продолжительности кашля, но и более быстрому купированию симптомов интоксикации и лихорадки, что способствовало уменьшению сроков госпитализации детей с острыми респираторными заболеваниями [14].
О безопасности и хорошей переносимости препарата можно судить по тому, как он переносится при хронических состояниях, например при хроническом бронхите, когда терапия проводится длительными курсами. Кокрейновский обзор, проведенный в 2015 г., показал, что в исследованиях с участием 9367 пациентов на фоне применения муколитиков более 10 месяцев отмечено сокращение числа обострений. Безопасными оказались все используемые муколитики (в т.ч. ацетилцистеин, карбоцистеин, амброксол и бромгексин), и все хорошо переносились [15]. Однако в данный обзор были включены исследования взрослых. Что касается детей, то длительное применение муколитиков в течение 12 месяцев было показано в 4 исследованиях с участием 149 детей старше двух лет, страдавших муковисцидозом. Полученные результаты не выявили значимых клинических различий между ацетилцистеином и амброксолом, серьезные побочные эффекты отсутствовали как при ингаляционном, так и при пероральном применении, препараты хорошо переносились [16, 17].
Важный для педиатра практический вопрос: как действуют муколитики при инфекции верхних дыхательных путей? В показаниях к назначению ацетилцистеина и карбоцистеина в отличие от других муколитиков прописано их назначение и при инфекции верхних дыхательных путей, таких как катаральный и гнойный отит, острый и хронический синусит. Это и понятно, поскольку слизистая дыхательных путей начинается с носовой полости и заканчивается глубоко в бронхиолах. Поэтому законы воспаления при инфекции, патогенез развития острого бронхита и острого ринита схожие на всем протяжении респираторного тракта. Свои муколитические и противовоспалительные свойства молекула ацетилцистеина будет проявлять одинаково и в нижних дыхательных путях, и в верхних. Специалисты-оториноларингологи широко используют в своей практике ацетилцистеин [18–20].
В момент острой инфекции на слизистой респираторного тракта возникает воспаление и образуется вязкий секрет, что приводит к блокировке мукоцилиарного транспорта, развивается мукостаз и как следствие – микробная колонизация. ОРИ, как правило, вызываются вирусами, но бактериальные осложнения могут потребовать назначения антибактериальной терапии. Проведенный обзор показал, что все муколитики при необходимости хорошо сочетаются с антибиотиками (табл. 3) [21, 22].
В некоторых работах было показано применительно к молекуле ацетилцистеина, что она увеличивает клиническую эффективность антибактериальной терапии за счет подавления роста и разрушения бактериальных биопленок [23, 24]. Проведено сравнительное исследование эффективности воздействия мукоактивных препаратов на уменьшение жизнестойкости биопленок, производимых штаммами S. aureus [25]. Было установлено, что активность ацетилцистеина превышала в 5,5 раз таковую амброксола и бромгексина.
Комбинация ацетилцистеина с антибиотиками пенициллинового ряда при острых бронхитах и пневмонии способствует снижению интенсивности кашля уже к третьим суткам от начала лечения, а с цефалоспоринами (например, цефуроксимом) повышает эффективность при бактериальных инфекциях дыхательного тракта [26–29].
Каждый раз педиатр должен выбирать не только непосредственно препарат, но и наиболее эффективный путь его введения. На сегодняшний день у ацетилцистеина и амброксола имеются лекарственные формы в виде растворов для небулайзерной терапии в отличие от карбоцистеина. Безусловно это инновационная технология. Но и у небулайзерного метода введения есть свои недостатки. Прежде всего наличие в семье больного ребенка самого прибора – современного и хорошего качества. Психологические особенности ребенка не всегда позволяют проводить процедуру ингаляции. Она занимает достаточно много времени, требует полной физической и эмоциональной отдачи. При данном пути введения лекарства нет системного эффекта. Это можно считать положительным фактом [30]. Но, в случае когда надо оказать воздействие не только на нижние дыхательные пути, но и на верхние, снять симптомы интоксикации, потребуется прием муколитика внутрь. Небулайзерная терапия заслуженно широко используется как в стационарах, так и в амбулаторной практике. Но в большинстве случаев нет никакой необходимости в ингаляционной доставке, т.к. биодоступность лекарственных средств при приеме внутрь достаточная. Необходимо рационально балансировать в принятии решения в зависимости от конкретной клинической ситуации с больным.

В обычной практике нецелесообразно назначать несколько муколитиков одновременно. Нет необходимости усиливать муколитический эффект препаратами одной лекарственной группы. Более того, это можно считать врачебной ошибкой, т.к. у ребенка с ОРИ можно вызвать чрезмерное отделение мокроты, которое малыш не сможет эффективно эвакуировать и возможно возникновение осложнений в виде «синдрома заболачивания легких», обструкции с дыхательной недостаточностью и даже пневмонии. При лечении больных хроническими бронхитами, например, на фоне муковисцидоза или тяжелых врожденных пороков развития бронхов с выраженным мукостазом, такая практика, наоборот, успешно применяется. Используя различные свойства активных молекул, можно создавать наиболее эффективные сочетания муколитиков, а также применять различные пути их введения (например, чередовать ингаляции с приемом внутрь) [31].
Следует отметить, что ацетилцистеин рекомендован Стандартами первичной медико-санитарной помощи при ОРИ и синуситах; ацетилцистеин и амброксол включены в стандарты амбулаторно-поликлинической помощи при остром бронхите. Указанные нормативные документы дают возможность практическому врачу обоснованно использовать эти лекарственные средства [32].
Таким образом, к основным практическим выводам и рекомендациям подбора терапии ОРИ для детей можно отнести следующие:
- при неосложненных ОРИ у детей в равной степени можно применять с муколитической целью и ацетилцистеин и амброксол, обладающие одинаковой доказанной эффективностью и имеющие высокий уровень безопасности. Следует учитывать, что ацетилцистеин будет действовать несколько быстрее, т.к. является прямым муколитиком, но не «сильнее»;
- при острой инфекции, которая протекает с явлениями бронхита и риносинусита, целесообразно применять ацетилцистеин, который будет разжижать не только бронхиальный, но и назальный секрет, а также уменьшать воспаление в околоносовых пазухах. Детям старше двух лет может быть рекомендован АЦЦ® (ацетилцистеин 20 мг/мл) в удобной для детей форме – сиропа без сахара, спирта и красителей;
- если ОРИ протекает помимо кашля с выраженными симптомами интоксикации (высокой температурой, резкой слабостью), следует выбирать ацетилцистеин, не только благодаря его муколитическим, но и антиоксидантным и противовоспалительным свойствам, которые будут нивелировать эти симптомы;
- при затяжном или хроническом воспалении в дыхательных путях целесообразно применять амброксол, используя его свойство стимулировать синтез сурфактанта, который снижается при длительном бронхите;
- в случае наличия показаний к назначению антибиотиков предпочтительна комбинация с ацетилцистеином, который обладает свойством разрушать биопленки бактерий и таким образом может усиливать действие антибиотика;
- для детей младше двух лет препаратом выбора остается амброксол (любые лекарственные формы, в т.ч. растворы для ингаляций, но необходимо помнить о дренаже);
- возможно комбинировать пути ведения муколитика в зависимости от ситуации: ½ суточной дозы назначить в виде небулайзерной ингаляции, а ½ – суточной дозы внутрь.



