Боль, являясь характерным симптомом подавляющего большинства заболеваний, часто становится для пациента ведущим субъективным фактором, определяющим ”качество жизни”. По данным ВОЗ, болевые синдромы составляют одно из основных причин (до 40 %) первичных обращений к врачу. Максимально полноценное и быстрое купирование боли при любой патологии считается одной из важнейших гуманистических задач медицинских работников всех специальностей. Более того, сохранение боли после обращения за медицинской помощью нередко становится причиной и аргументом судебных исков к врачам и лечебным учреждениям.
Одним из наиболее частых проявлений болевого синдрома является дорсалгия различной локализации. Приблизительно треть (28,4 %) населения в возрасте 20–69 лет страдает периодическими болями в спине, а 84 % жителей планеты переживают эпизод боли в спине хотя бы раз в течение жизни [1]. В связи с тем что пик заболеваемости приходится на трудоспособный возраст, проблема болей в спине имеет и экономическую значимость.
Дегенеративно-дистрофические поражения позвоночника сопровождаются компрессией нервных корешков с нарушением микроциркуляции и развитием воспаления. Эти патологические механизмы наряду с рефлекторными влияниями обусловливают возникновение и поддержание болевого синдрома различной степени выраженности. Болеутоление при данной патологии является лишь одним компонентом многофакторного лечебного комплекса. Однако необходимо отметить, что неадекватная (как по времени, так и по силе) терапия острой боли – это “путь” к формированию хронического болевого синдрома, выделенного в настоящее время практически в отдельную нозологию, лечение которой крайне затруднительно.
В качестве анальгетика при дорсалгии традиционно применяются нестероидные противовоспалительные средства (НПВС), основной механизм действия которых связан с ингибицией синтеза циклооксигеназы (ЦОГ). В зависимости от селективности блокады ЦОГ-1 или ЦОГ-2 все НПВС можно разделить на 4 группы (табл. 1) [2]. Изофермент ЦОГ-1 вырабатывается в организме в непрерывном режиме (конституционная форма) и отвечает за физиологические реакции (гемостаз, состояние слизистой оболочки желудочно-кишечного тракта, реабсорбцию мочи). ЦОГ-2 синтезируется при воздействии патогенных факторов, приводящих к воспалительной реакции, а также продуцируется в центральной нервной системе, участвуя в проведении болевого импульса. Ингибиция ЦОГ-2 рассматривается как один из ведущих механизмов противовоспалительной активности НПВС, а блокада ЦОГ-1 обусловливает развитие побочных эффектов (ульцерогенность, геморрагический синдром, нефротоксичность). В то же время селективное ингибирование ЦОГ-2 при острой боли оказывает лишь небольшой эффект, поскольку уровень ЦОГ-1 при этом увеличивается многократно и для достижения анальгезии необходимо блокирование именно этого изофермента. Более того, при некоторых формах воспаления ингибиторы ЦОГ-2 проявляют свои противовоспалительные свойства только в очень высоких дозах, блокирующих активность не только ЦОГ-2, но и ЦОГ-1 [3].

Таким образом, выбор НПВС должен определяться врачом в зависимости от характера и выраженности болевого синдрома, предполагаемой длительности курса лечения, сопутствующей патологии и ряда других факторов.
В практике службы скорой медицинской помощи (СМП) боль в спине также является актуальной проблемой. Так, по данным Станции скорой и неотложной медицинской помощи им. А.С. Пучкова Москвы, в 2010 г. было осуществлено 128 тыс. выездов к пациентам с дорсалгиями (3,3 % от общего числа вызовов за год).
Задачей бригады СМП должно являться полноценное купирование острого болевого синдрома, а последующее комплексное лечение заболевания осуществимо уже на этапе амбулаторной помощи.
Специфика этапа “03” обусловлена ограничением по времени и редкой необходимостью госпитализации при данной патологии, что предъявляет к выбору анальгетика определенные требования:
• высокая анальгетическая активность и скорость возникновения лечебного эффекта;
• минимизация побочных эффектов в связи с невозможностью длительного наблюдения за пациентом.
Немаловажна и экономическая составляющая этого одного из наиболее массовых этапов оказания медицинской помощи населению.
Целью данного исследования явилась оценка эффективности, безопасности и экономической целесообразности применения неселективных и преимущественно селективных НПВС (кеторолака и мелоксикама) бригадами СМП для пациентов с дорсалгией.
Материал и методы
В исследование были включены пациенты (61 человек), которым бригады СМП проводили догоспитальное лечение болевого синдрома, обусловленного дорсалгией (код М54 по Международной классификации болезней 10-го пересмотра). Во всех проанализированных случаях госпитализации пациентов не требовалось. В I группе (30 пациентов) в качестве анальгетика применяли кеторолак (Кеторол внутримышечно в общепринятой дозе 30 мг). Во II группе 31 пациенту внутримышечно был введен мелоксикам в общепринятой дозе 15 мг (Мовалис и Амелотекс в 16 и 15 случаях соответственно).
Для оценки эффективности анальгетика анализировали следующие показатели:
• исходную выраженность болевого синдрома по визуально-аналоговой шкале (ВАШ; от 0 до 10 см) и исходный гемодинамический профиль (артериальное давление – АД, частоту сердечных сокращеий – ЧСС);
• динамику болевых ощущений по ВАШ и гемодинамический профиль (АД, ЧСС) через 5, 10, 15, 20, 25, 30 минут после введения обезболивающего препарата;
• время наступления отчетливого анальгетического эффекта (критерий – достижение 4 см и менее по ВАШ).
Кроме того, оценивали побочные эффекты применения препаратов (аллергические реакции, боль в месте инъекции, явления диспепсии).
Фармакоэкономический анализ включал обработку следующих показателей:
• времени нахождения на вызове (без учета времени доезда до пациента и возвращения на подстанцию);
• средней стоимости вызова и число вызовов к пациентам по поводу дорсалгии в 2010 г. (по данным Одинцовской станции скорой медицинской помощи);
• минимальной розничной стоимости препаратов (по данным сайта www.medlux.ru).
Полученные данные были обработаны с помощью методов вариационной статистики с вычислением t-критерия Стьюдента и непараметрического критерия Манна–Уитни.
Результаты и обсуждение
Клиническая характеристика пациентов представлена в табл. 2. Статистически значимых возрастных и гендерных различий между группами не наблюдалось. Также не различался исходный уровень боли в I и II группах – 6,8 ± 1,1 и 6,7 ± 0,6 см соответственно.
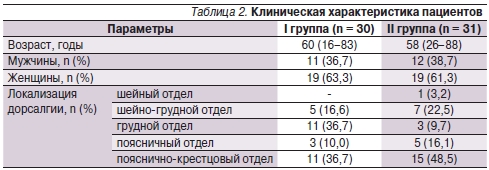
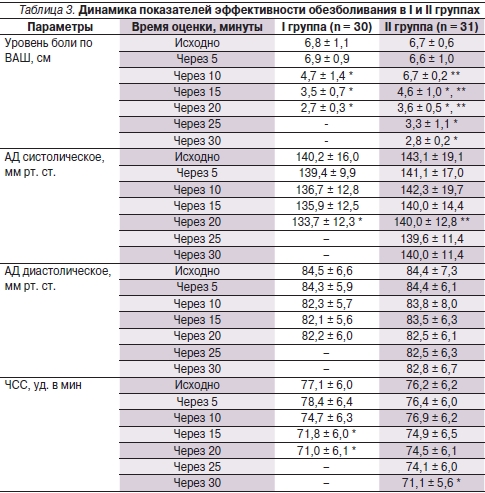
В табл. 3 представлены исследованные параметры эффективности обезболивания в I и II группах.
* Достоверные различия внутри групп по сравнению с исходными параметрами (p < 0,05);
** достоверные различия между группами (p < 0,05).
В I группе отчетливый анальгетический эффект был получен у всех пациентов, в среднем через 14,4 ± 1,1 минуты, причем начало обезболивающего эффекта достоверно (p < 0,05) отмечено к 10-й минуте после применения Кеторола (см. рисунок). К 20-й минуте исследования в I группе отмечены достоверные изменения (снижение) систолического АД и ЧСС (табл. 3).
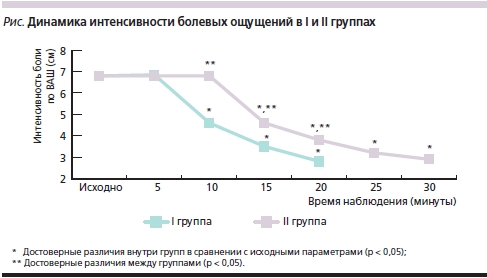
Во II группе отсутствовали различия всех исследуемых параметров между подгруппами с использованием Мовалиса и Амелотекса. Отчетливый анальгетический эффект также был получен у всех пациентов II группы – в среднем через 21,3 ± 4,1 минуты, причем начало обезболивающего эффекта достоверно (p < 0,05) отмечено только к 15-й минуте после применения мелоксикама (см. рисунок).
Достоверных изменений АД получено не было, но динамика ЧСС на 30-й минуте исследования имела статистически значимую тенденцию к урежению (табл. 3). Время нахождения на вызове составило в I и II группах 24,3 ± 0,7 и 37,2 ± 5,7 минуты соответственно (p < 0,01). Повторных вызовов к пациентам обеих групп в течение первых суток не было.
Из побочных эффектов препаратов в I и II группах была зафиксирована только умеренная боль в месте инъекции – в 9 (30,0 %) и 3 (9,7 %) случаях соответственно (p < 0,01).
Таким образом, полученные данные продемонстрировали статистически достоверное преимущество применения Кеторола (группа I) в начале анальгетического эффекта, силе и скорости наступления болеутоления (p < 0,05). В то же время побочные эффекты кеторолака как представителя неселективных НПВС маловероятны при эпизодическом применении, что подтверждается и литературными данными [4].
При проведении фармакоэкономического анализа оценивали разницу потенциальных затрат на лекарственное обеспечение вызовов с диагнозом “дорсалгия”, а также общую разницу в стоимости вызовов на Одинцовской станции скорой медицинской помощи в 2010 г. при применении исследованных анальгетиков (с учетом среднего времени, затраченного на вызов при данной патологии).
Были использованы следующие данные:
• минимальная стоимость единицы лекарственного препарата Кеторол (1 ампула по 30 мг) – 10 руб. 60 коп. (показатель А);
• минимальная стоимость единицы лекарственного препарата мелоксикам (1 ампула по 15 мг) – 47 руб. 30 коп. (показатель Б);
• число вызовов, выполненных бригадами СМП Одинцовской станции СМП с диагнозом “дорсалгия” в 2010 г., – 1514 (1,7 % от общего числа вызовов за год) (показатель В);
• средняя стоимость вызова бригады СМП Одинцовской станции СМП – 1358 руб. (показатель Г);
• среднее время, затраченное на вызов (показатель Одинцовской станции СМП за год без учета патологии), – 61 минута (показатель Д);
• среднее время нахождения на вызове с диагнозом “дорсалгия” при использовании Кеторола (по данным нашего исследования, без учета времени доезда до пациента и возвращения на подстанцию) – 24 минуты (показатель Е);
• среднее время нахождения на вызове с диагнозом “дорсалгия” при использовании мелоксикама (по данным нашего исследования, без учета времени доезда до пациента и возвращения на подстанцию) – 37 минут (показатель Ж).
Потенциальная экономия затрат на лекарственное обеспечение при использовании Кеторола в расчете на 1 вызов с диагнозом “дорсалгия” составила 36 руб. 70 коп. (Б–А), а в расчете на год (по данным 2010 г.) – 55 563 руб. 80 коп. ([Б–А] × В).
Общая потенциальная разница в стоимости вызовов с диагнозом “дорсалгия” при применении исследованных анальгетиков (с учетом среднего времени, затраченного на вызов при данной патологии) рассчитана по формуле ([Б–А] + [Ж–Е] × Г/Д) × В и составляла в 2010 г. в расчете на 1 вызов 326 руб. 10 коп., а в расчете на год 493 715 руб. 40 коп.
Таким образом, в масштабах районной станции СМП с охватом населения более 300 тыс. человек была выявлена значимая экономическая выгода использования препарата Кеторол при дорсалгии.
Выводы
1. НПВС кеторолак (Кеторол) высокоэффективен при догоспитальном лечении болевого синдрома, ассоциированного с дорсалгией.
2. С учетом задач, стоящих перед бригадой СМП, и специфики догоспитального этапа кетеролак отвечает требованиям безопасности и его применение фармакоэкономически обосновано.



