Самыми частыми жалобами пациентов и основными причинами их обращения за медицинской помощью являются повышение температуры тела и боли различной локализации [2]. Именно наличие у пациентов лихорадочного (ЛС) и болевого (БС) синдромов диктует необходимость применения лекарственных средств из многочисленной группы ненаркотических анальгетиков (ННА) и нестероидных противовоспалительных средств (НПВС). Поэтому ННА/НПВС являются наиболее широко применяемыми в клинической практике лекарственными средствами, а число людей, ежегодно употребляющих ННА/НПВС, исчисляется сотнями миллионов [3].
Однако, несмотря на популярность и несомненную клиническую эффективность, применение ННА/НПВС имеет свои ограничения. Это связано с тем, что даже кратковременный прием этих препаратов может приводить к развитию побочных эффектов, особенно среди лиц пожилого и старческого возраста, являющихся основными потребителями НПВС. Кроме того, в ряде случаев развиваются побочные эффекты, которые для некоторых больных могут представлять угрозу для жизни, что делает проблему правильного выбора, эффективного и безопасного применения ННА/НПВС чрезвычайно актуальной.
Широкое использование ННА/НПВС диктует особые требования к лекарственным средствам этой группы. Чаша весов склоняется в сторону лекарственных препаратов, обладающих хорошими анальгетическим и антипиретическим эффектами, применение которых не приводит (или редко приводит) к развитию побочных реакций как при использовании в соответствии с инструкцией, так и при случайной разовой или суточной передозировке, а также при превышении рекомендуемых сроков курсового применения.
Указанным критериям в бoльшей степени соответствуют такие лекарственные препараты, как ибупрофен и парацетамол, являющиеся в настоящее время наиболее популярными средствами, используемыми для купирования и лечения ЛС и БС в поликлинической практике.
Интерес к парацетамолу обусловлен механизмом его действия, опосредованным через блокаду выработки простагландинов, “ответственных” за повышение температуры тела и развитие воспалительной реакции. Однако в отличие от других НПВС этот эффект не является генерализованным, а проявляется преимущественно на уровне центральной нервной системы, чем объясняется выраженное антипиретическое действие парацетамола. Его анальгезирующее действие обусловлено влиянием как на центральные, так и на периферические пути проведения болевой чувствительности, в т. ч. и на уровне спинного мозга. При этом (в отличие от других ННА/НПВС) он не вызывает метгемоглобинемии, ульцерогенеза, гранулоцитопении и агранулоцитоза.
Ибупрофен оказывает анальгезирующее, жаропонижающее и противовоспалительное действия за счет неизбирательной блокады циклооксигеназ; ингибирует метаболизм арахидоновой кислоты и синтез простагландинов как в очаге воспаления, так и в здоровых тканях; подавляет экссудативную и пролиферативную фазы воспаления. Именно при болях воспалительного характера анальгезирующее действие ибупрофена выражено наиболее ярко. Кроме того, ибупрофен проявляет и антиагрегантную активность.
Различия в механизмах действия препаратов делают актуальным вопрос о возможности применения их комбинации для усиления терапевтического эффекта при лечении пациентов с ЛС и БС, т. к. в этом случае одномоментный прием дополняющих друг друга активных веществ (при оптимальном соотношении доз, взаимной совместимости и синергичности действия) обеспечивает политопность фармакологического эффекта.
Клиническому обоснованию сочетанного применения ибупрофена и парацетамола, изучению эффективности и безопасности их комбинации посвящен ряд интересных (в т. ч. рандомизированных плацебо-контролируемых) исследований.
Так, M. Doherty и соавт. (2011) при болях в колене, P.J. Sniezek и соавт. (2011) в микрохирургической практике, M.E. Mullins и соавт. (2011), I.M. Paul и соавт. (2010) при лихорадке у детей и взрослых, S.E. Daniels и соавт. (2011) в стоматологической практике, R. Eccles и соавт. (2010) при альгодисменоррее, D.R. Mehlisch и соавт. (2010) в стоматологической практике указывают на эффективность применения комбинации среднетерапевтических доз ибупрофена и парацетамола, которая достоверно превосходит действие монопрепаратов [4–9, 11–13].
C.K. Ong и соавт. (2010) проанализировали данные 21 исследования (1909 пациентов), проведенного с 1998 по 2009 г. и посвященного изучению эффективности комбинации парацетамола с НПВС (в т. ч. в 6 исследованиях с ибупрофеном), пришли к выводу, что комбинация лекарственных препаратов демонстрирует достоверно бoльшую эффективность по сравнению с монотерапией [10]. В России подобные исследования не проводились. В связи с этим представляется актуальным изучение эффективности и безопасности применения фиксированной комбинации ибупрофена и парацетамола – препарата Ибуклин – в поликлинической практике. В таблетке Ибуклина (Д-р Редди’с Лабораторис Лтд., Индия) содержится 400 мг ибупрофена и 325 мг парацетамола.
Целью работы явилось проведение качественного и количественного анализа эффективности и безопасности применения препарата Ибуклин при купировании ЛС и БС различного происхождения в амбулаторно-поликлинических условиях. Исследование проводилось в виде открытого рандомизированного проспективного клинического наблюдения в параллельных группах.
Материал и методы
В исследование были включены 260 пациентов обоего пола с ЛС и БС в возрасте от 18 до 70 лет, отвечающих критериям включения и не имеющих противопоказаний к амбулаторному применению ННА/НПВС. Набор пациентов осуществлялся по мере обращаемости в поликлиники Московской области, Санкт-Петербурга, Уфы.
В качестве препаратов сравнения были использованы Нурофен (ибупрофен 200 мг, Рекитт Бенкизер Хэлскэр Интернешнл Лтд., Великобритания) и Панадол (парацетамол 500 мг, ГлаксоСмитКляйн Консьюмер Хелскер, Великобритания). Все исследуемые препараты представляют собой таблетки, покрытые оболочкой, и предназначены для перорального приема.
Пациенты были рандомизированы в три параллельные группы, каждая из которых получала один их исследуемых препаратов. Рандомизация в группы наблюдения осуществлялась в случайном порядке. Для пациентов с ЛС и БС группы формировали отдельно.
Прием препаратов пациенты осуществляли самостоятельно в рекомендованных лечащими врачами разовых и суточных дозах. Максимальная разовая доза для Ибуклина составила 1 таблетку (суточная – 3 таблетки), для Нурофена – 400 мг (суточная – 1200 мг), для Панадола – 1000 мг (суточная – 4000 мг). Максимальная кратность приема для Ибуклина и Нурофена составила 3, а для Панадола – 4 раза в сутки. Максимальная длительность лечения – 5 дней.
Выраженность ЛС до и после применения препарата посредством термометрии оценена врачом (во время поликлинического приема или при посещении пациента на дому) и самим пациентом (в домашних условиях).
Выраженность БС до и после применения препарата пациент оценивал самостоятельно по визуально-аналоговой шкале (в первый день лечения) и по балльной системе (на второй–пятый дни лечения) при повседневной нагрузке и привычной физической активности.
Лечение прекращали по истечении установленного протоколом максимально курсового срока применения исследуемых препаратов, а также до истечения этого срока в случае достижения устойчивого терапевтического эффекта, развития реакций гиперчувствительности, появления нежелательных побочных эффектов, возникновения каких-либо иных форс-мажорных обстоятельств или по желанию пациента.
Все аспекты проводимого исследования и этапы ведения пациента отражались в дневнике наблюдения. Фармакологическое лечение сопутствующих заболеваний, не связанное с приемом изучаемых препаратов, допускалось по усмотрению лечащего врача. На фоне терапии исследуемыми препаратами другие ННА/НПВС, а также препараты, влияющие на температуру тела (глюкокортикостероиды, иммунодепрессанты), не применялись.
Статистическая обработка полученных результатов проведена с помощью современных статистических методов с использованием t-критерия Стьюдента [1]. Различия между сравниваемыми показателями считались достоверными при значениях t > 2; p < 0,05.
Характеристика группы пациентов с ЛС
В исследовании приняли участие 130 пациентов с ЛС различного генеза. Все пациенты имели прямые показания к применению изучаемых препаратов: 50 человек принимали Ибуклин, 40 – Нурофен и 40 – Панадол. Среди включенных в исследование преобладали пациенты женского пола, средний возраст пациентов в группах наблюдения составил 41,4 ± 3,2, 44, 6 ± 3,2 и 44,5 ± 4,7 года соответственно.
Ведущим патологическим синдромом была лихорадка. Большинство больных, включенных в исследование, составили пациенты с острой вирусной инфекцией – 103, другие нозологии распределились следующим образом: острый ринит – 1, острый отит – 1, острый трахеит – 4, острый бронхит – 4, острый цистит – 2, острый уретрит – 1, острый простатит – 3, острый эпидидимоорхит-1, хронический ринит, обострение – 10, хронический отит, обострение – 1, хронический тонзиллит, обострение – 2, хронический бронхит, обострение – 7, хронический простатит, обострение – 4, хронический цистит, обострение – 5, хронический пиелонефрит, обострение – 6, мочекаменная болезнь – 3.
Существенных различий между группами пациентов по полу, возрасту, характеру и тяжести заболеваний не было.
Характеристика группы пациентов с БС
В исследовании приняли участие 130 пациентов с умеренно выраженным БС различного генеза. Все пациенты имели прямые показания к назначению изучаемых препаратов: 50 человек принимали Ибуклин, 40 – Нурофен и 40 – Панадол. Среди включенных в исследование также преобладали пациенты женского пола, средний возраст испытуемых колебался от 45,7 ± 2,7 до 49,7 ± 2,9 года.
Ведущим патологическим синдромом был болевой, сопровождавший следующие нозологии: остеохондроз шейного отдела позвоночника – 13, остеохондроз грудного отдела позвоночника – 8, остеохондроз пояснично-крестцового отдела позвоночника – 33, цервикалгия – 14, краниалгия – 3, торакалгия – 10, люмбалгия – 37, головная боль напряжения – 5, деформирующий остеоартроз – 4, артроз локтевого сустава – 1, артроз плечевого сустава – 2, гонартроз – 12, артроз крупных суставов нижних конечностей – 16, артрит первого плюснефалангового сустава – 1, шейный миозит – 9, межреберная невралгия – 6, неврит тройничного нерва – 1, ушиб грудной клетки – 1, ушиб голеностопного сустава – 1, ушиб мягких тканей спины – 2, ушиб мягких тканей бедра – 2, ушиб мягких тканей стопы – 1, мигрень – 1.
Существенных различий между группами пациентов по полу, возрасту, характеру и тяжести заболеваний не было. Всем пациентам сравниваемые лекарственные препараты назначались лечащим врачом согласно инструкции по применению с учетом тяжести состояния, выраженности ЛС и БС.
Результаты исследования
Применение Ибуклина пациентами с ЛС
Минимальная длительность лечения в данной группе пациентов составила 1 день, максимальная – 5 дней. Большинство (50–56 %) пациентов получали рекомендованное лечение в течение трех дней.
Перед каждым приемом препарата проводилась аксиллярная термометрия, результаты которой пациент и лечащий врач отмечали в дневнике наблюдения и медицинской документации. Помимо исходных показателей фиксировалась динамика температуры тела через 30 минут, 2 часа и 6 часов после приема препарата. Данные представлены в табл. 1, 2 и на рис. 1, 2.
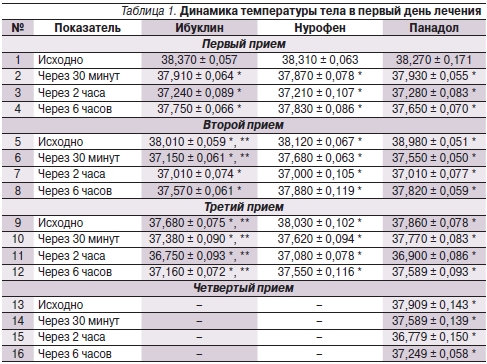
* р < 0,05 по отношению к исходному показателю;
** р < 0,05 по отношению к препарату сравнения.
* р < 0,05 по отношению к исходному показателю;
** р < 0,05 по отношению к препарату сравнения.
У всех пациентов заболевание сопровождалось фебрильной лихорадкой. После первого приема каждого препарата (табл. 1; рис. 1А) наблюдался регресс ЛС: умеренный – через 30 минут, выраженный – через 2 часа. Через 6 часов после приема препарата лихорадка вновь нарастала, однако не достигала исходных величин. Существенных различий в эффективности сравниваемых препаратов после первого использования не отмечено.
Из рис. 1Б и табл. 1 видно, что после первого приема антипиретический эффект Ибуклина и Нурофена ослабевал в меньшей степени и сохранялся несколько дольше, чем у Панадола. Второй прием препарата в этих группах пациентов был начат при показателях температуры тела ниже, чем в группе пациентов, принимавших Панадол (р < 0,05). Причем антипиретический эффект Ибуклина как через 30 минут (р < 0,05), так и через 6 часов после второго приема препарата был более выраженным, чем Нурофена и Панадола. Аналогичные тенденции в динамике температуры тела пациентов наблюдались и после третьего приема препаратов (рис. 1В).
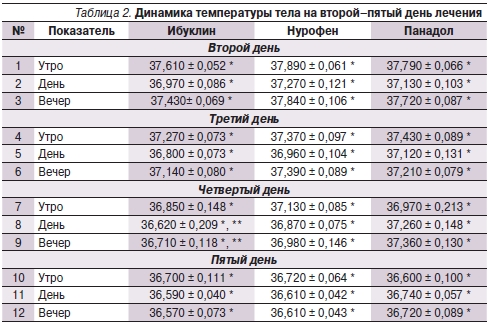
Динамика температуры тела пациентов со 2-го по 5-й день лечения представлена в табл. 2 и на рис. 2.
Устойчивая нормализация утренней температуры тела пациентов, принимавших Ибуклин, происходит на 4-й день лечения (рис. 2А). В целом средние величины утренней температуры тела в этой группе пациентов ниже, чем в группах пациентов, лечившихся Нурофеном и Панадолом.
Нормализация дневной температуры тела пациентов, принимавших Ибуклин, отмечается со второго дня лечения (табл. 2, рис. 2Б). Причем на третий и четвертый день наблюдения она ниже, чем в случаях приема Панадола (р < 0,05) и Нурофена. Аналогичные тенденции отмечаются в динамике вечерней температуры тела (рис. 2В).
Таким образом, анализ динамики ЛС за весь период наблюдения выявляет тенденцию к нормализации средней температуры тела на второй-третий день лечения во всех группах пациентов, особенно на фоне приема Ибуклина (р < 0,05) и в меньшей степени – Нурофена.
Применение Ибуклина пациентами с БС
Минимальная длительность лечения в этой группе пациентов составила 1 день, максимальная – 5 дней. Большинство (75–97,5 %) пациентов получали рекомендованное лечение в течение 5 дней.
Перед каждым приемом препарата пациент оценивал выраженность БС по визуально-аналоговой шкале (ВАШ) в баллах: от 0 (нет боли) до 100 (сильная боль). Результаты пациент и лечащий врач отмечали в дневнике наблюдения и медицинской документации. Помимо исходных показателей фиксировалась динамика выраженности БС через 30 минут, 1, 2 и 6 часов после приема препарата. Данные представлены в табл. 3 и на рис. 3.
* р < 0,05 по отношению к исходному показателю;
** р < 0,05 по отношению к препарату сравнения.
У всех пациентов заболевание сопровождалось выраженным БС. После первого приема препарата (рис. 3А) наблюдался регресс БС: незначительный – через 30 минут, выраженный – через 1–2 часа. Через 6 часов после приема препарата боль вновь нарастала, однако не достигала исходных значений. Статистически значимых различий выраженности БС после первого использования препаратов не отмечено.
Из рис. 3Б следует, что после первого приема препаратов анальгетический эффект Ибуклина сохранялся несколько дольше, чем у Нурофена и Панадола. Второй прием препарата выявил тенденцию к более выраженному регрессу БС у пациентов, принимавших Ибуклин (1,31–1,38 раза; р < 0,05). Аналогичные тенденции в динамике БС наблюдались и после третьего приема препаратов (в 1,36–1,52 раза; р < 0,05; рис. 3В). Выраженность БС со 2-го по 5-й день наблюдения пациент оценивал самостоятельно по 4-балльной шкале:
• 0 баллов – нет боли;
• 1 балл – незначительная боль;
• 2 балла – умеренная боль;
• 3 балла – сильная боль.
Данные представлены на в табл. 4 и на рис. 4.
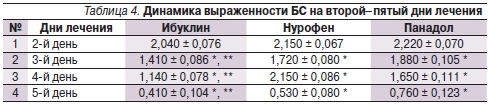
* р < 0,05 по отношению к исходному показателю;
** р < 0,05 по отношению к препарату сравнения.
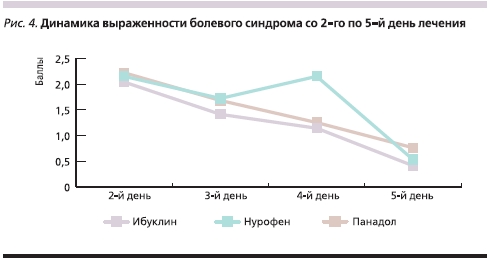
Анализ динамики выраженности БС выявляет тенденцию к устойчивому регрессу боли с третьего дня лечения во всех группах пациентов, особенно на фоне приема Ибуклина (на третий день – в 1,21–1,33 раза; р < 0,05; на четвертый – в 1,45–1,88 раза; р < 0,05; на пятый день – в 1,45–1,88 раза; р < 0,05).
В ходе исследования был выявлен ряд побочных эффектов, однако достаточно редких, и отмечались практически с одинаковой частотой во всех группах пациентов: у 11 (13,7 %) из 80 получавших Нурофен, у 15 (15 %) из 100 получавших Ибуклин и у 13 (16,25 %) из 80 получавших Панадол.
Анализ выявленных побочных эффектов показал, что все они были связаны в основном с раздражающим действием активных веществ сравниваемых лекарственных препаратов на слизистую оболочку верхних отделов желудочно-кишечного тракта и проявлялись эпизодами снижения аппетита, тошноты, изжоги и дискомфорта в эпигастрии. Кроме того, в двух случаях (при приеме Нурофена и Панадола) пациенты отметили появление сыпи на ладонях и в четырех случаях – головокружение. Выявленные побочные эффекты не были выраженными и не послужили причиной отмены препаратов до окончания запланированных сроков лечения.
Эффективность проведенного лечения оценивалась лечащим врачом и пациентом независимо друг от друга по 4-балльной шкале:
• 0 баллов – нет эффекта;
• 1 балл – минимальный эффект;
• 2 балла – умеренный эффект;
• 3 балла – выраженный эффект.
Согласно градации, эффективность всех изучавшихся препаратов в большинстве случаев (67,5–75 % – по мнению пациентов и 66,25–80 % – по мнению врачей) была высокой. Показатели средней эффективности колебались в пределах от 2,58 до 2,77 балла и нарастали в ряду: Панадол–Нурофен–Ибуклин.
Заключение
Результаты исследования позволяют сделать вывод о целесообразности сочетания ибупрофена и парацетамола для купирования и лечения ЛС и БС различного генеза в амбулаторно-поликлинических условиях.
Комбинация препаратов демонстрирует более высокую эффективность проводимого лечения, а безопасность ее не уступает средствам монотерапии, что полностью согласуется с данными F. de Vries и соавт. (2010), которые в ретроспективном исследовании 1200 пациентов, получавших лечение ибупрофеном и парацетамолом, подтвердили благоприятный профиль безопасности их комбинации [14].
Фиксированная комбинация ибупрофена (400 мг) и парацетамола (325 мг) в виде препарата Ибуклин, назначаемого в дозе 1 таблетка на прием (максимальная суточная доза – 3 таблетки) позволяет добиваться быстрого и стойкого регресса патологической симптоматики у пациентов.
Так, у больных ЛС комбинированный препарат Ибуклин после первого приема оказывает выраженное антипиретическое действие, которое нарастает после второго и третьего приемов препарата в течение первых суток наблюдения, а со второго дня лечения достоверно превышает аналогичные эффекты у монопрепаратов.
У пациентов с БС комбинированный препарат Ибуклин после первого приема демонстрирует выраженный анальгетический эффект, который сохраняется несколько дольше, чем у монопрепаратов, прогредиентно нарастает после второго и третьего приемов препарата в течение первых суток, а с третьего дня лечения становится устойчивым и достоверно превышает аналогичные показатели монопрепаратов.
Побочные явления, выявленные в ходе исследования эффективности безопасности Ибуклина, не носят массового характера, отмечаются спорадически, при соблюдении разовой и суточной доз и рекомендованной длительности приема препарата не являются причиной прекращения лечения.
Все сравниваемые в исследовании препараты продемонстрировали высокую эффективность в купировании и лечении БС и ЛС различного происхождения у пациентов в амбулаторно-поликлинических условиях. При этом средняя эффективность курсового применения комбинированного препарата Ибуклин была выше, чем у средств монотерапии.
Особенно актуальным представляется использование Ибуклина при заболеваниях, сопровождающихся как БС, так и ЛС, т. к. в этих случаях выраженная “местная” противовоспалительная активность ибупрофена, дополняемая “центральным” действием парацетамола, проявляется более быстрым регрессом патологической симптоматики.
Кроме того, несомненным преимуществом препарата является сочетание двух активных веществ в одной удобной для приема лекарственной форме, что повышает эффективность лечения пациента в поликлинике. Это объясняется особенностями психологии большинства пациентов, предпочитающих “в домашних условиях” использовать минимальное количество медикаментов. Необходимость приема даже двух-трех лекарственных препаратов расценивается многими из них как избыточные рекомендации и “залечивание”, наносящее вред здоровью. При этом сомнения пациента в правильности терапевтической тактики приводят к потере доверия врачу, нарушению режима приема препаратов и в результате – к снижению эффективности лечения.
Таким образом, в амбулаторной практике наиболее предпочтительным является применение средств, обладающих достаточной широтой терапевтического действия, купирующих основные симптомы заболевания, перекрывающих патогенетически значимые пути его развития и позволяющих свести к разумному минимуму количество и кратность приема лекарственных препаратов.
В связи с этим Ибуклин как комплексный препарат, обеспечивающий политопность фармакологического эффекта, связанного с одномоментным приемом отличающихся по механизму действия, но взаимодополняющих друг друга активных веществ в оптимальном соотношении доз, может рассматриваться как препарат первой линии для симптоматической и патогенетической терапии ЛС и БС различного генеза в амбулаторно-поликлинической практике.



