Представлен случай диссеминированного саркоидного ангиолюпоида Брока-Потрие (САБП), ассоциированного с активным висцеральным саркоидозом. Пациенты с САБП подлежат тщательному обследованию, направленному на обнаружение висцеральных поражений, прежде всего, вовлечения внутригрудных лимфатических узлов и легочного интерстиция. Обсуждаются возможности лечения САБП.
Поражение кожи – одно из типичных внелегочных проявлений саркоидоза, всегда отражающих его активность, прогрессирование и, как правило, неблагоприятный прогноз [1]. Кожный саркоидоз отличается полиморфизмом – наряду с бляшечно-папулезной его формой известны и заметно реже встречающиеся подкожный саркоид Дарье–Русси [2], ихтиазоформный саркоидоз [3], а также ознобленная волчанка (lupus pernio) [4]. Казуистически редким является саркоидный ангиолюпоид Брока-Потрие (САБП), описания которого единичны. Ориентируясь на них, не удается составить представление о течении и прогностическом значении данного варианта саркоидоза кожи: так, в наблюдении В. Heinemann (1990) [5] он сочетался с двусторонним увеитом, но внутригрудные лимфатические узлы и легочный интерстиций при этом оставались интактными. Представляем случай диссеминированного САБП, ассоциированного с активным висцеральным саркоидозом.
Больная С. 44 лет разнорабочая, ее профессиональная деятельность не связана с производственными вредностями. В 1997 г. при выполненной во время диспансерного обследования рентгенографии грудной клетки впервые выявлены увеличенные внутригрудные лимфатические узлы. Обследована амбулаторно в противотуберкулезном диспансере по месту жительства, данных за туберкулез не получено; диагностирован саркоидоз. Назначенные витамин Е и хлорохин (Делагил) принимала в течение 3 лет самостоятельно; у врача не наблюдалась. В связи с наступившей беременностью и родами терапия Делагилом была прекращена на 18 месяцев, при этом отмечено появление элементов
по типу узловатой эритемы на коже спины, плечах, бедрах. В январе 2004 г. была проведена биопсия кожи в области одного из элементов, подтверждено наличие саркоидоза; вновь назначены препараты 4-аминохинолинового ряда.
Спустя год констатировано ухудшение состояния: появились одышка, лимитировавшая переносимость физических нагрузок, боли в грудной клетке. Впервые госпитализирована в клинику нефрологии, внутренних и профессиональных болезней им. Е.М. Тареева Университетской клинической больницы № 3 ГОУ ВПО “Первый МГМУ им. И.М. Сеченова” Минздравсоцразвития России. Подтверждено наличие активного саркоидоза, в связи с чем была выполнена “пульс-терапия” преднизолоном (сум-марная доза 1500 мг); доза Делагила увеличена до 500 мг/сут (в последующем рекомендовано ее снижение до 250 мг/сут).
С января 2006 г. пациентка наблюдалась в клинике НИИ фтизиопульмонологии ГОУ ВПО “Первый МГМУ им. И.М. Сеченова” Минздравсоцразвития России; проводились сеансы плазмафереза, возобновлен прием витамина Е. В течение года самочувствие пациентки заметно улучшилось, уменьшилась выраженность внутригрудной лимфаденопатии, полностью регрессировали кожные элементы, в связи с чем в январе 2007 г. Делагил был отменен.
Спустя 3 месяца состояние ухудшилось: вновь появились одышка, приступы боли в грудной клетке. Апрель 2007 г. – повторная госпитализация в клинику им. Е.М. Тареева; при мультиспиральной компьютерной томографии четкого нарастания активности поражения внутригрудных лимфатических узлов и легочного интерстиция отмечено не было. Тем не менее был назначен Плаквенил (гидроксихлорохин, 400 мг/сут), позволивший добиться существенного улучшения состояния. В последующем прием данного препарата самостоятельно прекратила.
Через год состояние вновь ухудшилось – наряду с признаками поражения легких вновь появились саркоидные кожные элементы; при повторной госпитализации констатировано сохранение внутригрудной лимфаденопатии и легочного интерстициального поражения. Возобновлен прием Делагила (250 мг/сут); от назначения глюкокортикостероидов решено воздержаться в связи с впервые выявленной фиброзно-кистозной мастопатией. Спустя 4 месяца при повторной госпитализации нарастание клинических признаков дыхательной недостаточности обусловило выполнение инфузий преднизолона в сверхвысоких дозах (суммарно 2100 мг); Делагил в связи с кожным зудом заменен Плаквенилом (400 мг/сут). В последующем от приема Плаквенила вновь самостоятельно отказалась.
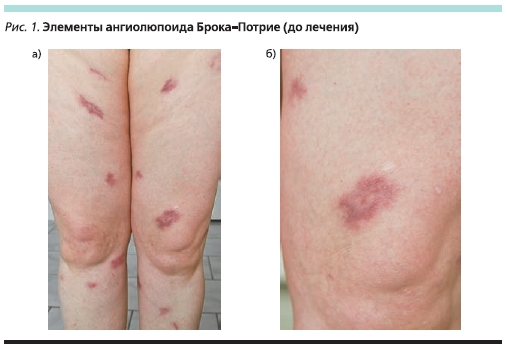
Очередная госпитализация в клинику им. Е.М. Тареева в марте 2010 г. Наряду с нарастанием одышки ведущей жалобой были множественные болезненные кожные элементы синюшно-багрового цвета, создававшего впечат-ление об их геморрагическом характере (рис. 1а и б). При мультиспиральной компьютерной томографии в центральном средостении были выявлены увеличенные лимфатические узлы (максимальный диаметр – 30 мм), формирующие конгломераты. В прикорневых отделах легких определялось утолщение перибронхиального интерстиция с формированием муфт; кроме того, был утолщен и междольковый интерстиций. Были обнаружены и многочисленные мелкие перилимфатические саркоидные очаги. Из параклинических маркеров активности саркоидоза обращало на себя внимание увеличение плазменной концентрации γ-глобулина (до 1,13 нормы).
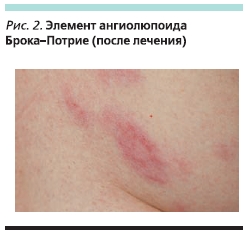
Дифференциальный диагноз кожного поражения проводили с саркоидозом и волчаночным панникулитом, предполагавшимся в связи с выраженностью сосудистого компонента в кожных элементах. Выполнена биопсия кожного элемента – в дерме обнаружены гранулемы, сформированные из эпителиоиднофиброзной ткани, штампованного вида и окруженные тонкой коллагеновой капсулой и лимфоцитами, четко свидетельствовавшие в пользу саркоидоза кожи. Внешний вид кожных элементов позволил констатировать диссеминированную форму САБП, который был ассоциирован с активным саркоидным поражением легких и внутригрудных лимфатических узлов. В связи с этим была выполнена инфузия преднизолона в сверхвысоких дозах (суммарно 3000 мг) в сочетании с циклофосфамидом (600 мг); назначен метилпреднизолон (12 мг/сут). Выраженность кожных элементов заметно уменьшилась: они стали менее яркими и плотными, исчезла их болезненность (рис. 2). Регрессировали и параклинические маркеры активности саркоидоза: нормализовалась сывороточная концентрация γ-глобулина. Выписана под амбулаторное наблюдение с рекомендациями продолжать прием метилпреднизолона, присоединить к терапии мазь с такролимусом.
САБП (т. н. телеангиэктатический вариант кожного саркоидоза) – одна из наиболее редких форм саркоидного поражения кожи [1], вообще не встречающаяся во многих сериях наблюдений, в т. ч. достаточно репрезентативных [7, 8]. Как правило, САБП представлен одиночной мягкой бляшкой синюшно-красного цвета, слегка возвышающейся над уровнем здоровой кожи, диаметром 2–3 см с множественными телеангиэктазиями на поверхности. Иногда пальпаторно можно ощутить легкое уплотнение пятна, а при диаскопии увидеть буроватые точки (симптом “яблочного желе”). Чаще всего элемент САБП локализуется на крыльях носа. Имеется единственное описание диссеминированного САБП, ассоциированного с саркоидным легочным процессом [9]. В нашем наблюдении диссеминация элементов САБП была ассоциирована с нарастанием активности саркоидного легочного поражения и появлением параклинических маркеров активности саркоидоза, регрессировавших после активной иммуносупрессивной терапии.
Общепризнанно, что специфическое саркоидное поражение кожи, отражающее прогрессирование и неблагоприятный прогноз болезни, является показанием к назначению глюкокортикостероидов [2]. Именно на модели саркоидного поражения кожи отрабатываются также и новые терапевтические стратегии, применяющиеся при саркоидозе, например применение антагонистов фактора некроза опухоли α [9]. Именно поэтому обследованной пациентке были проведены инфузии преднизолона в сверхвысоких дозах в комбинации с циклофосфамидом. Опыт назначения циклофосфамида при саркоидозе пока ограничен тяжелыми, резистентными к стандартным схемам лечения случаями, в частности нейросаркоидозом [10, 11] и саркоидным поражением сердца [12]. Аргументом в пользу назначения циклофосфамида у обсуждаемой нами больной стала распространенность и тяжесть кожного поражения.
В качестве дополнительного терапевтического средства была рекомендована мазь с такролимусом. Топические формы с такролимусом с успехом применяют при кожном саркоидозе [13, 14], например лихеноидной его форме [15]. Очевидно, что существенным аргументом в пользу назначения мази с такролимусом может также служить и возможность уменьшения дозы глюкокортикостероидов, назначенных внутрь.
Констатация саркоидного поражения кожи всегда очень ответственна, поскольку почти всегда подразумевает существенное усиление иммуносупрессивной терапии; нередко ее приходится назначать впервые. Разнообразие вариантов кожного саркоидоза, возможность его агрессивного течения с формированием выраженных, иногда инвалидизирующих, косметических дефектов, особенно типичного для ознобленной волчанки, требуют очень тщательного подтверждения этого диагноза. В нашем наблюдении дифференциация между САБП и предполагавшимся волчаночным панникулитом стала возможной благодаря морфологическому исследованию ткани кожи, полученной при биопсии. Именно биопсия кожи играет решающую роль в диагностике всех вариантов саркоидного поражения – от более частых (бляшечно-папулезных) до казуистически редких, к числу которых, в частности, относится и демонстрируемый в настоящем клиническом наблюдении САБП. Пациенты с САБП подлежат тщательному обследованию, направленному на обнаружение висцеральных поражений, прежде всего вовлечения внутригрудных лимфатических узлов и легочного интерстиция.



