Введение
Псориатический артрит (ПА) представляет собой хроническое воспалительное заболевание суставов и позвоночника, поражающее более 30% больных псориазом. Клинические проявления ПА многообразны, заболевание может протекать как в виде моно-, олигоартрита или изолированного энтезита, так и в виде генерализованного поражения суставов и позвоночника с внесуставными проявлениями [1–3]. Данное заболевание, входящее в группу серонегативных спондилоартропатий, характеризуется неуклонно прогрессирующим течением, множественными метаболическими нарушениями, ранней инвалидизацией и сокращением продолжительности жизни больных. Все это в конечном итоге приводит к эмоциональным переживаниям, депрессии, доставляет значительные моральные страдания, что резко снижает качество жизни больных ПА [4].
Пациенты испытывают серьезные психологические и физические трудности не только из-за вынужденных ограничений повседневной активности в результате артрита, но и по причине обширного поражения кожи.
Исследования свидетельствуют, что у больных с тревожной и депрессивной симптоматикой значительно снижена приверженность лечению и соблюдению врачебных рекомендаций [5–7]. Крайне важен в клиническом плане тот факт, что психическое расстройство значительно отягощает клиническое течение болезни. При наличии тревоги и депрессии больные предъявляют большее число соматических жалоб, имеют худший функциональный статус и худшее качество жизни, они меньше удовлетворены результатами своего лечения [8–10].
Присоединяющаяся к основному симптому ревматических заболеваний – боли, депрессия усиливает, утяжеляет, снижает ее переносимость и способствует хронизации. Появлению психоэмоциональных нарушений при болевых синдромах может способствовать терапия некоторыми лекарственными средствами. Депрессия может сформироваться на фоне длительного приема препаратов с анальгетическим эффектом, в частности нестероидных противовоспалительных (НПВП) [11, 12].
Целью настоящего клинического исследования стала оценка динамики психоэмоционального статуса у пациентов с ПА под влиянием базисной терапии.
Материал и методы
В исследовании участвовали 100 больных с достоверным диагнозом ПА, которые были разделены на 4 группы. Тридцать пациентов (первая группа) получали терапию метотрексатом (МТ) 10 мг в неделю, 23 (вторая группа) – терапию сульфасалазином (СС) 2 г в сутки, 20 (третья группа) – комбинацию МТ 10 мг в неделю с СС 2 г/сут. Контрольную (четвертую) группу составили пациенты, получавшие только НПВП (диклофенак натрия в дозе 50–100 мг в сутки или нимесулид 100–200 мг в сутки). Пациенты первой, второй и третьей групп получали базисную терапию на фоне тех же доз НПВП, которые они принимали до назначения препаратов.
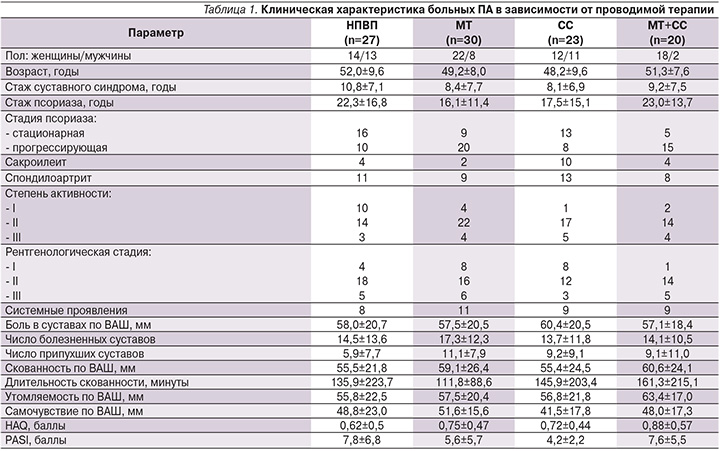
Исследуемые группы достоверно не различались по основным клиническим показателям – возрасту, стажу псориаза и суставного синдрома, степени активности заболевания (табл. 1). Основу обследования больных составили общеклинические методы, принятые в ревматологической практике. При этом у пациентов определяли число болезненных и припухших суставов, суставной индекс, осуществляли общую оценку боли по визуально-аналоговой шкале (ВАШ), оценивали выраженность и продолжительность утренней скованности, вычисляли индекс активности DAS 4 и индекс тяжести псориаза PASI.
Для определения психоэмоциональных нарушений применяли Госпитальную шкалу тревоги и депрессии (HADS) [13], которая содержит 14 утверждений, 7 из которых оценивают уровень тревоги, 7 – уровень депрессии. Субклиническую тревогу и депрессию диагностировали при суммарном балле от 8 до 10, клинически выраженную – при суммарном балле ≥11.
При значениях от 0 до 7 баллов достоверно выраженные симптомы депрессии и тревоги отсутствуют.
Уровень депрессии определяли с помощью опросника депрессии Бека BDI (Beck Depression Inventory) [14], включающего 21 пункт с 4 вариантами ответов от 0 до 3 баллов. Максимально возможная сумма – 63 балла. Результат оценивали по общей сумме баллов: 0–9 – нет депрессии, 10–15 – легкая депрессия, 16–19 – умеренная депрессия, 20–29 – выраженная депрессия (средней тяжести), ≥30 – тяжелая депрессия.
Оценку реактивной и личностной тревожности провели по шкале Спилбергера, адаптированной Ю.Л. Ханиным [15]. Опросник включает 40 вопросов-суждений, 20 из которых предназначены для оценки уровня реактивной тревожности и 20 – для оценки уровня личностной тревожности. На каждый вопрос возможны четыре варианта ответа, оцениваемых в баллах от 1 до 4 соответственно. Уровень тревожности интерпретировали следующим образом: <30 баллов – низкая, 30–45 – средняя и >45 – высокая. При наличии тяжелой депрессии, согласно опроснику Бека, больные направлялись на консультацию к психиатру. Все опросники пациенты заполняли до начала терапии, через 1, 3 и 6 месяцев лечения.
Для статистической обработки материала использовали специализированный статистический пакет SPSS 17.0. В группах вычисляли среднее арифметическое (М), среднеквадратическое отклонение (σ). Для определения зависимости между вычисляемыми показателями рассчитывали коэффициент корреляции Пирсона или Спирмена (для неколичественных данных) и их значимость. Изучение динамики исследуемых показателей в процессе лечения проведено с помощью парного критерия Стьюдента и критерия Вилкоксона. Во всех случаях нулевую гипотезу отвергали при p<0,05.
Результаты исследования
При изучении психоэмоционального статуса по опроснику Бека среднее значение составило 15,5±8,4 балла, что соответствует умеренной выраженности депрессии. Только у 26% больных депрессии не было отмечено, у 45% – наблюдалась легкая и умеренная депрессия и у 29% – выраженная и тяжелая.
Согласно шкале HADS, клинически выраженная тревога отмечена у 20 больных, субклиническая – у 27; клинически выраженная депрессия – у 13, субклиническая – у 23. У больных ПА с помощью опросника Спилбергера–Ханина отмечено повышение значений реактивной и личностной тревожности, при этом у половины пациентов наблюдалась высокая ситуативная тревожность, у 67% – высокая личностная тревожность. Только у 9 и 2 больных соответственно выраженность тревожности была низкой.
В процессе терапии произошло достоверное улучшение основных клинических показателей: уменьшились число болезненных и припухших суставов, выраженность и длительность утренней скованности, боль в суставах по ВАШ во всех группах пациентов, получавших базисные препараты. С целью изучения влияния базисной терапии на психоэмоциональный статус была исследована динамика тревоги и депрессии, согласно опросникам Бека, Спилбергера–Ханина и шкале HADS, у больных ПА в каждой группе (табл. 2).
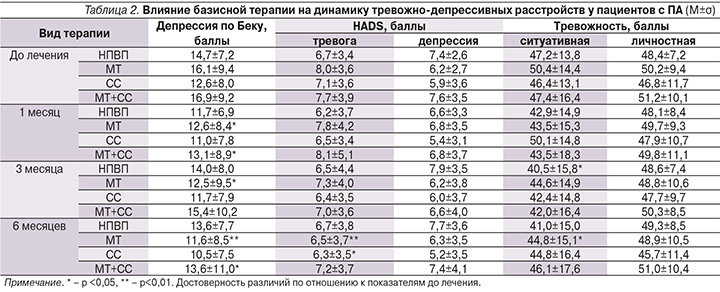
К окончанию 1-го месяца терапии в группе МТ выраженность депрессии по Беку снизилась на 22% (p<0,05), в группе комбинированной терапии – на 22,5% (p<0,05). Через 3 месяца лечения улучшение психоэмоционального статуса сохранялось только у пациентов, принимавших МТ (p<0,05).
К 6 месяцам наблюдения в группе больных, получавших МТ, наблюдалось снижение уровня депрессии, согласно опроснику Бека, на 28% (p<0,01), уменьшение симптомов тревоги по шкале HADS – на 19% (p<0,01) и ситуативной тревожности на – 11% (p<0,05).
В группе СС к концу наблюдения произошло уменьшение симптомов тревоги по шкале HADS на 11% (p<0,05), в группе комбинированной терапии – депрессии по Беку на 19,5% (p<0,05).
У больных ПА, принимавших только НПВП, через 3 месяца лечения на 14% уменьшалась ситуативная тревожность (p<0,05). Однако к концу наблюдения статистически значимых изменений психо-эмоционального статуса не сохранялось.
При анализе динамики выраженности депрессии по Беку было выявлено, что через 6 месяцев лечения в группах базисной терапии уменьшилась доля пациентов с выраженной и тяжелой депрессией и увеличился процент больных с отсутствием депрессии и ее легкой степенью. В группе НПВП такой закономерности не наблюдалось.
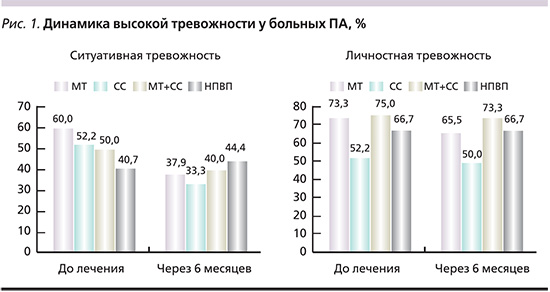
При изучении динамики выраженности тревожности обнаружено, что в группах базисной терапии увеличилась доля пациентов с умеренной тревожностью и снизился процент больных с высокой тревожностью. В контрольной группе уменьшилось число пациентов с умеренной ситуативной тревожностью и увеличилось – с высокой, доля пациентов с умеренной и высокой личностной тревожностью не изменялась (рис. 1).
Обсуждение
Изучена динамика психоэмоциональных нарушений под влиянием базисной терапии у больных ПА. Согласно опроснику Бека, после 6-месячной терапии уменьшение выраженности депрессии произошло в группах больных, принимавших МТ (p<0,01) и МТ+СС (p<0,05; рис. 2).
Согласно шкале HADS, достоверное снижение выраженности тревоги через 6 месяцев терапии наблюдалось в группах МТ (p<0,01) и СС (p<0,05; рис. 3).
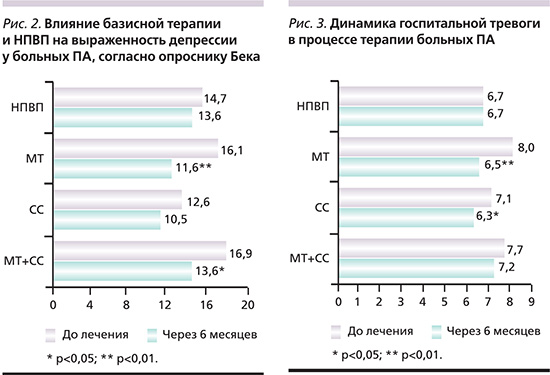
При изучении динамики тревожности по шкале Спилбергера–Ханина установлено, что к концу наблюдения уменьшилась ситуативная тревожность в группе МТ (p<0,05), личностная тревожность не изменилась ни в одной из групп.
В некоторых исследованиях, касавшихся ревматоидного артрита, установлена корреляция между положительной динамикой состояния опорно-двигательного аппарата и исчезновением психических нарушений [16, 17]. В других работах отмечено, что после традиционного лечения ревматоидного артрита часто сохраняются высокий уровень тревожности и снижение показателей эмоционального функционирования [8].
Заключение
Таким образом, в процессе длительного лечения больных ПА базисными препаратами статистически значимое уменьшение выраженности тревожно-депрессивных расстройств наблюдалось в группах МТ и комбинированной терапии. Однако у части больных сохранялся высокий уровень депрессии и тревожности, что говорит о необходимости включения в комплексную терапию больных ПА с коморбидной депрессией, особенно выраженной и тяжелой, психотерапевтических методов, в т.ч. антидепрессантов.



