Введение
Сахарный диабет (СД) на сегодняшний день остается острейшей медико-социальной проблемой. Заболеваемость СД в мире неуклонно растет. По данным ВОЗ, на сегодняшний день число больных СД составляет 422 млн. По распространенности СД занимает третье место, уступая только онкологическим заболеваниям и сердечно-сосудистой патологии. По прогнозам, к 2030 г. СД станет 7-й причиной смерти во всем мире [2].
К одним из наиболее распространенных осложнений СД относятся поражения мочевыделительной системы. Пациенты с СД имеют повышенный риск развития инфекций мочевыводящих путей (ИМП). Иммунологические нарушения (нарушение функции нейтрофилов, снижение Т-клеточного иммунного ответа и т.д.) способствуют риску возникновения инфекций. Другие факторы, такие как неполное опорожнение мочевого пузыря вследствие автономной нейропатии и высокая концентрация глюкозы в моче, способствуют микробному обсеменению мочевыводящих путей, вследствие чего развиваются осложнения в виде острых циститов и пиелонефритов бактериальной этиологии [4, 5].
Лечение ИМП проводится противомикробными препаратами, однако спектр возбудителей ИМП и их чувствительность к антибиотикам изменились с течением времени по причине неизбирательного применения антибактериальных средств широкого спектра действия. С учетом этого факта надо полагать, что знания о наиболее распространенных бактериях и их чувствительности к противомикробным препаратам могут помочь нам не только в проведении более эффективной стартовой терапии ИМП, но и в долгосрочной профилактике заболеваемости [3, 5].
Цель данного исследования – оценить распространенность ИМП среди пациентов с СД 1 и 2 типов, находящихся в условиях стационара, выявить наиболее частых возбудителей ИМП, а также определить чувствительность к антибиотикам выделенных штаммов микроорганизмов.
Материал и методы
Материалом исследования стали моча, собранная пациентами в ранние утренние часы, а также медицинские карты стационарных больных СД 1 и 2 типов, находящихся на лечении в отделении эндокринологии ГБУЗ «Иркутская ордена “Знак Почета” областная клиническая больница».
Методом сплошной выборки в исследование были включены 76 больных СД от 18 до 78 лет, получавших лечение в стационаре в первом полугодии 2017 г., в т.ч. с 1-м типом – 31 (40,79%) и 2-м – 45 (59,21%). Мужчин было 29 (38,16%), женщин – 47 (61,84%). Средний возраст больных составил 51±1,8 года. У 31 (40,79%) пациента была диагностирована диабетическая нефропатия, в т.ч. при СД 1 типа – у 11 (37,93%), при СД 2 типа – у 20 (42,6%). Все пациенты имели неудовлетворительный контроль заболевания: среднее значение уровня гликозилированного гемоглобина А1с составило при СД 1 типа 10,01±2,96%, при СД 2 типа – 9,38±2,01%. Глюкозурия при СД 1 и 2 типов составила 31,04±24,48 и 26,87±19,02 ммоль/л соответственно.
Критерии исключения: проведение антибактериальной терапии на момент включения, беременность, наличие менструации, возраст пациентов до 18 и старше 80 лет, а также неспособность пациента самостоятельно осуществлять гигиенический туалет наружных половых органов.
Забор биологического материала проводился после получения от пациента информированного добровольного согласия на исследование и проведения с ним беседы с необходимыми рекомендациями по правильному сбору биологического материала.
Исследование было одобрено локальным этическим комитетом ГБУЗ «Иркутская ордена “Знак Почета” областная клиническая больница» (протокол № 74 заседания от 20.12.2016).
С целью выделения чистой культуры микроорганизмов использовался культуральный метод, заключенный в посеве биоматериала на кровяной агар и среду Эндо по методу Гоулда с определением КОЕ, а также на хромогенный агар для грибов Candida. Выделенные штаммы микроорганизмов с КОЕ ≥«критического»числа идентифицировали с помощью тест-системы MICROLATEST и определяли чувствительность к антибиотикам диско-диффузионным методом согласно МУК4.2.1890-04 «Определение чувствительности микроорганизмов к антибактериальным препаратам (АБП)». В набор АБП для исследования были включены: 1) препараты узкого спектра действия для представителей грамположительной микрофлоры (доксициклин, ампициллин, норфлоксацин, ко-тримоксазол); 2) препараты узкого спектра действия для представителей грамотрицательной микрофлоры (цефтриаксон, цефепим, амоксиклав, азтреонам); 3) препараты широкого спектра действия (ципрофлоксацин, нитрофурантоин, меропенем, имипенем).
Статистическую обработку полученных результатов провели с помощью программы MicrosoftExcel, 2007, путем определения среднего значения и средней квадратичной ошибки, показателей частоты события (%).
Результаты
Для оценки распространенности ИМП у больных СД и выявления наиболее частых ее возбудителей проведено микробиологическое исследование мочи. Из 76 проб мочи 10,53% оказались стерильными, в остальных 89,47% случаев выделено 86 штаммов условно-патогенных микроорганизмов (УПМ).
При анализе выделенных штаммов УПМ установлено, что доля грамположительной микрофлоры составила 65,64%, грамотрицательной – 27,91%. Кроме этого нами были выделены грибы рода Candida (6,45%), которые также являлись представителями УПМ и могли служить потенциальными возбудителями ИМП у больных СД.
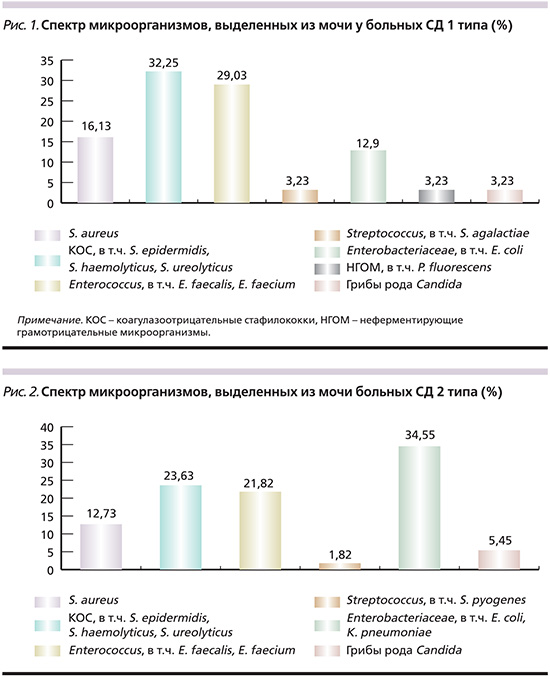
Анализируя полученные результаты по частоте встречаемости возбудителей ИМП у больных СД 1 типа, нами было выяснено, что среди представителей грамположительной микрофлоры наиболее частыми возбудителями ИМП стали Staphylococcus spp. – 48,38%, среди которых доминирующую позицию занимал S. аureus (16,13%). Доля S. ureolyticus составила 6,45%, S. epidermidis и S. haemolyticus выделено по 12,9%. Нередко в качестве патогенов выступали Streptococcus spp. (S. agalactiae – 3,23%) и Enterococcus spp. (E. faecalis, E. faecium – 29,03% в общей сумме).
Cреди грамотрицательной микрофлоры доминирующим оказался представитель семейства Enterobacteriaceae – Escherichia coli (12,9%). Частота выделения неферментирующих грамотрицательных микроорганизмов (в т.ч. Pseudomonas fluorescens) составила 3,23%.
Анализ полученных результатов по частоте встречаемости возбудителей ИМП у больных СД 2 типа показал, что среди грамположительных микроорганизмов, так же как и у больных СД 1 типа, преобладали Staphylococcus spp. – 36,36%, доминирующим из которых (12,73%) стал S. aureus. Доля остальных стафилококков составила: 10,91% – S. epidermidis; 7,27% – S. haemolyticus; 5,45% – S. ureolyticus. Enterococcus spp. (E. faecalis, E. faecium) были выделены в 21,82% случаев, 1,82% пришлось на долю Streptococcus spp. (S. pyogenes).
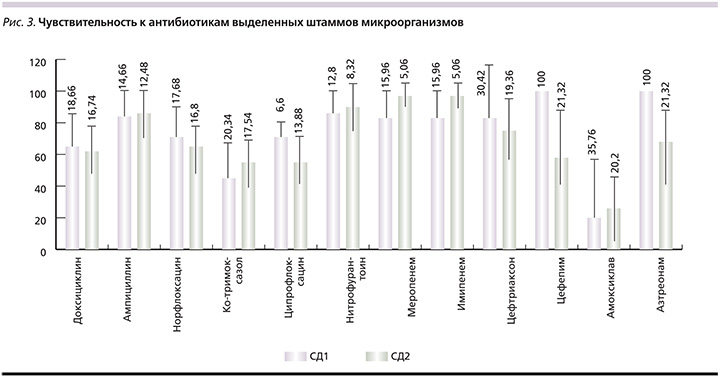
Среди грамотрицательных микроорганизмов, как и при СД 1 типа, доминировало семейство Enterobacteriaceae (E. coli – 32,73%), Klebsiella pneumoniae была выделена в 1,82% случаев.
При сравнительном анализе частоты встречаемости УПМ в зависимости от типа диабета было установлено, что при СД 1 типа преобладали коагулазонегативные стафилококки (32,25%) и энтерококки (29,03%), а при СД 2 типа доминировали представители семейства Enterobacteriaceae, среди которых чаще всего выделялась E. coli (34,55%; рис. 1, 2).
При изучении антибиотикочувствительности выделенных штаммов микроорганизмов было выяснено, что среди АБП узкого спектра действия в группе грамположительных микроорганизмов наибольшая чувствительность проявилась к пенициллинам (ампициллин – 84%) и фторхинолонам (норфлоксацин – 71%), наименьшая – к сульфаниламидам (ко-тримоксазол – 51,04%). В группе грамотрицательных микроорганизмов наибольшая чувствительность отмечена к цефалоспоринам (цефтриаксон – 79,17%, цефепим – 84,21%) и монобактамам (азтреонам – 84,21%), наименьшая – к защищенным пенициллинам (амоксиклав – 20,1%). Среди АБП широкого спектра действия наибольшая чувствительность микроорганизмов отмечена к нитрофуранам (нитрофурантоин – 88,21%) и карбапенемам (имипенем, меропенем – 91,22%; рис. 3).
При проведении исследования мочи были выделены грибы рода Candida, которые также являлись представителями УПМ и могли служить потенциальным возбудителем ИМП у больных СД.
Для определения чувствительности грибов Candida к антимикотическим препаратам были использованы флюконазол (доля чувствительных штаммов – 100%), кетоконазол (50%), клотримазол (50%), интраконазол (25%), нистатин (100%), амфотерицин В (0%). Среди данных препаратов наиболее эффективными для лечения грибковых поражений мочеполовой системы следует считать нистатин и флюконазол. К ним оказались чувствительными все выделенные штаммы грибов рода Candida. Вероятно, амфотерицин В будет неэффективным в лечении грибковых поражений мочевыводящих путей в связи с нечувствительностью к нему грибов Candida.
Обсуждение
У пациентов с СД 2 типа ИМП встречаются чаще, чем у не страдающих СД. Так, мета-анализ 22 исследований показал высокую частоту бессимптомной бактериурии у больных СД, составившую 12,2 против 4,5% у здоровых людей, которая возрастала при увеличении длительности диабета [8]. У стационарных больных распространенность бессимптомной бактериурии достигала 30% [6]. По данным Н.Е. Анисимовой и соавт. Частота высеваемости УПМ из мочи стационарных больных СД составляла от 47,8 до 53,4% в зависимости от года наблюдения. Преимущественным возбудителем инфекций верхних мочевых путей у больных СД была E. coli – 80–85%, энтерококки выделены в 5–6,6%, псевдомонады (прежде всего P. aeruginosa) – в 1,7–3%, стрептококки – в 0,7–2,2 % случаев [1]. У пациентов с СД имеется повышенный риск бессимптомной бактериурии и ИМП, что было подтверждено в представленной нами работе: в 89,47% случаев было выделено 86 штаммов УПМ, в 14,47% у больных СД была диагностирована хроническая ИМП; среди возбудителей ИМП преимущественно были выделены: E. coli, доля которой составила 47,45%; Enterococcus spp. – 50,85%, а также S. ureolyticus, S. epidermidis и S. haemolyticus – 55,88%.Антибактериальная терапия ИМП антибиотиками широкого спектра действия в полной мере используется в реальной клинической практике. В то же время существует риск формирования резистентных к АБП штаммов микроорганизмов, при инфицировании которыми не будет обеспечена эффективность лечения. В настоящее время в клинических рекомендациях содержится четкая концепция проведения противомикробной терапии, основанной на данных доказательной медицины [6]. Тем не менее авторами особо подчеркивается необходимость проведения мониторинга эффективности лечения противомикробными препаратами, а при проведении терапии – руководствоваться сведениями о локальной чувствительности патогенов.
Согласно данным нашей работы, у больных СД и ИМП в Иркутской области сохраняется чувствительность патогенов к ампициллину– 84%, цефтриаксону – 79,17%, цефепиму – 84,21% и азтреонаму– 84,21%. Среди препаратов широкого спектра действия выбор противомикробной терапии стоит сделать в пользу нитрофуранов (нитрофурантоин – 88,21%) и карбапенемов (имипенем, меропенем – 91,22%). В то же время проведение противомикробной терапии конкретного пациента должно включать посев мочи на стерильность с определением чувствительности к антибиотикам. Это будет способствовать повышению эффективности лечения, позволит избежать бесконтрольного применения АБП и предотвратит развитие лекарственной устойчивости.
Выводы
- Основными возбудителями ИМП у больных СД 1 типа являются представители грамположительной микрофлоры с преобладанием коагулазонегативных стафилококков и энтерококков, у больных СД 2 типа – представители семейства Enterobacteriaceae, в частности E. coli.
- Наибольшая чувствительность всех выделенных микроорганизмов у пациентов с СД отмечена к препаратам нитрофуранового ряда (нитрофурантоин) и карбапенемам (имипенем, меропенем).
- В качестве препаратов выбора для лечения ИМП у больных СД могут быть рекомендованы нитрофурантоин, имипенем, цефепим и ампициллин.
- В качестве препаратов выбора для лечения микотического поражения, вызванного у больных СД представителями рода Candida, могут быть рекомендованы флюконазол и нистатин.



