На сегодняшний день воспалительные заболевания пародонта являются наиболее распространенной стоматологической патологией, представляющей реальную угрозу общесоматическому здоровью подрастающего поколения [5, 9].
Признаки поражения пародонта проявляются уже у детей 6–7 лет [4], к 15 годам регистрируются у каждого второго подростка [6], а среди лиц зрелого возраста, по данным эпидемиологических исследований, диагностируются в 81–100% случаев [14]. Известно, что основным этиологическим фактором воспалительных заболеваний пародонта считается зубной налет [7, 12]. Поэтому регулярному и систематическому уходу за полостью рта придается важное значение в объеме профилактических мероприятий при гингивите и пародонтите [1, 12]. Считается, что в системе воспитания и обучения детей правилам гигиены полости рта должны быть задействованы не только сами дети, но и их родители, а также педагоги и медицинские работники детских учреждений. Однако при анализе ряда исследований установлено, что родители не уделяют должного внимания гигиеническому уходу за полостью рта своего ребенка [8, 13], а сами подростки зачастую полностью игнорируют данную процедуру. Если учесть, что с 15 до 18 лет в полости рта подростков резко активизируется микрофлора зубного налета [11], то проведение профилактических мероприятий в отношении детей данного возраста остается важной задачей стоматологии.
Целью настоящего исследования было изучить влияние пробиотиков на состояние мукозального иммунитета полости рта у подростков при регулярном гигиеническом уходе за зубами.
Обследованы 137 соматически здоровых подростка в возрасте от 15 до 18 лет с одинаковым стоматологическим статусом, которые после осмотра при случайной выборке были разделены на две группы. В первую группу включили 51 подростка, которого обучали правилам чистки зубов стандартным методом. Вторую группу составили 49 подростков, которым помимо обучения правилам чистки зубов стандартным методом назначали полоскания полости рта пробиотиком, включившим концентрат живых лактобактерий, в течение двух недель по 10 мл 1 раз в день. Стоматологический статус подростков определяли по следующим индексам: КПУ зубов; индексам гигиены – Ю.А. Федорова, В.В. Володкиной (1971), Podshadley, Haley (РНР, 1968), H. Loe,J. Silness (1967); индексам воспаления тканей пародонта – КПИ (комплексный пародонтальный индекс) (П.А. Леус, 1988) и РМА (1960).
Местный иммунитет полости рта определен по таким показателям, как фагоцитарная активность лейкоцитов (фагоцитарный индекс и фагоцитарное число), НСТ-тест: в стимулированных условиях (НСТа) и в базовых условиях (НСТб), индекс активации нейтрофилов (ИАН): в стимулированных условиях (ИАНа) и в базовых условиях (ИАНб) и уровень содержания в слюне секреторного иммуноглобулина А.
Клиническую и иммунологическую оценку состояния полости рта у обследованных пациентов провели до назначения лечебных мероприятий и спустя 12 месяцев после их проведения.
Полученные цифровые данные подвергли обработке на персональном компьютере с использованием пакета прикладных программ для машинной обработки Microsoft Exel 2000, «Statistica». При этом вычислены средняя арифметическая «М», средняя ошибка средней арифметической «m», стандартное отклонение. Для оценки достоверности различий между средними величинами исследованных показателей использован коэффициент достоверности «t» (критерий Стьюдента). Статистически достоверными считали значения р<0,05. На малых выборках применены непараметрические критерии Манна–Утни (А. Петри, 2003; Л.Ф. Молганова, 2004).
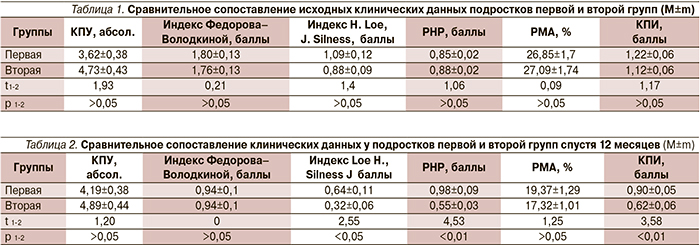
Динамика клинических показателей подростков двух групп представлена в табл. 1 и 2. Из табл. 1 видно, что исходные данные в исследуемых группах были схожими. Спустя 12 месяцев между группами отмечены различия (табл. 2). Так, спустя 12 месяцев у подростков 1-й группы прирост кариеса составил в среднем 0,57 (исходное значение КПУ было равным 3,62±0,38, а спустя 12 месяцев – 4,19±0,38, р≤0,01), во 2-й группе, где применяли пробиотик, включавший концентрат живых лактобактерий, индекс КПУ увеличился только на 0,16 (4,73±0,43 – исходное значение; 4,89±0,44 – спустя 12 месяцев, р≤0,01). Кроме того, отмечены различия по гигиеническим индексам. Во 2-й группе индексы Podshadley, Haley (РНР), H. Loe, J. Silness оказались существенно ниже, чем в первой группе (р≤0,05 и р≤0,01 соответственно). Спустя 12 месяцев было отмечено существенное различие между группами по индексу КПИ, по этому индексу у подростков 2-й группы существенно улучшилось состояние тканей пародонта по сравнению с 1-й группой (р≤0,01).
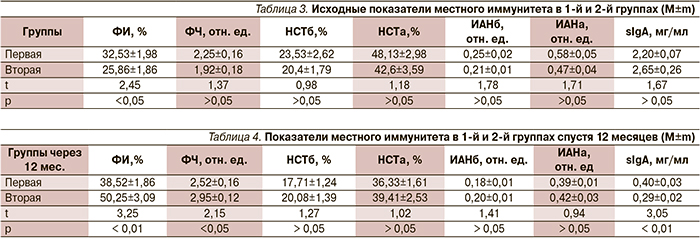
Показатели мукозального иммунитета приведены в табл. 3 и 4. Из табл. 3 видно, что исходные данные, такие как фагоцитарное число, НСТ-тест, ИАН и уровень содержания в слюне секреторного иммуноглобулина А, в обеих группах были схожими, в то время как показатель фагоцитарного индекса (ФИ) в 1-й группе при случайной выборке оказался существенно выше, чем во 2-й (р<0,05). Спустя 12 месяцев (табл. 4) ФИ значительно увеличился, как в 1-й, так и во 2-й группах. Причем во 2-й группе ФИ вырос по отношению к своему исходному значению почти в 2 раза и стал существенно выше, чем у подростков 1-й группы (р≤0,01). Во 2-й же группе индекс ФИ спустя 12 месяцев стал существенно выше, чем в 1-й группе. Одновременно как в 1-й, так и во 2-й группах спустя 12 месяцев значительно уменьшилось в полости рта содержание секреторного иммуноглобулина А (sIgA) ( в 1-й группе – с 2,20±0,07 до 0,40±0,03 мг/мл (р≤0,01; во 2-й группе – с 2,65±0,26 до 0,29±0,02 мг/мл, (р≤0,01). При этом уровень содержания sIgA во 2-й группе спустя 12 месяцев оказался существенно ниже (р≤0,01), чем в 1-й группе.
Такую динамику в показателях иммунитета мы объясняем повышением уровня врожденного (адаптивного) иммунитета, отражающегося в увеличении фагоцитарной активности лейкоцитов, как по степени вступления в фагоцитоз (ФИ), так и по способности фагоцитировать большее количество инфектов (фагоцитарное число – ФЧ), и снижением напряженности в приобретенном (специфическом или гуморальном) иммунитете, проявляющемся значительным уменьшением уровня sIgA. Если учесть, что у всех обследованных детей спустя 12 месяцев значительно улучшилась гигиена полости рта (к примеру, по индексу Федорова–Володкиной в 1-й группе – с 1,80±0,13 до 0,94±0,1 балла (р≤0,01); во 2-й группе – с 1,76±0,13 до 0,94±0,1 балла (р≤0,01), а многие клинические показатели оказались во 2-й группе существенно лучше, чем в 1-й, то можно считать, что микробная нагрузка у наблюдаемых подростков уменьшилась и улучшились показатели иммунитета. Сильную прямую корреляционную связь между гигиеной полости рта, состоянием тканей пародонта и уровнем sIgA отмечают в своем исследовании Ю.Ю. Яров и А.В. Мельник [15]: по их данным, при ухудшении гигиены и утяжелении воспалительных заболеваний пародонта возрастает уровень sIgA, а при улучшении клинических показателей уровень иммуноглобулина снижается, что мы также отметили в своем исследовании. Поскольку клинические показатели подростков 2-й группы были более благоприятными, чем у детей 1-й группы, можно считать, что такая положительная динамика обусловлена применением в комплексе профилактических средств пробиотиков.
Таким образом, нами установлено, что пробиотики, применяемые в комплексе профилактических мероприятий, способствуют положительной клинической динамике, повышая мукозальный иммунитет полости рта.


