Грипп (шифр J 11.1 по МКБ10) – это единственное заболевание среди острых респираторных вирусных инфекций (ОРВИ), которое регистрируется по этиологическому признаку. Вместе с тем возможность поставить диагноз «грипп» на основании только клинических данных без лабораторной верификации существует лишь во время эпидемического подъема данного заболевания в регионе. При наличии типичных симптомов инфекции и отсутствии возможности определения ее этиологии правомочен диагноз «гриппоподобное заболевание», предложенный ВОЗ наряду с терминами ОРИ (острая респираторная инфекция) и ТОРИ (тяжелая ОРИ) для более точной и быстрой возможности слежения за динамикой развития эпидемии (пандемии) гриппа в мире [1].
Грипп вызывается РНК-содержащими вирусами, относящимися к семейству Orthomyxoviridae, род Influenza virus, включающему вирусы гриппа типов A, B и C [2]. Вирусы гриппа типа А вызывают заболевания у людей, птиц, диких и домашних млекопитающих, но их основным природным резервуаром являются водоплавающие птицы. Вирусы гриппа типа В выделены только от человека, а типа С – от людей и свиней. Основная причина возникновения эпидемий и пандемий – изменение нуклеотидной последовательности в генах, кодирующих поверхностные антигены вирусов гриппа типов А и В – гемагглютинин (HA) и нейраминидаза (NA), определяющие специфичность вирусов.
Существует два типа антигенной изменчивости вирусов:
- дрейф – точечные мутации в гене, связанные с эволюцией и иммуноселекционным прессингом в пределах подтипа, позволяющие новому антигенному варианту вируса уходить от популяционного иммунитета, вызывая ежегодные подъемы заболеваемости;
- шифт (только у вирусов гриппа типа А) – смена HA и/или NA в результате реассортации (обмен фрагментами генома между разными вирусами при коинфекции чувствительного хозяина) или возобновление циркуляции исчезнувшего штамма после длительной персистенции в организме хозяина. Отсутствие специфического иммунитета к шифтовым вариантам вируса гриппа типа A приводит к быстрому распространению инфекции по всему миру с увеличением числа тяжелых форм заболевания и летальных исходов, что предполагалось во время пандемии гриппа в 2009 г. [3]. Вирус, вызвавший пандемию, имел уникальный, ранее не описанный состав генома: 2 гена (NA и M) от вируса гриппа птиц, 5 генов (NA, NP, NS, РВ2, РА) от вирусов гриппа свиней, и 1 ген (РВ1) от вируса гриппа человека. Способность вирусов гриппа к антигенной изменчивости определяет высокую восприимчивость населения и основные эпидемиологические особенности этой инфекции: повсеместное распространение, короткие интервалы между эпидемиями (1–2 года для гриппа А и 2–4 – для гриппа В), вовлечение в эпидемический процесс всех возрастных групп населения.
Вирус гриппа типа С, у которого имеется только один поверхностный антиген – гликопротеин HA-эстераза, характеризуется значительно большей стабильностью антигенных и других свойств, а также более низкой репродуктивной активностью в клеточных системах. Вирус, как правило, поражает новорожденных и детей раннего возраста, вызывая стойкий иммунитет. Установлено, что антитела к вирусу гриппа типа C, с которым связано менее 1 % ОРЗ, присутствуют у лиц всех возрастных групп, за исключением детей первых месяцев жизни.
Источником инфекции при гриппе являются в основном больные люди в остром периоде заболевания, в т. ч. с легкой или бессимптомной формой, реже – реконвалесценты, выделяющие вирус в течение двух недель от начала заболевания, иногда (у лиц с физиологической [маленькие дети] или патологической [с хроническими инфекциями] иммунной недостаточностью до 22–25-го дня при гриппе А и до 30-го дня при гриппе В).
Возможно инфицирование людей вирусами гриппа животных или птиц. В настоящее время высокопатогенный вирус «птичьего» гриппа A (H5N1) широко распространился в странах Юго-восточной Азии и кроме опустошительных эпизоотий среди диких и домашних птиц нередко вызывает чрезвычайно тяжелую форму заболевания с летальностью до 50–60 % у людей, но при этом, к счастью, отсутствие факта передачи возбудителя от человека к человеку ограничило его пандемическое распространение [4]. В 2003 г. в Нидерландах среди птиц была зарегистрирована вспышка гриппа A (H7N7) с последующим развитием инфекции у 86 работников птицефермы, один из которых умер, причем в 3 случаях зафиксирована передачи вируса при контакте в семьях [5]. В марте 2013 г. в нескольких провинциях Китая были зафиксированы случаи тяжелого гриппа с высокой летальностью (из 131 заболевшего 36 умерли), обусловленного вирусом гриппа птиц А (H7N9), который обладает большей, чем вирус A (H5N1), трансмиссивностью от животного к человеку [6]. По сообщениям CDC (Центр по контролю и профилактике заболеваний), осенью 2012 г. в 13 штатах США были зарегистрированы заболевания гриппом, обусловленным новым штаммом свиного гриппа A H3N2v, впервые обнаруженным в июле 2011 г., включающего в своей структуре ген М белка вируса гриппа H1N1pdm09 [7]. Все заболевшие (307 человек, преимущественно дети) контактировали с животными. Симптомы заболевания были характерны для сезонного гриппа (лихорадка, кашель, фарингит, ринорея, миалгия и головная боль), но был зарегистрирован и 1 летальный исход. В единичных случаях была подтверждена передача вируса от человека к человеку.
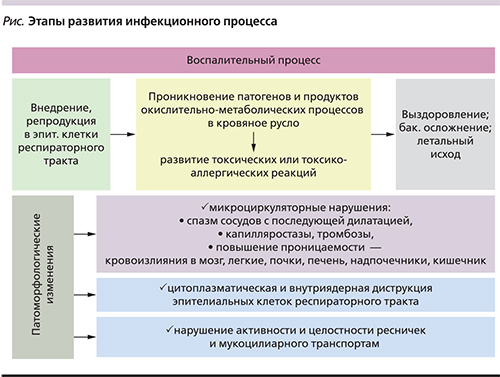
Патогенез гриппа слагается из комплекса процессов, развивающихся одномоментно или последовательно друг за другом на всех этапах репродукции возбудителей и последующего их распространения по организму, основными из которых являются (см. рисунок):
1. Адсорбция и внедрение вирусов гриппа в эпителиальные клетки респираторного тракта (входные ворота инфекции) при условии наличия в них специфических клеточных рецепторов, представленных для вируса гриппа сиаловыми кислотами гликопротеидов [8]. Репродукция новых вирионов сопровождается цитопатическим (по отношению к клеткам) эффектом, их разрушением и отторжением вместе с вновь образующимися вирусами. Сразу же активизируются иммунные защитные реакции (ранний защитный воспалительный ответ), при помощи которых организм пытается освободиться от вирусов. Ведущая роль иммунных реакций на начальном этапе наряду с факторами секреторного иммунитета принадлежит фагоцитозу, осуществляемому клетками мононуклеарномакрофагальной системы (макрофагами, полиморфно-ядерными лейкоцитами, моноцитами, плазматическими и др. клетками, хемотаксис которых увеличивается в очаге поражения) [9]. Усиление фагоцитарной активности этих клеток сопровождается перестройкой их метаболизма (увеличение ионной проницаемости клеточной мембраны), усилением окисления глюкозы и гиперпродукцией генерации свободных радикалов, оказывающих микробицидное, цитотоксическое и протеолитическое действия [10, 11]. Одновременно усиливаются процессы перекисного окисления липидов с выделением большого количества свободной энергии, необходимой для уничтожения патогенов и осуществления полноценного иммунного ответа. Активируются системы комплемента, усиливается секреция цитокинов.
2. Проникновение патогенов, продуктов окислительно-метаболических процессов и разрушенных эпителиальных клеток в русло крови (вирусемия, токсинемия) с развитием вазопатии (системных токсических или токсико-аллергических реакций). Немаловажна роль и окиси азота (NO), постоянно образующейся в клетках эндотелия кровеносных сосудов и играющая ключевую роль в регуляции их тонуса, способствуя при этом инактивации вирусов. Показано, что гиперпродукция NO – признак бурного течения инфекции, а дефицит ее образования – одна из причин внутриклеточного сохранения патогенов [12].
При тяжело протекающей инфекции доказана возможность репродукции вирусов гриппа в клетках эндотелия кровеносных сосудов с развитием эндотелиоза (альтеративной воспалительной реакции) в виде клеточного некроза и апоптоза, повышения проницаемости капилляров, а в наиболее критических случаях – циркуляторных нарушений [13, 14]. Имеет место нарушение баланса между процессами фибринолиза, коагуляции и антикоагуляции, следствием чего является активация процессов образования тромбов [15]. Возможно развитие геморрагического капилляротоксикоза, микротромбоэмболий, которые в виде застойного полнокровия головного мозга и мелких кровоизлияний в эпикард, плевру, легкие и другие органы, сопровождаясь глубокими гемодинамическими расстройствами, являются постоянной находкой при патологоанатомическом исследовании умерших от гриппа в первые дни болезни. При этом отсутствуют или слабо выражены деструктивные и воспалительные изменения [16].
3. Формирование воспалительного очага с доминирующей для возбудителя локализацией в органах верхних или нижних отделов респираторного тракта. Преимущественно это ринит, фарингит, трахеит, ларингит, бронхит, а также их сочетания. Одним из самых тяжелых вариантов этого процесса, развивающегося преимущественно при гриппе, обусловленном новым (пандемическим) возбудителем, является развитие массивной пневмонии с острым респираторным дистресс-синдромом (ОРДС) и отеком легкого [17].
4. Исход: выздоровление, развитие осложнений, смерть.
Этим этапам соответствуют характерные для гриппа клинические проявления, первые из которых появляются обычно уже после окончания начальных этапов репродукции возбудителей, т. е. при проникновении их в русло крови (вторая фаза инфекционного процесса, которая начинается еще во время инкубационного периода и сохраняется в течение всего периода выраженной интоксикации).
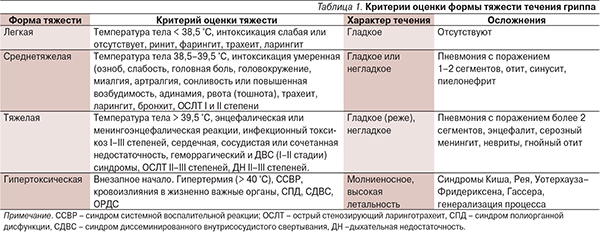
Грипп, в т. ч. и обусловленный новым вирусом А (H1N1)pdm, обычно начинается на фоне полного здоровья или после кратковременного (1–2 часа) продромального периода с характерным преобладанием общеинтоксикационного синдрома над симптомами поражения респираторного тракта (табл. 1) [18]. Температура тела уже в первые часы достигает максимального уровня (38,5–40,0 °C) с одновременным появлением и других симптомов интоксикации различной степени выраженности: озноба (мышечная дрожь), головной боли, головокружения, недомогания, болей в мышцах, животе, суставах, глазных яблоках, тошноты, рвоты, нарушения сна, иногда – галлюцинаций, бреда. Степень выраженности этого синдрома определяет форму тяжести заболевания, которая может быть различной от легкой до гипертоксической. В ряде случаев повышение температуры тела, преимущественно в виде гипертермии, может быть единственным проявлением заболевания. Одними из первых признаков болезни могут быть и эпизоды фебрильных судорог, наиболее характерных для детей с наличием врожденной или приобретенной патологии нервной системы.
При тяжелых формах гриппа инфекционный процесс бурно прогрессирует с развитием энцефалической или менингоэнцефалической реакции (гипертермия, бред, общемозговые нарушения с судорогами, спутанностью или потерей сознания, менингеальными симптомами) и геморрагическим синдромом (сыпь мелкоточечная или петехиальная, чаще на коже лица, шеи, груди и верхних конечностей; геморрагии в слизистую оболочку ротовой полости, заднюю стенку глотки, конъюнктивы; носовые и маточные кровотечения, микрогематурия, примесь крови в мокроте и стуле).
Для гипертоксических форм гриппа характерно молниеносное начало, развитие различных вариантов токсикоза: нейротоксикоза, инфекционнотоксического шока; синдромов Гассера (гемолитико-уремический с развитием ДН и острой почечной недостаточности), Уотерхауза– Фридериксена (острая надпочечниковая недостаточность, адреналовый геморрагический синдром), Рея (токсическая энцефалопатия с жировой дегенерацией внутренних органов, в первую очередь печени с развитием острой печеночной недостаточности), Киша (острая коронарная недостаточность) и геморрагического синдрома (III стадия ДВС-синдрома – гемокоагуляционный шок) с появлением отека и обширных кровоизлияний в различные органы (легкие, кишечник, надпочечники, мозг), развитием ОРДС, нередко на фоне лейкои лимфопении.
Максимальное число тяжелых и осложненных форм заболевания наблюдается в основном при гриппе, обусловленном новым или значительно измененным вариантом вируса. Вместе с тем грипп, обусловленный вирусом типа А H1N1pdm09, имел клиническую симптоматику, типичную для сезонного гриппа: у большинства заболевших на фоне повышенной температуры тела (≥ 37,5 °С) регистрировали умеренную интоксикацию (головную боль, миалгию, озноб, адинамию, недомогание). Из катаральных симптомов все пациенты страдали от сухого кашля, а также симптомов трахеита, ринофарингита, ларингита [19]. Характерной особенностью пандемического гриппа А H1N1pdm09 было частое развитие геморрагического синдрома (у взрослых пациентов с пневмонией преимущественно в виде кровохарканья (34,1–14,5 против 13,1 % случаев при сезонном гриппе), а у детей – носового кровотечения (14,5 –7,1 % против 0 случаев при сезонном гриппе). Кроме того, как и при гриппе, обусловленном вирусом А H5N1 птиц, в 25–30 % случаев регистрировали диарею и рвоту.
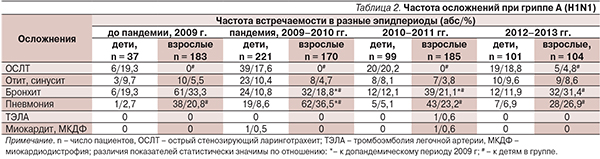
Тяжесть, длительность течения и исход заболевания зависят также от развития осложнений, обусловленных как воздействием вируса, так и присоединением бактериальной флоры. Ведущее место принадлежит острой пневмонии, которая развивается как в начале заболевания, так и в период разгара примерно с одинаковой частотой (в 5–8 % случаев у наблюдавшихся амбулаторно и в 12,3–18,5 % случаев среди госпитализированных), наиболее часто при гриппе, обусловленном новым вирусом, что во время пандемии 2009 г. наблюдали преимущественно у взрослых (табл. 2).
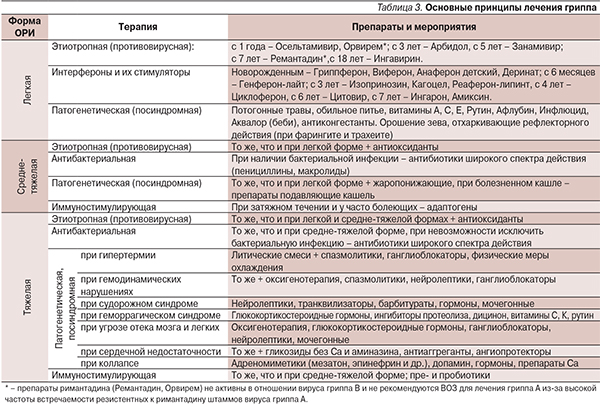
Среди детей преобладало развитие стенозирующих ларинготрахеитов. Немаловажное влияние на характер течения гриппа и развитие осложнений оказывает преморбидный фон, при отягощении которого (хронические сердечно-сосудистые, легочные и церебральные заболевания, метаболический синдром и т. д.), как и у беременных, регистрируется большое число тяжелых и осложненных форм заболеваний, что наблюдалось и во время пандемии 2009 г. Однако если при сезонном гриппе тяжелая форма развивалась только среди пациентов с осложненным преморбидным фоном, то при пандемическом гриппе – в трети случаев на фоне полного здоровья, при этом в 50 % случаев эти пациенты нуждались в лечении в отделении интенсивной терапии. Основной принцип терапии гриппа – раннее начало сразу при появлении первых симптомов заболевания с учетом выраженности, тяжести течения и локализации процесса, наличия осложнений, возраста и преморбидного фона пациента (табл. 3). Основные группы препаратов:
- Этиотропные противовирусные препараты – инактивирующие возбудителя, препятствуя его проникновению в клетки-мишени и их последующую репродукцию;
- Интерфероны и их индукторы – препараты, осуществляющие помощь иммунокомпетентным структурам в инактивации возбудителей;
- Посиндромные, патогенетически обусловленные – направленные на предотвращение возникновения и восстановление дисбаланса адаптационно-регуляторных механизмов, а также нарушения функции отдельных органов;
- Иммунореабилитирующие – способствующие восстановлению нарушенного иммунитета (или его отдельных звеньев) при осложненном течении заболевания или у лиц с неблагоприятным преморбидным фоном.
В настоящее время препаратов, обладающих специфической противовирусной активностью при гриппе, немного. Это блокаторы ионных каналов: Ремантадин и его полимерное производное Орвирем; ингибиторы нейраминидазы – Тамифлю (осельтамивир), Реленза (занамивир) и Перамивир; ингибитор слияния Арбидол; блокатор сборки ранних вирусных белков Ингавирин.
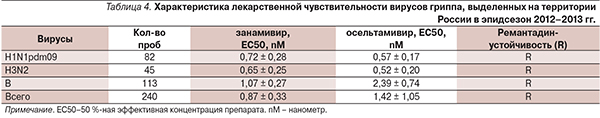
К сожалению, в последние годы у вирусов гриппа типа А и В, в т. ч. вирусов гриппа птиц A H5N1 и H7N9, а также вируса гриппа А H1N1pdm09, наблюдается резистентность к Ремантадину [5, 6], сохраняющаяся, по нашим данным, и в 2013 г. (табл. 4).
Чувствительность всех изученных вирусов к ингибиторам нейраминидазы сохраняется в т. ч. и к Тамифлю (осельтамивиру), успешно используемому при всех этиологических вариантах гриппа у пациентов старше года и беременных женщин, в т. ч. и во время пандемии А H1N1pdm09.
Следует отметить клинически доказанную эффективность применения при пандемическом гриппе у детей трех химиопрепаратов: осельтамивира, занамивира и Арбидола (табл. 5).
Практически было показано отсутствие статистически значимых различий в продолжительности основных симптомов заболевания у пациентов, получавших тот или иной химиопрепарат, кроме продолжительности выделений из носа, быстрее прекращавшихся на фоне занамивира. Но в целом включение любого из этих препаратов в терапию гриппа оказалось статистически значимо более эффективным, чем использование только базисной (патогенетической) терапии.

Вместе с тем показано, что если применение осельтамивира успешно только при гриппе, Арбидол может использоваться при лечении как гриппа, так и ОРВИ другой этиологии [20, 21]. Кроме того, этот препарат успешно использовался как средство экстренной профилактики гриппа в семейных очагах, в том числе и у беременных женщин, контактировавших с больными, предотвращая развитие у них тяжелых форм заболевания [22–24].
В 2009 г. Фармкомитетом РФ выдано разрешение на возможность применения лицами старше 18 лет противовирусного препарата Ингавирин (имидазолилэтанамидпентандиовой кислоты) – блокатора сборки ранних вирусных белков. Доказана его активность по отношению ко всем вирусам гриппа, в т. ч. к А H1N1pdm09 [25].
Несмотря на положительные результаты использования перечисленных химиопрепаратов, они имеют возрастные ограничения и для них отсутствует разрешение на использование в терапии гриппа у детей первого года жизни, которым преимущественно возможно только применение препаратов интерферона альфа. Остальная терапия посиндромная, прежде всего дезинтоксикационная, зависящая от выраженности интоксикации, с назначением антиоксидантов, жаропонижающих, ингибиторов протеолиза, средств для лечения очагов поражения носоглотки и других отделов респираторного тракта (верхних и нижних).
Таким образом, никакого комплекса неопределенности не должно быть. Начало терапии при гриппе, как и при любом другом инфекционном заболевании, должно быть ранним с учетом выраженности первых симптомов. При этом необходимо правильно оценивать жалобы больного или его родителей, общее состояние пациента и всю выявленную симптоматику заболевания. Обязательно учитывать эпидемическую обстановку в регионе и коллективе, где находился пациент, его возраст и преморбидный фон, а также сочетаемость и индивидуальную переносимость назначаемых препаратов, первыми из которых должны быть этиотропные химиопрепараты или препараты интерферона у детей первого года жизни.



