Под термином “острые респираторные вирусные инфекции” (ОРВИ) понимают группу заболеваний, этиологическими агентами которых являются различные респираторные вирусы, преимущественно поражающие эпителий верхних дыхательных путей. В настоящее время ОРВИ являются, пожалуй, самыми распространенными и социально значимыми заболеваниями [1–4]. Общемировая практика свидетельствует, что минимум каждый третий человек ежегодно переносит ОРВИ или грипп [5]. В России каждый год регистрируется порядка 27,3–41,2 млн случаев респираторных инфекций, на которые в структуре общей заболеваемости приходится до 40 % дней нетрудоспособности [6]. Столь высокая заболеваемость ОРВИ напрямую ассоциируется со значительными экономическими потерями, в первую очередь за счет косвенных издержек, связанных с потерей больными трудоспособности. В частности, в США косвенные потери только от гриппа составляют около 10–15 млрд долл. в год [3]. Немаловажны и материальные расходы пациентов, вынужденных покупать ряд лекарственных препаратов.
Важной проблемой также является чрезмерная насыщенность рынка фармацевтической продукцией симптоматического лечения ОРВИ. Не секрет, что огромное разнообразие лекарственных средств, их форм и путей введения, различная стоимость могут поставить в тупик не только пациента, но и врача. Не следует забывать и о потенциальной опасности многих препаратов, тем более их сочетаний.
Спектр клинических проявлений простуды включает общетоксические симптомы – повышение температуры тела, головную боль, слабость, вялость, боли в мышцах, суставах и пр., а также местные реакции – насморк, боль в горле, кашель и др. Для их купирования используют несколько групп лекарственных препаратов: жаропонижающие и анальгетики; деконгестанты – местные либо системные антигистаминные препараты; противокашлевые, муколитические, антисептические растворы для полоскания и др.
Для купирования лихорадки, головной боли и миалгии при ОРВИ рекомендован парацетамол, при выраженном болевом синдроме применяется также ибупрофен. Появление в последние годы свидетельств гепатотоксического действия парацетамола, особенно на лица, систематически принимающие алкоголь, послужило рекомендацией к снижению дозы препарата до 1,0–1,5 г/сут. Напротив, применение ацетилсалициловой кислоты должно быть ограничено ввиду высокого риска развития желудочно-кишечных кровотечений. Ацетилсалициловая кислота также противопоказана пациентам младше 18 лет с респираторной инфекцией вследствие возможного развития синдрома Рейе (энцефалопатии с печеночной недостаточностью и высокой летальностью), пациентам с бронхиальной астмой. Применение метамизола натрия сопровождается риском развития агранулоцитоза, в т. ч. при непродолжительном приеме, что послужило причиной его запрета более чем в 30 странах мира [7–10].
Другими серьезными осложнениями применения метамизола являются анафилактический шок и коллаптоидное состояние у детей вследствие критического снижения температуры тела (ниже 36 °С). Однако в ургентных ситуациях, таких как гипертермический синдром, в случаях, когда применение парацетамола или ибупрофена невозможно вследствие индивидуальной непереносимости, допустимо парентеральное использование метамизола.
Помимо парацетамола относительно безопасно применение ибупрофена, в связи чем он может рассматриваться как антипиретик-анальгетик второго ряда, в т. ч. и для детей. Применение ибупрофена наиболее целесообразно в клинических ситуациях, сопровождающихся выраженным болевым синдромом (ибупрофен обладает сравнимым с парацетамолом антипиретическим эффектом, при этом для него характерен более выраженный анальгетический эффект).
Показания к назначению антипиретиков:
• лихорадка выше 38,5 °С (риск повреждающего действия на нервную систему);
• лихорадка выше 38 °С у пациентов с заболеваниями сердечно-сосудистой системы и органов дыхания, течение которых может ухудшиться в результате повышения потребности в кислороде;
• лихорадка выше 38 °С у детей до 5 лет (риск развития фебрильных судорог);
• плохая переносимость лихорадки.
Кроме этого следует помнить, что нестероидные противовоспалительные средства в рамках лечения простуды никогда не назначают в качестве курсового приема. Физические методы (растирание теплой водой или спиртом), как правило, малоэффективны, а без предварительного (за 30 минут до манипуляции) приема жаропонижающих средств противопоказаны, потому что ведут к дальнейшему повышению температуры.
Для купирования явлений насморка применяют местные [11] или системные деконгестанты. К местным относятся нафазолина нитрат, ксилометазолин, оксиметазолин и др. По продолжительности сосудосуживающего действия наиболее эффективен оксиметазолин, несколько короче эффект у ксилометазолина (см. таблицу). Производные нафазолина, тетризолина и инданазолин характеризуются непродолжительным сосудосуживающим эффектом (не более 4–6 часов) и наибольшим токсическим действием на клетки реснитчатого эпителия слизистой оболочки носа. Напротив, оксиметазолин является одним из самых безопасных деконгестантов, рекомендованных в т. ч. и в педиатрической практике. Необходимо помнить, что местные деконгестанты нельзя использовать более 5 дней (3 дня для препаратов короткого действия) из-за опасности развития медикаментозного ринита, который характеризуется повторным появлением гиперемии и отека слизистой оболочки носа с нарушением носового дыхания на фоне проводимой терапии. Чаще всего его развитие встречается при использовании препаратов короткого действия.
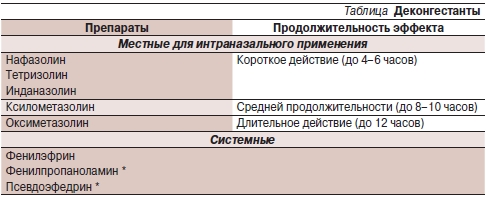
* Относятся к группе сильнодействующих препаратов, исключены из списка безрецептурных средств.
Топические деконгестанты выпускаются в различных лекарственных формах, каждая из которых имеет свои особенности, определяющие выбор конкретного препарата для определенной клинической ситуации. Чаще всего данные средства выпускаются в виде капель на водной или масляной основе. К числу преимуществ капель выделяют простоту использования и быстрое наступление эффекта, среди недостатков – невозможность точной дозировки, возможность попадания в носоглотку. Интраназальные спреи (аэрозоли) более экономичны по сравнению с каплями, т. к. имеют небольшой расход действующего вещества, равномерно распределяются по слизистой оболочке носа, обеспечивая высокую концентрацию, удобны в применении.
Единственным безопасным системным деконгестантом является фенилэфрин – селективный α1-адреномиметик, оказывающий сосудосуживающее действие, за счет чего происходит уменьшение отека слизистой оболочки носа. Препарат входит в рецептуру ряда комбинированных средств. В дозе 10 мг (стандартная дозировка в комбинированных средствах) препарат вызывает освобождение заложенных носовых ходов у больных ринитом на 15–30–60-й минутах на 11–21 и 38 % соответственно. Следует иметь в виду, что фенилэфрин в дозах 40–60 мг способен вызывать повышение артериального давления, что требует осторожности при его назначении пациентам с артериальной гипертензией, возможно развитие возбуждения, беспокойства, раздражительности, головокружения, головной боли и бессонницы. Впрочем, стоит отметить, что в одной дозе комбинированного средства содержится 10 мг фениэфрина, однако при неоднократном приеме в течение суток стоит помнить о возможности развития серьезных побочных эффектов. В педиатрической практике фенилэфрин может применяться только детьми старше 12 лет.
Подсушивающим действием на слизистую оболочку носа, реализуемым за счет побочного антихолинергического действия, а также слабым противокашлевым эффектом обладают антигистаминные препараты I поколения (фенирамин, хлорфенирамин) [12–13]. В большинстве случаев H1-блокаторы комбинируют с фенилэфрином, т. к. считается, что такое сочетание повышает эффективность купирования симптомов насморка. Однако препараты данной группы обладают выраженным седативным эффектом [14], что не позволяет их использовать социально активным пациентам. В числе противопоказаний – недопустимость вождения автомобиля и выполнение работ, требующих концентрации внимания. Кроме того, известно, что антигистаминные препараты могут вызывать сухость слизистой оболочки полости носа и околоносовых синусов и таким образом ухудшать мукоциллиарный клиренс. Наличие ряда заболеваний (гипертрофии предстательной железы, закрытоугольной глаукомы) также препятствует их назначению. И наконец в ряде исследований было показано, что назначение антигистаминных препаратов для облегчения симптомов простуды эквивалентно плацебо, но при этом сопровождается значимым седативным эффектом [15–17]. В связи с этим антигистаминные препараты I поколения целесообразно рекомендовать только для приема на ночь. Применение интраназальных глюкокортикостероидов при ОРВИ не рекомендовано [18].
Кашель, развившийся на фоне вирусной инфекции, чаще всего не требует назначения противокашлевых препаратов, в связи с этим использование супрессантов кашля – кодеина, декстрометорфана, на ранних стадиях заболевания не рекомендовано. Наиболее физиологичен метод гидратации – частое питье теплых растворов. В случае появления вязкой мокроты (курильщики, больные хронической обструктивной болезнью легких) используют муколитические и отхаркивающие средства.
С целью уменьшения сухости, болезненности в горле наиболее эффективно полоскание теплыми растворами. Получившие огромную популярность средства в виде леденцов, пастилок, содержащие чаще всего местный анестетик (2,4-дихлорбензил алкоголь, амилметакрезол), и различные растительные добавки позволяют уменьшать болезненные проявления и оказывают антисептическое действие. В случае длительно сохраняющегося кашля после перенесенной ОРВИ (> 3 недель), т. н. постинфекционного кашля, возможно использование ипратропия бромида.
Отдельной строкой необходимо выделить возможность применения комбинированных препаратов лечения ОРВИ [19–22]. Возможность одновременно воздействовать на многие симптомы вирусной инфекции удобна пациентам. Помимо этого считается, что применение комбинированных препаратов характеризуется меньшими затратами, чем использование нескольких отдельных средств симптоматической терапии ОРВИ. Основным правилом, оправдывающим необходимость применения комбинированного препарата, является соответствие симптомов заболевания и активных ингредиентов, составляющих рецептуру лекарственного средства.
Рецептура большинства комбинированных препаратов стандартная, позволяющая за счет наличия анальгетика-антипиретика купировать гипертермию, болевой синдром, посредством системного деконгестанта справляться с насморком – нередко в сочетании с антигистаминным препаратом. Помимо средств, эффективно купирующих симптомы заболевания, в состав комбинированного препарата, как правило, включают аскорбиновую кислоту и ряд других средств патогенетической терапии простуды (рутин, кальция глюконат и др.). В отношении витамина С стоит помнить, что суточная потребность здорового человека составляет 60–100 мг в зависимости от возраста, а во время болезни потребность возрастает до 500–1500 мг.
Очевидно, что при выборе комбинированного средства в конкретной клинической ситуации необходимо руководствоваться анализом клинических симптомов заболевания и не назначать препараты, в рецептуре которых есть “лишние” для данного случая вещества. Так, в отсутствие фебрильной лихорадки применения комбинированных препаратов, содержащих анальгетик-антипиретик, не требуется. В то же время практически все комбинированные средства содержат парацетамол. Исключение составляет капсульная форма комбинированного препарата АнвиМакс (ранее препарат назывался Антигриппин-Максимум), в котором парацетамол выделен в отдельную капсулу, что позволяет принимать его только при наличии показаний. Помимо этого дозировка парацетамола 360 мг (суточная – 1080 мг) в составе данного средства соответствует современным требованиям безопасности.
Рецептура АнвиМакс содержит также кальция глюконат, римантадин, аскорбиновую кислоту, рутозид и лоратадин, что обеспечивает противовирусный, противовоспалительный, ангиопротекторный и антигистаминный эффекты.



