Обсуждается проблема профилактики и лечения инфекционно-воспалительных осложнений, возникающих после аборта. Предлагается схема лечения, состоящая из базисной антибактериальной терапии с применением антибиотиков широкого спектра действия в сочетании с препаратом гиалуронидазы Лонгидаза® (по 3000 МЕ в 2 мл физиологического раствора внутримышечно с интервалом 4 дня, всего 10 инъекций). Результаты показали, что применение Лонгидазы® в комплексной терапии инфекционно-воспалительных осложнений после аборта повышает эффективность проводимого лечения вследствие улучшения биодоступности антибактериальных средств на фоне применения Лонгидазы®, а также собственной противовоспалительной активностью и иммунотропным воздействием Лонгидазы®.
Искусственное прерывание беременности до настоящего времени остается серьезной проблемой во всем мире. Недаром распространенность и динамика числа абортов являются одними из немногих показателей, по которым оценивается как состояние здоровья населения в целом, так и отношение
государства к проблемам материнства и детства [1, 2].
К сожалению, В России до сих пор аборт остается основным механизмом регуляции рождаемости, что приводит к различным нарушениям репродуктивного здоровья женщин. По данным Всемирной организации здравоохранения, в мире ежегодно производится около 50 млн абортов и Россия в этой
неутешительной статистике занимает второе место [1, 3]. Несмотря на четкую регламентацию показаний и условий производства аборта, пока не достигнуты желаемые результаты по снижению ближайших и отдаленных его осложнений [4].
Более половины учтенных абортов приходится на женщин в возрасте 20–30 лет; женщины 30–35 лет и старше делают аборты в 2,5 раза реже. На долю россиянок в возрасте до 20 лет приходится только 10 % случаев искусственного прерывания беременности. Известно, что максимальный вред здоровью наносит прерывание именно первой беременности, особенно в юном возрасте [5, 6].
Количество и степень осложнений после абортов целиком зависят от состояния здоровья женщины на
момент операции. Если у женщины есть какие-либо хронические заболевания, риск осложнений резко увеличивается. После прерывания беременности осложнения могут проявиться не сразу, а через несколько месяцев или лет, даже если аборт проведен грамотно и на должном медицинском уровне.
Все осложнения можно условно разделить на возникшие непосредственно во время операции, в послеоперационном периоде и отдаленные. К первым относятся осложнения, связанные непосредственно с манипуляцией, такие как разрыв шейки матки и перфорация матки, а также гипотония матки с кровотечением и неполное удаление плодного яйца после выскабливания. К послеоперационным осложнениям относятся обострение вопалительных заболеваний внутренних половых органов, гематометра и плацентарный полип [5].
В 8–42 % случаев после искусственного аборта возникают нарушения менструального цикла. Для женщин с тремя искусственными абортами в анамнезе и более доказано увеличение риска развития дисгормональных заболеваний (миомы матки, гиперплазии эндометрия, эндометриоза) и рака молочной железы. Повторные искусственные аборты могут служить причиной патологического течения климактерического периода. Аборт оказывает негативное влияние на функциональное состояние эндокринной, сердечно-сосудистой, нервной и других систем организма, может вызывать психогенные расстройства [5, 7, 8].Повреждения и рубцовые изменения внутреннего зева и цервикального канала влекут за собой истмико цервикальную недостаточность, невынашивание последующей беремен-
ности. Повреждение и дегенерация эндометрия с формированием хронического аутоиммунного эндометрита приводят к нарушению имплантации плодного яйца, а образование синехий в матке – к возникновению аномалий развития плода. Нарушение проходимости маточных труб служит причиной бесплодия или возникновения внематочной беременности. Ведущим звеном в возникновении бесплодия являются нарушения посттравматической регенерации, развитие фиброзно-соединительной ткани и дистрофических процессов, а также повреждение рецепторного аппарата эндометрия [4].
Следствием аборта может стать осложненное течение последующей беременности: развитие поздних токсикозов, повышение частоты угрозы прерывания и невынашивания беременности, слабость родовой деятельности, риск возникновения кровотечений в родах, рождение детей с низкой массой тела. После аборта возникает изоиммунизация при резус-несовместимости. В 15–19 % случаев могут возникнуть
воспалительные заболевания матки и придатков, особенно у пациенток с высоким инфекционным риском [5].
Если же патогенные микроорганизмы не стали причиной ярко выраженного воспалительного процесса,
инфекция может временно затаиться, но при этом перейти в хроническую стадию, дожидаясь благоприятного момента для своей активизации. Чаще всего это происходит на фоне снижения иммунитета после перенесенных острых респираторных воспалительных инфекций, переохлаждения
организма, при обострении других хронических заболеваний и т. д.
По данным некоторых авторов, через 2 месяца после проведенного аборта хронические воспалительные заболевания внутренних половых органов (ХВЗВПО) выявляются у 18 % женщин, а через 2 года – у 12,5 %. Наиболее частыми инфекционными осложнениями после аборта являются
хронический сальпингоофорит (ХРС) и хронический эндометрит (ХРЭ).
Несмотря на то что в возникновении первичного воспалительного процесса матки и придатков основная роль принадлежит болезнетворным организмам, в последующем у большинства больных с хроническими процессами (ХРС и ХРЭ) микробный фактор уже не играет существенной роли в возникновении обострений. На стерильность содержимого маточной трубы при ХРС и полости матки при ХРЭ указывают многие исследователи. Под влиянием неспецифических факторов развивается картина, воспроизводящая в бóльшей или мéньшей степени первоначальный патологический процесс [9].
Важную роль в патогенезе хронического воспалительного процесса играет иммунная система. Некоторые исследователи [9, 10] показали, что вялотекущие рецидивирующие заболевания матки и придатков сопровождаются развитием у таких больных состояния вторичного иммунодефицита,
снижающего сопротивление организма к инфекциям. Уровень снижения функциональной активности иммунной системы зависит от длительности патологического процесса.
Лечение ХВЗВПО, возникших в результате перенесенного аборта, в настоящее время предполагает применение антибиотиков. Вместе с тем даже длительный прием наиболее эффективного для данного больного препарата не всегда приводит к его достаточной концентрации и эффективности в очаге хронического воспаления. Протеолитичеcкие ферменты уже несколько десятилетий успешно применяются врачами различных специальностей, в т. ч. гинекологами, при воспалительных заболеваниях. Способность энзимов активировать действие антибиотиков, облегчать их проникновение в ткани и в результате повышать эффективность терапии установлена в ряде экспериментальных и клинических исследований [12].
Клинические проявления ХВЗВПО разнообразны, при этом некоторые симптомы связаны не столько с
изменениями в матке и придатках, сколько с нарушением деятельности эндокринной, сердечно-сосудистой, нервной и других систем, вторично вовлеченных в патологический процесс [6, 13].
У 2/3 пациенток наблюдается острое начало заболевания с развитием всей возможной симптоматики, у 1/3 – начало заболевания, как правило, бывает стертым, вялым и в основном характеризуется только болями внизу живота. Боли, как правило, локализованы в нижних отделах живота и могут иррадиировать в поясничный или крестцовый отделы позвоночника. Боли нередко продолжают существовать после исчезновения признаков воспалительной реакции и могут усиливаться при охлаждении, интеркуррентных заболеваниях, физических, эмоциональных перегрузках и т. п. Часто интенсивность боли не соответствует характеру изменений в половых органах, боль появляется или усиливается в зоне расположения нервных стволов (невралгия тазовых нервов, вегетативный ганглионеврит). Как правило, боли сопровождаются изменениями в нервно-психическом состоянии
больных (ухудшается сон, появляются раздражительность, быстрая утомляемость, снижается трудоспособность и др.).
Другим проявлением хронического воспалительного процесса является нарушение репродуктивной функции. Частота бесплодия у больных ХРС может достигать 60–70 %, причем в 2/3 случаев – вторичное. По данным литературы, после однократного эпизода сальпингита непроходимость маточных труб выявляется в 11–13 %, после двукратного – в 23–36 %, при трех и более обострениях – в 54–75 % случаев. У 27 % женщин с трубно-перитонеальным бесплодием при лапароскопии выявляется спаечный процесс III–IV степеней распространенности. Для 30 % женщин с ХРЭ нарушение репродуктивной функции в бóльшей степени связано с невынашиванием беременности на ранних
сроках.
Практически у каждой четвертой женщины, страдающей хроническим воспалением матки и/или придатков, отмечаются бели. Они могут быть серозными или гноевидными, их количество также может быть различным и, как правило, связано с остротой воспалительного процесса.
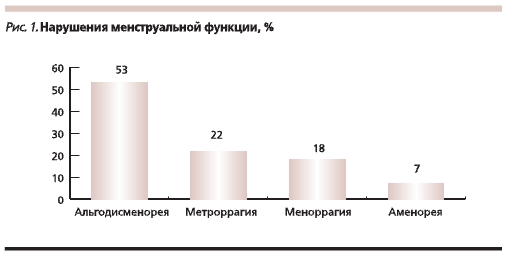
Существование стойкого очага хронического воспаления в малом тазу приводит к различным нарушениям менструального цикла, которые чаще всего проявляются в виде метроррагии, меноррагии, аменореи (рис. 1).
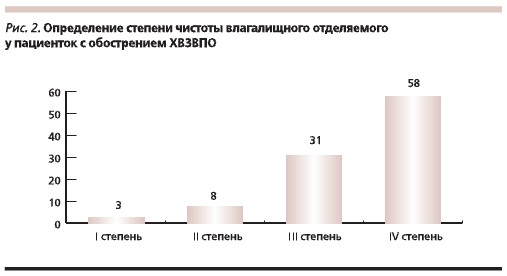
Практически в 100 % случаев хронические воспалительные процессы репродуктивной системы сопровождаются нарушениями состава и количества влагалищной флоры, что проявляется чрезмерным увеличением количества облигатно-анаэробных бактерий и резким снижением содержания лактобацилл или их отсутствием (рис. 2).
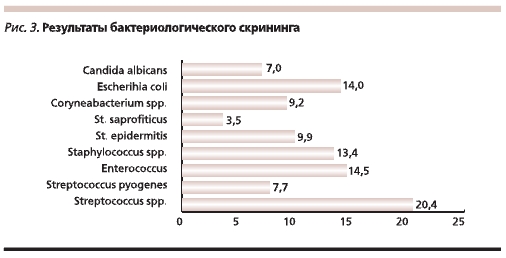
При бактериологическом исследовании для больных ХВЗВПО характерен полимикробный пейзаж, представленный в основном факультативными анаэробами с превалированием различных вариантов стафилло-, стрептои энтерококков (рис. 3).
Вытеснение условно-патогенными микроорганизмами других членов микробного сообщества (Lactobacillus spp., Prevotella spp., Micrococcus spp., Propionibacterium spp., Veilonella spp., Eubacterium spp. и т. д.) также может приводить к развитию выраженного дисбиоза, крайняя степень которого
проявляется в виде бактериального вагиноза.
Очевидно, что для лечения патологических состояний, сопровождающихся разрастанием соединительной ткани,необходимо комплексное воздействие как на сформировавшийся фиброзный
процесс с целью его рассасывания, так и на воспалительные реакции, стимулирующие его формирование.
По нашему мнению, таким лекарственным препаратом является Лонгидаза®, которая обладает всем
спектром фармакологических свойств, присущих лекарственным средствам с гиалуронидазной активностью. Однако терапевтический эффект Лонгидазы® как ферментного препарата значительно выше благодаря пролонгированному действию, стабилизации фермента, повышению устойчивости к действию ингибиторов, наличию других фармакологических свойств, привнесенных в препарат носителем (хелатирующих, антирадикальных, иммуномодулирующих, противовоспалительных) [14].
Терапия инфекционно-воспалительных осложнений после аборта является многоэтапной, состоит
из применения медикаментозных средств и немедикаментозных методов лечения. При назначении антибактериальных препаратов необходимо учитывать природу микробного фактора. При невозможности его идентификации предпочтение следует отдавать антибиотикам широкого спектра действия. Частое применение болеутоляющих средств связано с тем, что болевой синдром является основным признаком ХВЗВПО, особенно в период обострения. Поскольку в развитии заболевания участвуют аллергический и аутоиммунный компоненты, больным ХВЗВПО необходимо проводить десенсибилизирующую терапию, а для усиления неспецифической реактивности – витаминотерапию.
В нашей практике применена следующая схема терапии больных: пациенткам провели базисную антибактериальную терапию в сочетании с Лонгидазой® (по 3000 МЕ в 2 мл физиологического раствора внутримышечно с интервалом 4 дня, всего 10 инъекций). Использовали антибиотики широкого спектра действия. В процессе наблюдения большинство пациенток указывали на хорошую
переносимость препарата Лонгидаза®.
Кроме того, применены немедикаментозные методы лечения (преформированными физическими факторами). Для улучшения гемодинамики и достижения болеутоляющего эффекта использованы диадинамические токи. При выраженном спаечном процессе в малом тазу применен ультразвук
в импульсном режиме, который оказывал фибринолитический эффект, а также обладал десенсибилизирующим и вазотропным действиями.
В результате терапии все пациентки отметили субъективное улучшение общего состояния: исчезли “тянущие” боли внизу живота, уменьшился объем менструальной кровопотери, менструации стали мало- или безболезненными, прекратилось выделение белей из половых путей.
Терапевтическая эффективность комплексной терапии с применением Лонгидазы определена положительной динамикой диагностических критериев (клинических и лабораторных), а
также параметрами местного и обще-го иммунитета. При инструментальном обследовании выявлено уменьшение степени выраженности спаечного процесса и окклюзии маточных труб (при спаечном процессе в малом тазу).
Таким образом, применение Лонгидазы® в комплексной терапии инфекционно-воспалительных
осложнений после аборта улучшает эффективность проводимого лечения. Достигнутый эффект, вероятнее всего, вызван улучшением биодоступности антибактериальных средств в сочетании с Лонгидазой®, а также собственной противовоспалительной активностью и иммунотропным воздействием Лонгидазы®.
Смирнова Л.Е. – к.м.н., кафедра акушерства и гинекологии стоматологического факультета МГМСУ