Введение
Количество хирургических вмешательств (кесарево сечение, миомэктомия, реконструктивно-пластические операции) в последние годы неуклонно растет, следствием чего является появление рубца на матке женщин репродуктивного возраста, не только повторнородящих, но и первородящих [1, 2]. На сегодняшний день в среднем в 19% случаев по всему миру рождение детей происходит путем операции кесарева сечения (КС) [3]. К 2017 г. оперативным путем родились 27% детей в Европе, 33,5% – в США, 23,1% – в России [3, 4].
Операция КС повышает риски на всех этапах последующих беременности и родов. Наиболее частые осложнения – кровотечение как во время операции, так и в послеоперационном периоде и инфекции в области хирургического вмешательства – непосредственно влияют на качество репарации тканей и формирование несостоятельного рубца, являющегося одним из ведущих показаний к повторному КС [5–7].
Чтобы сохранить репродуктивную функцию, попытаться снизить частоту повторных КС и улучшить исходы родов через естественные родовые пути у женщин с рубцом на матке, необходимо добиться формирования состоятельного рубца в нижнем сегменте. Поэтому критично создание благоприятных условий для регенерации ткани, а именно – хорошее кровоснабжение в области шва, предотвращение развития ишемии и воспалительной реакции в области послеоперационной раны. На сегодняшний день имеются возможности достигнуть благоприятного результата при помощи техники операции, вида шовного материала и использования современных технологий [8, 9].
Цель исследования: предупредить развитие несостоятельности шва на матке путем интраоперационной профилактики с использованием аргоно-плазменной коагуляции (АПК).
Дизайн: проспективное открытое сравнительное исследование типа случай–контроль
Методы
В исследование включены 180 пациенток с наличием рубца на матке после предыдущей операции КС, распределенных на две равные группы.
В I (основную) группу вошли 90 пациенток, в отношении которых во время предыдущей операции КС применялась АПК, во II (контрольную) – 90 женщин, которым предыдущая операция выполнена по традиционной методике.
Критерии включения в исследование: наличие рубца на матке после предыдущего КС, доношенный срок беременности на момент выполнения операции КС, одноплодная беременность, отсутствие тяжелой соматической патологии, выполнение лапаротомии поперечным разрезом по Джоэл–Коэну, КС поперечным разрезом в нижнем сегменте матки, Rh-положительная группа крови.
Критерии исключения: наличие тяжелой сопутствующей экстрагенитальной патологии, многоплодная беременность, острые воспалительные заболевания во время беременности, обострение хронических воспалительных заболеваний, хориоамнионит в процессе родов, преэклампсия, хронические заболевания почек, наличие инфекций, в т.ч. передаваемых половым путем, субкомпенсированные либо декомпенсированные заболевания внутренних органов, злокачественные новообразования любой локализации.
Особенности выполнения КС пациенткам основной группы. Во время предыдущего КС, а также во время повторной операции при настоящей беременности, после ушивания раны на матке однорядным непрерывным швом синтетической рассасывающейся нитью шов подвергался обработке с помощью АПК, кроме того, после наложения шва на апоневроз и ушивания подкожно-жировой клетчатки также дополнительно использовали АПК.
АПК представляет собой вид монополярной высокочастотной хирургии, при использовании которой энергия электромагнитного поля высокой частоты передается на ткань бесконтактным способом с помощью ионизированного газа аргона, образующего факел аргоновой плазмы. АПК использовалась в режимах «Фульгур» и «Смесь». «Фульгур» применялся для форсированной коагуляции шва на мышце матки, глубина которой быстро достигает 3 мм и в дальнейшем не зависит от времени воздействия. Режим «Спрей» обеспечивал мягкую плавную коагуляцию, глубина которой составляет в среднем от 0,5 мм, при увеличении времени воздействия глубина коагуляции плавно возрастает до 3 мм. Длительность общего воздействия на шов – 1,5–2 минуты, обработки шва апоневроза – 1 минута.
Использовались электрохирургические высокочастотные аппараты с аргонусиленной коагуляцией ЭХВЧ-140-04-«ФОТЕК» («ФОТЕК – ЕА 142») или ЭХВЧ ЭХВЧ-140-02-«ФОТЕК» («ФОТЕК ЕА141) (производство ООО «ФОТЕК», Россия, г. Екатеринбург, регистрационное удостоверение № ФС 02262005/1997-05 от 21.07.2005).
Методы обследования. Всем пациенткам проведено ультразвуковое исследование (УЗИ) матки в сроке 38/39 недель беременности с акцентом на оценку состояния рубца на матке, его толщины, васкуляризации и т.д.
В ходе повторной операции КС из области рубцов иссекались участки рубцовой ткани размером 2,0×1,0 см. Препараты фиксировались в 10%-ном растворе формалина, после чего использовались для приготовления микропрепаратов, которые окрашивались по методу Ван Гизона (Van Gieson). Морфологическое исследование проведено«слепым» методом, изучены структура рубца, характер инвазии миоцитов, особенности строения соединительной ткани и сосудов.
Для оценки и интерпретации гистологических результатов применена ранее разработанная во время экспериментального исследования специальная шкала, учитывающая основные признаки формирования полноценного рубца на матке (табл. 1).
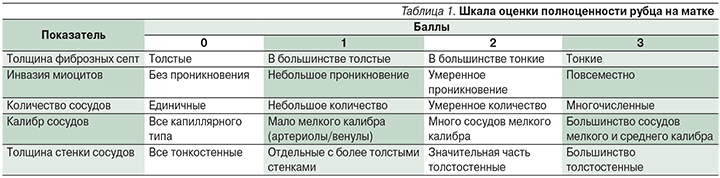
С целью выявления динамики нормализации параметров матки, в частности послеоперационных изменений в области шва, произведен расчет индекса инволюции послеоперационного шва на матке по методике, предложенной В.А. Крамарским и соавт. в 2003 г. (ИИПШ). Расчет производился при выполнении УЗИ по формуле:
ИИПШ = S1/(S1-S2) × t,
где S1 – условная площадь на 3-и сутки, S2 – условная площадь на 5-е сутки, t – количество дней между исследованиями.
При значении ИИПШ >1 заживление раны расценивали как вторичное, приводящее к последующему образованию соединительно-тканного рубца, при котором высока вероятность развития признаков несостоятельности рубца при последующей беременности, а при значении ИИПШ <1 – как физиологичное, приводящее к формированию послеоперационного рубца с преобладанием мышечной ткани, при котором прогноз ведения родов при последующей беременности через естественные родовые пути является благоприятным.
Статистическая обработка результатов проведена с использованием пакета программ Statistica Version 10. При анализе количественных признаков определены среднее арифметическое (М), среднее квадратичное отклонение (±SD). Для показателей, характеризующих качественные признаки, указывали абсолютное число (n) и относительную величину в процентах (%). Различия качественных признаков анализировали при помощи критерия χ2. Различия считали статистически значимыми при р≤0,05.
Результаты исследования
При анализе анамнеза пациенток была получена их социальная и общая клиническая характеристика (табл. 2).
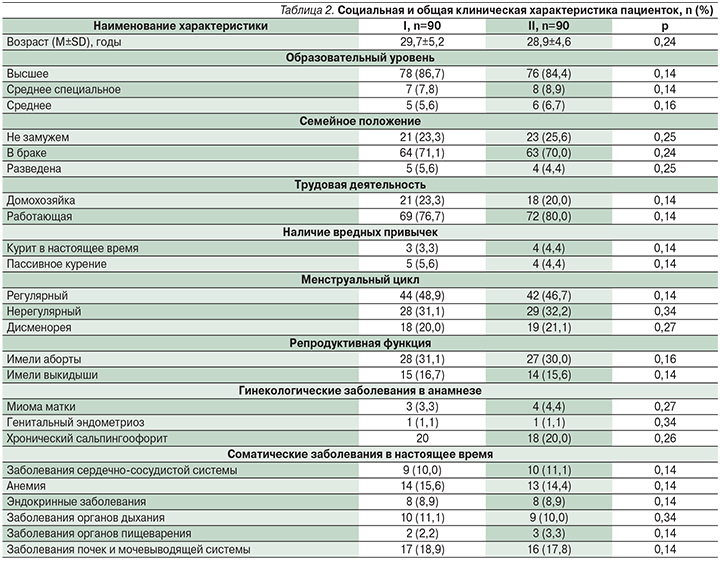
Из табл. 2 следует, что по анализируемым параметрам статистически значимых отличий между группами не установлено (р>0,05).
По данным УЗИ, в 38 недель беременности выявлено, что средняя толщина нижнего сегмента в области рубца у женщин основной группы составила 3,8±0,4 мм и была достоверно больше, чем в контрольной группе, – 3,1±0,2 мм (р=0,03). При выполнении допплерометрического исследования выявлена васкуляризация области рубца в нижнем сегменте матки у 42 пациенток основной группы (46,7%) и у 31 (34,4%) – в контрольной (р=0,001).
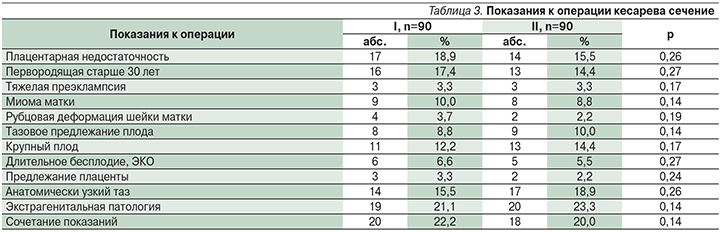
В основной группе соотношение плановых и экстренных операций составило 42,2 и 57,8%, в контрольной группе – 44,4 и 55,6% соответственно (р>0,05). Показания к выполнению операции КС представлены в табл. 3.
В результате оценки гистологических препаратов, иссеченных во время операции рубцов матки, выявлено, что в основной группе состояние рубца на матке в среднем оценивалось лучше, чем в контрольной группе (9,8±1,18 против 7,9±0,46 балла, р=0,05). Наиболее частыми характеристиками рубцов в основной группе, по данным гистологического исследования, были: «небольшие с заметным врастанием мышц», «рубец с большим количеством сосудов». В контрольной группе в основном были «плотные, грубые рубцы», «рубцы с преобладанием соединительной ткани».
Основной характеристикой рубца на матке после интраоперационной обработки аргоном была инвазия миоцитов в область рубца. В 56% (50/90) случаев в основной группе данный параметр был оценен в 2 и 3 балла. В то же время в группе контроля инвазия миоцитов на 2 балла встречалась лишь в 28,9% (26/90) случаев (р=0,005; рис. 1).
Толщина фиброзных септ в исследуемых препаратах существенно не различалась между граппами. В 60% (54/90) случаев в основной группе толщина септ характеризовалась как «в большинстве тонкие» (2 балла). У пациенток без какого-либо воздействия на рану аналогичный показатель выявлен в 53,3% (48/90) случаев (р=0,45). Однако в контрольной группе значительно чаще наблюдались случаи наличия толстых фиброзных септ (рис. 2).

Для рубцов после воздействия АПК был характерен активный ангиогенез. Многочисленные сосуды после такого воздействия в основной группе встречались в 37,8% (34/90) случаев, в то время как в контрольной – в 20,0% (18/90; р=0,001).
В основной группе в биоптатах рубцов преобладало умеренное количество сосудов (64,4%, 58/90), в 44,4% (40/90) случаев сосуды были толстостенные.
В контрольной группе умеренное количество сосудов в рубце наблюдалось лишь в 40% (30/90) случаев (р=0,04; рис. 3).
Кроме того, в препаратах 38 (42,2%) пациенток основной группы отмечено появление сосудов среднего калибра, в контрольной группе такие сосуды отсутствовали.
Таким образом, АПК положительно влияет на калибр сосудов, способствуя их увеличению, что улучшает регенеративные процессы в области рубца.
При сравнительном анализе исходов родоразрешений с использованием АПК и без него при настоящей беременности выяснилось, что средняя длительность операций существенно не различалась – 28,0±2,4 минуты в основной группе и 26,5±2,1 в контрольной (р=0,19). Таким образом, дополнительная обработка тканей с помощью АПК не удлиняла продолжительность операции.
Среднее значение индекса инволюции шва на матке в основной группе составило 0,78±0,07, в контрольной – 0,95±0,08 (р=0,02), что говорит о более благоприятном прогнозе, т.е. физиологическом заживлении раны на матке в основной группе, приводящем к формированию послеоперационного рубца с преобладанием мышечной ткани. Отмечено, что у 4 пациенток контрольной группы индекс инволюции шва на матке превышал значение 1, что говорит о возможности воспалительных изменений раны на матке с последующим образованием соединительно-тканного рубца.
В послеоперационном периоде у 2 (2,2%) пациенток основной группы и у 6 (6,6%) контрольной были выявлены послеоперационные гнойно-воспалительные осложнения (табл. 4).

Генерализованных форм (по классификации Савельевой, 2000) послеоперационных гнойно-воспалительных осложнений (ПГВО) выявлено не было. Наблюдались в основном локализованные формы ПГВО. Во всех случаях развития осложнений потребовалось применение системной антибактериальной терапии. С этой целью использовались цефалоспорины III поколения в средней курсовой дозе 12 г действующего вещества в комбинации с производными 5-нитроимидазола в средней курсовой дозе действующего вещества 75 мг.
Обсуждение результатов
Пациентки с рубцом на матке во время беременности должны быть выделены в группу риска. Во время первого триместра беременности вероятно формирование неразвивающейся беременности, в т.ч. обусловленное имплантацией плодного яйца в область рубца, в зону редуцированного кровообращения рубцовых тканей. Риск инвазии ворсин плаценты в зону рубца на матке (врастание плаценты) характерен для второго триместра беременности. Это не только несет опасность для здоровья женщины, но и в ряде случаев угрожает ее жизни. В конце беременности резко повышается риск несостоятельности рубца на матке, что потенциально связано с тяжелыми последствиями, ухудшает прогноз [2, 6, 9, 10].
В широкую акушерскую практику внедрен метод, непосредственно влияющий на улучшение состояния рубца на матке, – АПК. Метод АПК реализуется за счет прямого термического воздействия на ткани, уничтожения микробных агентов, активизации процессов репарации. Также АПК напрямую влияет на сокращение коллагеновых волокон за счет термообработки ткани [4, 5, 7, 11, 12, 15].
Клинические данные, полученные в настоящей работе, подтверждают результаты проведенных ранее экспериментальных исследований [13, 16–18]. Интраоперционная обработка ткани аргоноплазменным факелом стимулирует процессы репарации, повышая инвазию миоцитов в область рубца и увеличивая количество сосудов с полноценной сосудистой стенкой.
Физические эффекты АПК клинически реализуются в снижении объема кровопотери (надежный гемостаз), уменьшении раневого отделяемого, предотвращении отека тканей. Кроме того, снижается частота тяжелых форм послеоперационных гнойно-воспалительных осложнений [14, 19].
Таким образом, применение АПК может быть использовано для формирования полноценного рубца на матке после оперативного КС.
Заключение
Результаты применения АПК для интраоперационной обработки шва на матке свидетельствуют об увеличении объема мышечной ткани и глубины ее проникновения в области рубца на матке, улучшении ангиогенеза, снижении частоты послеоперационных гнойно-воспалительных осложнений, что способствует полноценной регенерации миометрия.


