Введение
Мелкоточечный кератолиз (МТК; син.: точечный кератолизис) – приобретенная, хроническая, обычно бессимптомная, невоспалительная, поверхностная бактериальная инфекция кожи, ограниченная роговым слоем подошв (реже – ладоней), характеризующаяся клинически многофокальными, дискретными, поверхностными кратерообразными и поверхностными эрозиями [1]. По мнению Ю.В. Сергеева, МТК является «нередким в практике врача, но не всегда правильно диагностируется» [2]. Неудовлетворительная диагностика связана не столько с какими-либо сложными для дифференциальной диагностики клиническими проявлениями, столько с тем, что это инфекционное заболевание не часто встречается в нашей стране, причем многие известные отечественные руководства по дерматовенерологии не рассматривают его или включают минимальные справочные сведения. В связи с этим МТК остается клинической загадкой для многих врачей, но, однажды разобравшись с диагнозом, в дальнейшем мало кто испытывает диагностические сложности из-за довольно характерной клинической картины заболевания.
Возбудителями МТК признаются Micrococcus sedentarius (теперь переименованной в Kytococcus sedentarius) [3], Corynebacterium spр. [4], Dermatophilus congolensis [5], Streptomyces [6] и др., что, очевидно, зависит от географии исследований. Большое значение в патогенезе МТК придают избыточному потоотделению стоп. Клиническая картина заболевания чаще представлена безболезненными точечными воронкообразными эрозиями малого размера – обычно до 7 мм. Очаги могут сливаться, образуя причудливые, довольно большие фигуры, сопровождающиеся обычно зловонным запахом, зудом и даже жжением. Типичной считается локализация в опорных зонах стопы и подушечках пальцев стопы, где кожа наиболее толстая [2].
Заболевание распространено повсеместно, имеются сообщения о более частой подверженности МТК у лиц определенных профессий и спортсменов [3]. Имеются указания, согласно которым до 97% случаев заболевания развиваются у молодых мужчин с гипергидрозом стоп [1]. По данным новозеландских ученых, к группам риска относятся фермеры, спортсмены, моряки или рыбаки, промышленные рабочие и военнослужащие; а факторами риска: жаркая и влажная погода, закрытая обувь, гипергидроз и кератодермии ладоней и подошв, сахарный диабет, пожилой возраст и иммунодефициты [7].
Клинический пример
Представляем случай МТК, который мы наблюдали у 27-летнего военнослужащего А.И. При обращении в медицинскую службу части пациент предъявил жалобы на появление и рост темно-коричневого образования на подошве правой стопы. Заметил его полгода назад, когда оно было размером около 1,5 см в диаметре. Отмечает заметный периферический рост и потемнение очага, что и послужило поводом для обращения. Врачом части пациент сразу же был направлен на прием к дерматоонкологу для проведения дерматоскопического исследования с целью исключения акральной лентигинозной меланомы в связи с быстрым ростом коричневого образования на подошве правой стопы. На приеме дерматоонколога пациент субъективно отметил редкий несильный зуд в области поражения. При осмотре выявлены характерный гипергидроз и невыраженный неприятный запах.
После обработки поверхности подошвы 70%-ным спиртом цвет «образования» резко посветлел и с учетом поражений вокруг основного очага мы обнаружили классическую картину заболевания, описанную выше (см. рисунок). Диагноз не представлял сложностей, т.к. МТК имеет весьма специфические проявления. В дифференциальной диагностике больные обычно не нуждаются, но при сомнениях она проводится с микозом стоп, подошвенными бородавками, базальноклеточным невусом, отравлением мышьяком, кандидозом, эритразмой и межпальцевой мацерацией [1].
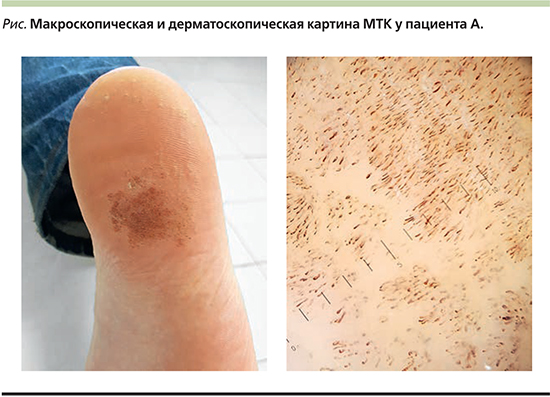
Последующее проведение дерматоскопии казалось формальностью, но оно привело к неожиданным результатам и требует дополнительного обсуждения.
Больному было проведено лечение кератолитиками и антиперсперантами: использованы отечественные космецевтические средства, комбинированный гель клиндамицина 1% и бензоила пероксида 5% [6] после ознакомления больного с мировой практикой лечения данного заболевания и получения от него информированного согласия. В результате лечения достигнуто полное клиническое разрешение заболевания.
Прогноз заболевания относительно благоприятный. Чтобы избежать рецидива, в беседе с больным сделан акцент на профилактических мероприятиях (гигиена стоп, купирование гипергидроза, рекомендации в отношении носков и обуви).
Обсуждение
Сведения о диагностических дерматоскопических признаках МТК скудны. Обычно описывается гетерогенная архитектура стен «кратеров», соответствующая рисунку случайного растворения рогового слоя бактериальными колониями [8]. По-видимому, темный (часто грязно-серый) цвет стенок эрозий обусловлен не только цветом колоний, но и, по нашему мнению, банальным загрязнением. В другом случае авторы описывают более конкретные дерматоскопические структуры: многочисленные черные круги и параллельные линии в бороздах кожного рисунка [9].
Описаны дерматоскопические отличия, характерные и для различных возбудителей. Так, кратеры при дерматоскопии определяются и при инфекции Micrococcus sedentarius, и при поражении Corynebacterium spp. По мнению египетских ученых, при поражении Corynebacterium spp. существует два варианта дерматоскопической картины: кратероподобная–перфорированная–пигментированная и кратероподобная–гладкая–непигментированная. Для Micrococcus spp. характерна преимущественно кратероподобная–перфорированная–пигментированная картина. При этом указаний на специфический или неспецифический сосудистый рисунок не было [10].
Полученное нами дерматоскопическое изображение заинтересовало своей необычностью (см. рисунок). Фактически мы не увидели описанных выше паттернов, даже «перфорированного», а кратерообразность лучше видна на обзорном снимке, т.е. при банальном клиническом осмотре без использования оптических приборов. Гладкость поверхности и отсутствие какой-либо пигментации при дерматоскопии, если опираться на данные египетских исследователей [10], свидетельствуют скорее о поражении Corynebacterium spp. (статистически это и более распространенные в наших широтах микроорганизмы, входящие в нормальный микробиом кожи стоп). Необычным было обилие коротких тонких красно-коричневых линий, как бы гармонизированных по направлениям. Описываемый рисунок имеет сосудистую природу. Именно это и придавало коричневый оттенок сливному очагу. При давлении дерматоскопом характер наполнения сосудов менялся мало, что, возможно, говорит о капиллярном стазе.
Эпидермис в очаге истончен настолько, что иммерсионным дерматоскопом хорошо просматривается верх сосочкового слоя с инъецированными сосудами, что, вероятно, свидетельствует о воспалительной реакции в субэпидермальных структурах. Привычнее было считать, что МТК – невоспалительная поверхностная бактериальная инфекция кожи [10], однако приведенное наблюдение несколько меняет понимание процесса. Умеренная воспалительная реакция может быть обусловлена большой площадью сливного поражения, доступностью субэпидермальных структур для раздражающих физических и химических факторов, нельзя исключать и патогенное влияние возбудителей.
Заключение
МТК, выявленный у данного пациента, имел классическую клиническую картину, но не был первоначально распознан и вызывал онконастороженность со стороны врача общей практики. Это свидетельствует о том, что клинические проявления данного бактериального поражения кожи не так часто встречаются на приеме и знания врачей об этом в общем-то неопасном заболевании недостаточны или даже отсутствуют.
Дерматоскопия не является рутинным необходимым исследованием при верификации диагноза МТК, но она может его дополнить, подтвердить своими данными и даже иногда сориентировать врача в отношении вероятного возбудителя. На современном этапе проведено еще недостаточно исследований, чтобы полностью сформировать совокупность всех проявлений МТК при дерматоскопии, чтобы этот метод помогал врачам в сложных случаях.
Особенностью представленного наблюдения служит выявленная при дерматоскопии сосудистая воспалительная реакция в субэпидермальных слоях кожи, ранее не описанная при МТК. Данный феномен говорит о необходимости пересмотра некоторых патогенетических аспектов МТК и возможном выделении его воспалительных форм.
В перспективе дерматоскопические признаки МТК могут быть приняты как критерии постановки диагноза и даже служить ориентиром по виду возбудителя, но для этого необходимо накопление воспроизводимых данных гистологических и микробиологических исследований, способствующих пониманию происходящих в дерме процессов под действием микроорганизмов разных видов.
Источник финансирования Не указан.
Конфликт интересов
Автор заявляет о сотрудничестве в качестве лектора вне рамок написания данной статьи с различными компаниями, производящими лекарственные препараты, средства космецевтики и медицинские приборы, используемые в дерматологии.


