Введение
Ишемическая болезнь сердца (ИБС) служит основной причиной смерти в большинстве развитых стран мира [11]. В патогенезе наиболее частого проявления ИБС – стенокардии – лежит атеросклеротическое поражение эпикардиальных коронарных артерий, приводящее к ограничению коронарного кровотока и неспособности его обеспечивать адекватный приток крови к миокарду [13]. Нарушение эндотелий-зависимой вазодилатации коронарных артерий с последующей парадоксальной вазоконстрикцией также может приводить к снижению перфузии и ишемии миокарда. Эндотелиальная дисфункция активно моделирует архитектуру бляшек, усиливая их уязвимость к повреждению и разрыву. Эти вазоконстрикторные и воспалительные процессы в атеросклеротически измененных сосудах могут приводить к дестабилизации ИБС и сердечно-сосудистым осложнениям [7, 15]. Маркеры хронического системного воспаления (P-селектин, интерлейкин-6, фактор некроза опухоли α, растворимая молекула межклеточной адгезии, С-реактивный белок [СРБ], фибриноген) взаимосвязаны с эндотелиальной дисфункцией и имеют высокую прогностическую значимость для пациентов с ИБС [5].
Мероприятия по профилактике сердечно-сосудистых осложнений ИБС включают уменьшение прогрессирования атеросклеротической бляшки, стабилизацию бляшки путем уменьшения воспаления, предотвращение тромбоза в результате изъязвления или разрыва бляшки. Для этого назначаются статины, антитромбоцитарные препараты, а также в соответствии с сопутствующей патологией ингибиторы ангиотензинпревражающего фермента или антагонисты рецепторов ангиотензина II (АРА II) и β-адреноблокаторы (БАБ). С антиангинальной целью помимо нитратов и их производных, БАБ, блокаторов медленных кальциевых каналов к терапии ИБС могут быть добавлены ивабрадин, никорандил, триметазидин и ранолазин в качестве препаратов второго ряда [6].
Пролонгированные нитраты – одна из наиболее часто используемых групп медикаментов пациентами со стенокардией. Механизм действия нитратов, в процессе метаболизма которых образуется оксид азота, заключается в вызываемой ими вазодилатации, приводящей к депонированию крови в венах и снижению т.н. преднагрузки на сердце, а затем к снижению конечно-диастолического давления в левом желудочке и уменьшению потребности миокарда в кислороде. Определенную роль в этом действии играет и прямое вазодилатирующее действие нитратов на коронарные артерии, как пораженные атеросклерозом, так и интактные [9, 10]. Однако и клинические, и доклинические исследования показали наличие у этих препаратов эффекта индукции дисфункции эндотелия сосудов и возникновения толерантности при их применении [8].
Активатор калиевых каналов никорандил обладает двойным механизмом действия благодаря наличию в его структуре активной нитратной группы и остатка амидной части никотиновой кислоты. Один из механизмов вызываемой им вазодилатации также запускается высвобождающимся оксидом азота. Второй механизм, связанный с активацией АТФ-зависимых калиевых каналов, приводит к гиперполяризации мембран, ингибированию притока ионов кальция в клетки гладкой мускулатуры сосудов и последующей периферической вазодилатация (непрямое блокирование кальциевых каналов) [1]. В исходе долгосрочной терапии никорандил стабилизировал атеросклеротические бляшки у пациентов со стенокардией, а в исследовании на мышиной модели атеросклероза способствовал уменьшению уровня маркеров оксидативного стресса и провоспалительных цитокинов [2, 3].
Полноценный контроль над симптомами стенокардии зачастую требует сочетания нескольких антиангинальных средств. В связи с этим изучение препаратов, которые могут быть использованы и для купирования, и для профилактики ишемии, а также способны снижать риск смерти от сердечно-сосудистых заболеваний, представляет особый интерес. Настоящее исследование посвящено изучению и сравнению антиишемических, антиатеросклеротических и эндотелиопротективных эффектов стандартной терапии ИБС с включением никорандила и изосорбида динитрата при долгосрочном приеме пациентами со стабильной стенокардией.
Материал и методы
В исследование были отобраны 107 пациентов, из числа которых после скрининга и первичного сбора анамнеза и жалоб 93 пациента со стенокардией напряжения 2–3-го функциональных классов были рандомизированы в 3 группы. Средний возраст больных (38 мужчин и 55 женщин) составил 69,9±8,1 года. В группу I был рандомизирован 31 пациент, в группу II – 30, в группу III – 32 человека. Пациенты всех трех групп получали стандартную терапию ИБС, включившую БАБ бисопролол 5–10 мг/сут, ацетилсалициловую кислоту (аспирин) 75–100, АРА II валсартан 40–160 и статин розувастатин 10 мг/сут с возможной коррекцией дозы до 20 мг/сут через 6 и 12 недель терапии.
Больные группы I получали стандартную терапию, а для купирования приступов стенокардии пользовались таблетками нитроглицерина. Пациенты группы II в дополнение к стандартной терапии получала препарат группы пролонгированных нитратов – изосорбида динитрат в дозе 20–40 мг 2 раза в сутки. Больные III группы помимо стандартной терапии принимали никорандил в дозе 10 мг 2 раза в сутки с титрованием дозы в течение 5–7 дней до 20 мг 2 раза в сутки.
Пациенты должны были соответствовать следующим критериям: длительность стенокардии напряжения более 3 месяцев до включения в исследование, клиническая стабильность, строгое соблюдение режима терапии, подтвержденный диагноз ИБС (данные тестов с физической нагрузкой, наличие перенесенного инфаркта миокарда давностью более 6 месяцев и проведенной реваскуляризации, клинические проявления коронарной недостаточности). По основным антропометрическим, возрастным и клиническим критериям группы были сбалансированы. Общая продолжительность исследования составила 24 недели.
Методы исследования включили эхокардиографию (ЭХО-КГ), велоэргометрию (ВЭМ) с определением максимальной мощности нагрузки и общего времени нагрузки, ультразвуковую допплерографию (УЗДГ) сонных артерий (толщина комплекса интима-медиа [ТИМ], наличие атеросклеротических бляшек и процент стенозирования ими просвета [ПСП] артерий), пробу реактивной гиперемии с определением процента прироста диаметра плечевой артерии (ППДПА) после ее окклюзии, а также определение высокочувствительного СРБ, фибриногена, показателей липидного спектра – общего холестерина (ОХС), липопротеидов низкой плотности (ЛПНП), триглицеридов (ТГ) до и после 24 недель лечения.
Статистическая обработка полученных результатов была проведена с помощью программы Statistica 10.1 с использованием параметрических и непараметрических методов. Статистически значимыми считали результаты при р<0,05.

Результаты исследования и их обсуждение
За 24 недели наблюдения летальные исходы среди больных отсутствовали. Значимое улучшение клинического состояния на фоне рекомендованной терапии было отмечено у пациентов всех трех групп: наблюдалось сопоставимое улучшение самочувствия, уменьшение частоты и интенсивности ангинозных болей, потребности в нитроглицерине (ПНГ), повышение работоспособности.
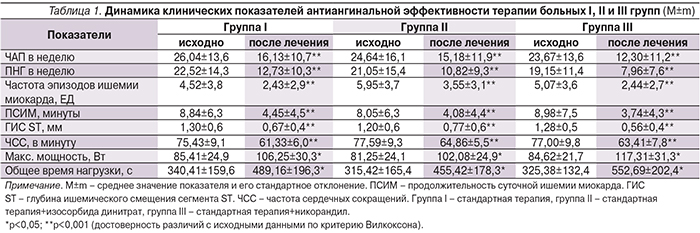
К концу исследования (табл. 1) средняя частота ангинозных приступов (ЧАП) в неделю составила в группе I 16,13±10,7 (-45,73% по сравнению с исходными данными, р<0,001), в группе II – 15,18±11,9 (-47,95%, р<0,001), в группе III – 12,30±11,2 (-59,45%, р<0,001). Показатель ПНГ при этом в группе I составил 12,73±10,3 (-50,77% по сравнению с исходными данными, р<0,001), в группе II – 10,82±9,3 (-54,61%, р<0,001), в группе III – 7,96±7,6 (-69,04%, р<0,001). По данным однофакторного дисперсионного анализа в группе III (с никорандилом) удалось достичь достоверно значимой разницы клинических показателей ЧАП и ПНГ по сравнению с группой получавших только стандартную терапию (р=0,05 и р=0,04 соответственно).
Эффективность стандартной терапии в сочетании с пролонгированным нитратом статистически не отличалась от эффективности приема никорандила в комплексе со стандартной терапией. Однако при регулярном приеме изосорбида динитрата в течение 24 недель 4 (13,3%) больных прекратили прием препарата из-за развития головной боли, а по антиангинальной эффективности показатели группы II практически сравнялись с таковыми группы I, из чего можно сделать вывод о возможном развитии толерантности к изосорбида динитрату у части больных стабильной стенокардией.
По данным холтеровского мониторирования (ХМ) ЭКГ в конце периода наблюдения у пациентов всех 3 групп отмечено сопоставимое достоверное снижение среднесуточной ЧСС, количества эпизодов ишемии миокарда, ПСИМ и ГИС ST. Необходимо отметить более выраженное снижение ПСИМ и ГИС ST у пациентов, принимавших никорандил, которое, по данным однофакторного дисперсионного анализа, достигло значимой разницы по сравнению со стандартной терапией по показателю ПСИМ (-50,82 против -68,17%, р=0,026) и по сравнению с группой пролонгированных нитратов по показателю ГИС ST (-35,00 против -59,26%, р=0,0259).
Аналогичная динамика сохранилась и при проведении нагрузочных проб. Показатели велоэргометрии (ВЭМ) – максимальная мощность нагрузки (мощностьмax) и общее время нагрузки до возникновения клинических и ЭКГ-признаков ишемии миокарда – достоверно увеличились к концу 24-й недели терапии во всех трех группах. Увеличение физической работоспособности пациентов было более выраженным у пациентов группы III по сравнению с группой I (Δ мощностьмax – 40,25 против 24,86%; р=0,05, и Δ общее время нагрузки – 74,57 против 48,14%, р=0,02). Между II и III группами достоверность отличий не была достигнута.
Через 24 недели наблюдения, по данным УЗДГ сонных артерий (табл. 2), у больных всех трех групп было отмечено достоверное уменьшение ТИМ правой (ПОСА) и левой (ЛОСА) общих сонных артерий: в группе I они уменьшились на 6,9 и 7,53% (p=0,011 и р=0,028 соответственно), во группе II – на 6,79 и 6,63% (р=0,03 и р=0,01 соответственно), в группе III – на 10,4 и 11,84% (p<0,001). По показателю ППДПА, производимого в ходе пробы реактивной гиперемии с временной окклюзией, отражающей процессы дисфункции эндотелия, во всех группах был продемонстрирован значимый рост: в группе I ППДПА увеличился на 46,18% (p=0,002), в группе II – на 44,49% (р=0,02), в группе III – на 62,37% (p=0,0014). Также произошло уменьшение размеров бляшек, стенозировавших просвет брахиоцефальных артерий (БЦА): в ходе исследования показатель ПСП БЦА в группах I и II снизился на 4,52 и 9,41% (р=0,15 и р=0,23 соответственно), в группе III – на 16,5%, достигнув статистической значимости (р=0,028).
Следует отметить, что доказанное клиническими исследованиями негативное влияние нитратов на эндотелий сосудов [12, 14], связанное с их прооксидативными эффектами, нивелировалось статином, входившим в состав стандартной терапии, за счет его плейотропного действия нивелировал эти процессы. Это подтверждено значимым уменьшением показателей ТИМ ПОСА и ЛОСА, а также увеличением ППДПА в группе II. В группе III, где терапия включала никорандил, отмечено большее ослабление оксидативного воздействия на эндотелий, выразившееся в более значимом уменьшении ТИМ ПОСА и ЛОСА, увеличении ППДПА.
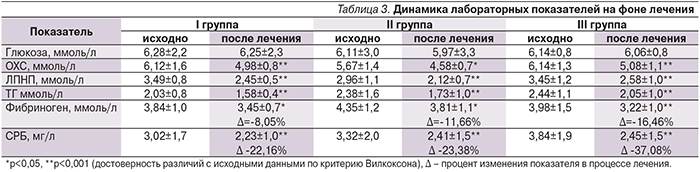
Необходимо указать, что длительная терапия во всех трех группах не привела к негативным изменениям лабораторных показателей (табл. 3).
Наблюдалось статистически значимое снижение всех показателей липидного спектра (ОХС, ЛПНП, ТГ) без значимых отличий между группами. Данный результат был в значительной мере обеспечен гиполипидемическим действием розувастатина, обладающего также рядом плейотропных эффектов [4], таких как снижение выраженности свободнорадикального окисления, эндотелиальной дисфункции, воспалительных процессов в стенках сосудов. Эти «нелипидные» эффекты сыграли свою роль в снижении показателей СРБ и фибриногена, отражающих процессы хронического системного воспаления, сопровождающего ИБС. Причем в группе никорандила снижение уровня фибриногена превосходило более чем 2 раза снижение в группе стандартной терапии (-8,05% в группе I и -16,46% в группе III, р=0,042), а концентрация СРБ более значимо снизилась в группе III (-37,08%) по сравнению как с группой I (-22,16%, р=0,003), так и с группой II (-23,38%, р=0,04), что может являться подтверждением положительного влияния никорандила на процессы редуцирования оксидативного повреждения и системного воспаления.
Заключение
Полученные нами данные свидетельствуют о высокой антиангинальной и антиишемической эффективности стандартной терапии ИБС, включающей бисопролол, валсартан, аспирин и статины, для пациентов со стенокардией напряжения, усиливающейся при добавлении изосорбида динитрата или никорандила. Частота ангинозных приступов, ПСИМ по данным ХМ ЭКГ, мощностьмах и общее время нагрузки при выполнении ВЭМ достоверно более значимо улучшились в группе III с добавлением никорандила по сравнению с группой I, получавшей только стандартную терапию, и были сопоставимыми с показателями группы II (с добавлением изосорбида динитрата). Во всех трех группах проводившаяся терапия привела к уменьшению дисфункции эндотелия сосудов, причем в группах I и II имелась тенденция к сокращению размеров атеросклеротических бляшек, достигшая статистической значимости в группе III. Сочетая свойства агониста АТФ-зависимымых калиевых каналов и нитратоподобный вазодилатирующий эффект, никорандил активирует процессы ишемического прекондиционирования и в составе стандартной терапии способен более активно, чем комбинация стандартной терапии с пролонгированным нитратом, редуцировать оксидативное повреждение и системное воспаление, что в конечном итоге приводит к замедлению прогрессирования эндотелиальной дисфункции и атеросклероза, обеспечивая антиишемическое действие и длительную эндотелиопротекцию.


