Актуальность
Хроническую обструктивную болезнь легких (ХОБЛ) следует рассматривать как чрезвычайно серьезную социальную и медицинскую проблему, остающуюся неразрешенной. ХОБЛ – одна из самых распространенных болезней. Важно отметить, что число пациентов с ХОБЛ значительно выше, чем зарегистрировано в лечебных учреждениях. Согласно оценкам Всемирной организации здравоохранения (ВОЗ), во всем мире этим заболеванием страдают 210 млн человек, в России – более
16 млн (число зарегистрированных пациентов чуть более 2 млн), причем заболеваемость и смертность от этой патологии продолжают увеличиваться [1]. Эксперты ВОЗ считают, что ХОБЛ является одной из ведущих причин инвалидизации взрослого населения. На долю ХОБЛ приходится примерно 5 % от общего числа смертей: в 2005 г. на земном шаре более 3 млн человек скончались от ХОБЛ [2, 3]. По прогнозам Исследования глобального ущерба от заболеваний, ХОБЛ, по числу смертей занимавшая 6-е место в 1990 г., к 2020 г. станет 3-й среди причин смертности [1, 2, 4].
16 млн (число зарегистрированных пациентов чуть более 2 млн), причем заболеваемость и смертность от этой патологии продолжают увеличиваться [1]. Эксперты ВОЗ считают, что ХОБЛ является одной из ведущих причин инвалидизации взрослого населения. На долю ХОБЛ приходится примерно 5 % от общего числа смертей: в 2005 г. на земном шаре более 3 млн человек скончались от ХОБЛ [2, 3]. По прогнозам Исследования глобального ущерба от заболеваний, ХОБЛ, по числу смертей занимавшая 6-е место в 1990 г., к 2020 г. станет 3-й среди причин смертности [1, 2, 4].
Лечение пациентов с ХОБЛ требует существенных затрат со стороны системы здравоохранения и общества в целом. Например, в странах Евросоюза среди болезней органов дыхания ХОБЛ занимает 1-е место по числу потерянных рабочих дней. Потери производительности труда, обусловленные обострениями ХОБЛ, оцениваются в 28,5 млрд евро в год [6, 7]. Экономическое бремя ХОБЛ затрагивает государство и общество, больного и его семью.
Наиболее важным фактором в формировании болезни рассматривают развитие выраженных морфофункциональных изменений легких, вызванных в первую очередь курением табака. Патологический процесс при ХОБЛ заключается в воспалении в стенке бронхиального дерева, паренхиме легких и легочных сосудах, что проводит к необратимым изменениям, которые объясняют меньшую эффективность лечения. Кроме того, для этой патологии характерны системные эффекты,
подход к коррекции которых отличается от такового при других заболеваниях легких [2, 8].
подход к коррекции которых отличается от такового при других заболеваниях легких [2, 8].
В связи с актуальностью проблем ХОБЛ международное медицинское сообщество разработало документ “Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких”, в котором даны определение, принципы диагностики, лечения и профилактики
болезни. Основные факторы, которые позволяют установить диагноз ХОБЛ, – наличие экзогенного ингаляционного воздействия, в подавляющем большинстве случаев – курение; возможны присутствие кашля и выделение мокроты, на определенном этапе – появление и прогрессирование одышки, а также снижение скорости воздушного потока, которые определяются при исследовании функции легких.
болезни. Основные факторы, которые позволяют установить диагноз ХОБЛ, – наличие экзогенного ингаляционного воздействия, в подавляющем большинстве случаев – курение; возможны присутствие кашля и выделение мокроты, на определенном этапе – появление и прогрессирование одышки, а также снижение скорости воздушного потока, которые определяются при исследовании функции легких.
К сожалению, ХОБЛ диагностируется в основном на поздних стадиях болезни. Пациенты с ХОБЛ долгое
время считают себя здоровыми людьми, а симптомы кашля, отделения мокроты и появление одышки при физической нагрузке (ранние стации заболевания) объясняют какими-то другими причинами.
время считают себя здоровыми людьми, а симптомы кашля, отделения мокроты и появление одышки при физической нагрузке (ранние стации заболевания) объясняют какими-то другими причинами.
Приведем некоторые статистические данные:
• распространенность ХОБЛ в мире среди лиц старше 40 лет – до 10 %;
• распространенность ХОБЛ в мире среди лиц старше 40 лет – до 10 %;
• на 2002 г. в мире насчитывалось около 600 млн больных ХОБЛ;
• ХОБЛ часто не диагностируется – в Европе и США выявляется только 25–30 % случаев заболевания;
• более 16 млн россиян страдают ХОБЛ;
• распространенность ХОБЛ неуклонно увеличивается, причем среди женщин гораздо быстрее, чем среди мужчин;
• ХОБЛ – четвертая по распространенности причина смерти после сердечно-сосудистой патоло-
гии, рака легкого и церебральнососудистых заболеваний;
• ХОБЛ – единственная из лидирующих причин смерти, распространенность которой увеличивается;
• в 1990-е гг. ХОБЛ занимала 5-е место среди причин смерти во всем мире и 4-е – в развитых странах;
• ежегодно от ХОБЛ умирают 200 тыс. человек в Европе и 2,74 млн – в мире (2000);
• к 2020 г. ХОБЛ выйдет на 3-е место среди причин смерти и обусловит 4,7 млн смертей в год.
• ХОБЛ часто не диагностируется – в Европе и США выявляется только 25–30 % случаев заболевания;
• более 16 млн россиян страдают ХОБЛ;
• распространенность ХОБЛ неуклонно увеличивается, причем среди женщин гораздо быстрее, чем среди мужчин;
• ХОБЛ – четвертая по распространенности причина смерти после сердечно-сосудистой патоло-
гии, рака легкого и церебральнососудистых заболеваний;
• ХОБЛ – единственная из лидирующих причин смерти, распространенность которой увеличивается;
• в 1990-е гг. ХОБЛ занимала 5-е место среди причин смерти во всем мире и 4-е – в развитых странах;
• ежегодно от ХОБЛ умирают 200 тыс. человек в Европе и 2,74 млн – в мире (2000);
• к 2020 г. ХОБЛ выйдет на 3-е место среди причин смерти и обусловит 4,7 млн смертей в год.
Патогенез ХОБЛВ патогенезе ХОБЛ наибольшую роль играют следующие процессы:
• воспалительный процесс;
• дисбаланс протеиназ и антипротеиназ в легких;
• окислительный стресс.
• воспалительный процесс;
• дисбаланс протеиназ и антипротеиназ в легких;
• окислительный стресс.
Хотя выделяют такие факторы риска, как производственные ингаляционные вредности, загрязнение воздуха атмосферы и внутри жилищ, рецидивирующая инфекция респираторного тракта, низкий социально-экономический уровень, генетическая предрасположенность, гиперреактивность дыхательных путей, нарушение роста и развития легких, основной причиной развития ХОБЛ является курение [9].
Врачи любой специальности должны учитывать анамнез курения, который рассчитывается в единицах “пачки/лет”. Общее количество пачек/лет равно: число выкуриваемых в день сигарет разделить на 20 (условная пачка содержит 20 сигарет), а затем умножить на число лет курения. В том случае если этот показатель достигает значения 10 пачек/лет, пациент считается “безусловным курильщиком”. Если он превышает 25 пачек/лет, больной может быть отнесен к “злостным курильщикам”. “Бывшим курильщиком” пациент считается в случае прекращения курения на срок 6 месяцев и более, причем для этой категории пациентов также следует рассчитывать анамнез курения [8]. По рекомендациям ВОЗ, необходимым условием для постановки диагноза ХОБЛ является подсчет индекса курящего человека: число выкуриваемых сигарет в день, умноженное на 12 месяцев в году. Если эта величина превышает 160, курение для данного пациента представляет риск в отношении развития ХОБЛ. Людей, которые имеют индекс выше 200, специалисты относят к злостным курильщикам. Причем чем выше индекс курения, тем выше риск развития ХОБЛ [2, 8].
Табачный дым является мощным источником оксидантов, содержит огромное количество различных органических высокореактивных радикалов на одну затяжку, в числе которых гидроксильный радикал, оксид азота (NO) и пероксид водорода. Курящий человек во время курения постоянно подвергается оксидативному стрессу, образующиеся активные формы кислорода поступают в легкие с сигаретным дымом, а также образуются непосредственно в легких воспалительными клетками (макрофагами,
лимфоцитами, нейтрофилами и тучными клетками). Оксиданты инактивируют ингибиторы протеаз, повышается активность эластазы, которая повреждает органы дыхания, разрушая эластин, белки экстрацеллюлярной мембраны и сурфактанта. Таким образом, оксиданты формируют дисбаланс
в системе протеолиз–антипротеолиз. Оксидативный стресс приводит к необратимым повреждениям структур паренхимы легких и дыхательных путей (рис. 1), нарушает местный иммунный ответ [10–13].
лимфоцитами, нейтрофилами и тучными клетками). Оксиданты инактивируют ингибиторы протеаз, повышается активность эластазы, которая повреждает органы дыхания, разрушая эластин, белки экстрацеллюлярной мембраны и сурфактанта. Таким образом, оксиданты формируют дисбаланс
в системе протеолиз–антипротеолиз. Оксидативный стресс приводит к необратимым повреждениям структур паренхимы легких и дыхательных путей (рис. 1), нарушает местный иммунный ответ [10–13].
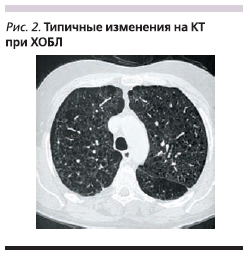
Компьютерная томография (КТ) позволяет измерять плотность легочной ткани. При эмфиземе плотность легкого снижается, и это можно наблюдать в виде областей низкой плотности при
КТ-сканировании. Количественную оценку полученных результатов можно проводить посредством измерения частоты распределения величин плотности каждого элемента картинки (рис. 2). КТ может быть полезной при идентификации эмфиземы, т. к. позволяет точно оценить размер и число булл и сопутствующих бронхоэктазов [14].
КТ-сканировании. Количественную оценку полученных результатов можно проводить посредством измерения частоты распределения величин плотности каждого элемента картинки (рис. 2). КТ может быть полезной при идентификации эмфиземы, т. к. позволяет точно оценить размер и число булл и сопутствующих бронхоэктазов [14].
Следует особо отметить, что действие медиаторов воспаления, продуктов оксидативного стресса не ограничивается легочной тканью. В первую очередь поражается скелетная мускулатура, при этом больной теряет мышечную массу и силу, а сами миоциты подвергаются выраженным дистрофическим изменениям. Это приводит к еще бóльшему ограничению физической нагрузки для больных ХОБЛ из-за низкого анаэробного порога. Пациенты с ХОБЛ имеют более высокий риск переломов и снижения
плотности костной ткани в связи с пожилым возрастом, курением и сниженным уровнем физических нагрузок.
плотности костной ткани в связи с пожилым возрастом, курением и сниженным уровнем физических нагрузок.
К сожалению, Россия находится на 1-м месте в мире по потреблению табака на душу населения и по темпам роста табакокурения [15], а это означает, что заболеваемость ХОБЛ в России будет увеличиваться или по крайней мере оставаться на высоком уровне. А.Г. Чучалин констатирует, что в
нашей стране данное заболевание протекает со значительным снижением качества жизни, а средняя продолжительность жизни больных ХОБЛ существенно меньше, чем в развитыхстранах [16].
нашей стране данное заболевание протекает со значительным снижением качества жизни, а средняя продолжительность жизни больных ХОБЛ существенно меньше, чем в развитыхстранах [16].
Классификация ХОБЛ
Степень выраженности различных изменений отличается у разных пациентов. В связи с этим выделяют преимущественно эмфизематозный тип ХОБЛ, когда в клинической картине на первый план выступает эмфизема – и изнурительная одышка, и бронхитический тип, характеризующийся преимущественными признаками поражения бронхиального дерева с соответствующими клиническими проявлениями: бронхиальной обструкцией, кашлем, мокротой.
Весьма важна классификация по степени тяжести, определяющей тактику лечения ХОБЛ [2]. Ранее различали риск развития ХОБЛ как стадию заболевания 0, но в последних вариантах GOLD (Global Initiative for Chronic Obstructive Lung Disease) отказались от этой стадии. Врачам следует знать, что
значения ОФВ1 (объем форсированного выдоха за 1-ю секунду) являются постбронходилатационными, т. е. степень тяжести оценивается по показателям бронхиальной проходимости после ингаляции бронходилататоров. Классификация ХОБЛ по степени тяжести основана на наличии следующих факторов:
значения ОФВ1 (объем форсированного выдоха за 1-ю секунду) являются постбронходилатационными, т. е. степень тяжести оценивается по показателям бронхиальной проходимости после ингаляции бронходилататоров. Классификация ХОБЛ по степени тяжести основана на наличии следующих факторов:
Стадия I. Легкая:
• ОФВ1/ФЖЕЛ (форсированная жизненная емкость легких) менее 70 % от должного;
• ОФВ1 более 80 % от должного;
• наличие или отсутствие хронических симптомов (кашля, мокроты).
• ОФВ1/ФЖЕЛ (форсированная жизненная емкость легких) менее 70 % от должного;
• ОФВ1 более 80 % от должного;
• наличие или отсутствие хронических симптомов (кашля, мокроты).
ОФВ1 остается в пределах среднестатистической нормы, а отношение ОФВ1 к ФЖЕЛ становится ниже 70 % от должной величины. Этот показатель отражает раннее проявление бронхиальной обструкции, которая выявляется с помощью спирометрии. Он характеризует изменение структуры выдоха, т. е. 1-ю секунду форсированного выдоха пациент выдыхает объем, соответствующий среднестатистической
норме, однако показатель отношения ОФВ1 к ФЖЕЛ снижается до 70 % от нормы, что выявляет индивидуальное нарушение функции внешнего дыхания.
норме, однако показатель отношения ОФВ1 к ФЖЕЛ снижается до 70 % от нормы, что выявляет индивидуальное нарушение функции внешнего дыхания.
Стадия II. Средняя:
• ОФВ1/ФЖЕЛ менее 70 % от должного;
• ОФВ1 менее 80 % от должного;
• наличие или отсутствие хронических симптомов (кашля, мокроты, одышки).
Стадия III. Тяжелая:
• ОФВ1/ФЖЕЛ менее 70 % от должно-
го;
• ОФВ1 менее 50 % от должного;
• наличие или отсутствие хронических симптомов (кашля, мокроты, одышки).
Стадия IV. Крайне тяжелая:
• ОФВ1/ФЖЕЛ менее 70 % от должного;
• ОФВ1 менее 30 % от должного или менее 50 % в сочетании с хронической дыхательной недостаточностью.
• ОФВ1/ФЖЕЛ менее 70 % от должного;
• ОФВ1 менее 80 % от должного;
• наличие или отсутствие хронических симптомов (кашля, мокроты, одышки).
Стадия III. Тяжелая:
• ОФВ1/ФЖЕЛ менее 70 % от должно-
го;
• ОФВ1 менее 50 % от должного;
• наличие или отсутствие хронических симптомов (кашля, мокроты, одышки).
Стадия IV. Крайне тяжелая:
• ОФВ1/ФЖЕЛ менее 70 % от должного;
• ОФВ1 менее 30 % от должного или менее 50 % в сочетании с хронической дыхательной недостаточностью.
ХОБЛ возникает, протекает и прогрессирует задолго до появления значимых функциональных нарушений, определяемых инструментально. За это время воспаление в бронхах приводит к грубым необратимым морфологическим изменениям.
Лечение ХОБЛ
Лекарственная терапия ХОБЛ складывается в основном из применения бронхолитиков различного типа и ингаляционных глюкокортикостероидов (ИГКС). Объем терапии зависит от степени тяжести заболевания. При всех стадиях рекомендуют отказ от курения, противогриппозную вакцинацию и исключение других факторов риска, но наиважнейшее значение имеет отказ от курения. При легком течении болезни рекомендованы короткодействующие бронхолитики по потребности, при среднетяжелом – добавляют регулярное лечение одним бронхолитиком длительного действия или более, а также осуществляют реабилитационные мероприятия. При тяжелом и крайне тяжелом течении заболевания, повторяющихся обострениях помимо перечисленного выше назначают ИГКС. Кроме того, при крайне тяжелом течении рассматривают вопрос о назначении кислородотерапии и проведении операции объемного уменьшения легкого или трансплантации легких. Достаточных доказательств эффективности других препаратов при плановом лечении ХОБЛ, в т. ч. муколитических средств, не получено. Однако имеются указания на то, что длительное применение N-ацетилцистеина приводит к снижению частоты обострений.
Важно, что на всех стадиях ХОБЛ следует мотивировать пациентов к отказу от курения. По мнению ВОЗ, “прекращение курения – самый важный шаг в направлении уменьшения риска для здоровья. Исследования показали, что 75–80 % курильщиков хотят бросить курить, причем треть из них делали по крайней мере три серьезные попытки прекратить курение. ВОЗ призывает правительства, сообще-
ства, организации, школы, семьи и отдельных граждан помочь нынешним курильщикам бросить курить” [17].
ства, организации, школы, семьи и отдельных граждан помочь нынешним курильщикам бросить курить” [17].
По данным исследований, средства, вложенные в антитабачные кампании, оправдывают себя увеличением продолжительности жизни.
Антитабачные мероприятия включают:
• использование накожных аппликаторов в качестве никотинзамещающей терапии;
• консультации врачей и других медицинских работников;
• групповые программы и программы самопомощи;
• формирование общественного мнения в пользу отказа от курения.
• использование накожных аппликаторов в качестве никотинзамещающей терапии;
• консультации врачей и других медицинских работников;
• групповые программы и программы самопомощи;
• формирование общественного мнения в пользу отказа от курения.
Бронхолитики
Бронхолитики занимают одно из центральных мест в фармакотерапии ХОБЛ. Все новые лекарственные средства, предложенные в последние годы, –это препараты с бронхолитическим действием (β2-агонисты длительного действия, тиотропия бромид, селективные ингибиторы фосфодиэстеразы). Приблизительно 40 % больных ХОБЛ применение бронхолитиков позволяет уменьшить выраженность
одышки и других симптомов заболевания, а также увеличивает толерантность к физической нагрузке. С другой стороны, регулярный прием бронхолитиков не предотвращает прогрессирования заболевания и не влияет на прогноз (уровень доказательности В). Таким образом, терапия бронхолитиками больных ХОБЛ носит прежде всего симптоматический характер (уровень доказательности А).
одышки и других симптомов заболевания, а также увеличивает толерантность к физической нагрузке. С другой стороны, регулярный прием бронхолитиков не предотвращает прогрессирования заболевания и не влияет на прогноз (уровень доказательности В). Таким образом, терапия бронхолитиками больных ХОБЛ носит прежде всего симптоматический характер (уровень доказательности А).
На сегодняшний день не существует однозначных рекомендаций по выбору отдельных групп бронхолитиков для регулярной терапии больных ХОБЛ в стабильном состоянии. Эксперты, принимавшие участие в создании программы GOLD, считают, что выбор между β2-агонистами, М-холиноблокаторами и теофиллином должен проводиться индивидуально с учетом доступности этих лекарственных средств, индивидуальных особенностей ответа на лечение и риска нежелательных лекарственных реакций (НЛР). В целом для лечения ХОБЛ могут использоваться бронхолитики всех фармакологических групп (уровень доказательности А).
Эксперты GOLD рекомендуют применять бронхолитики при любой тяжести течения ХОБЛ:
• легкое течение ХОБЛ – бронхолитики короткого действия по потребности;
• умеренное и тяжелое течение ХОБЛ – постоянный прием длительно действующих бронхолитиков (одного или нескольких).
• легкое течение ХОБЛ – бронхолитики короткого действия по потребности;
• умеренное и тяжелое течение ХОБЛ – постоянный прием длительно действующих бронхолитиков (одного или нескольких).
Бета-2-агонисты длительного действия. Эксперты GOLD рекомендуют применять длительно действующие β2-агонисты (ДДБА) при умеренном и тяжелом течении ХОБЛ [2]. Это положение подтверждено многими клиническими исследованиями (уровень доказательности А). В рандомизированных контролируемых исследованиях показана способность этих препаратов влиять как на динамикусимптомов, так и на качество жизни больных ХОБЛ. Пролонгированныеβ2-агонисты (формотерол и салмеретол) не только характеризуются значительной продолжительностью действия, но и высокоселективны в отношении β2-адренорецепторов [18]. Они стали необходимым компонентом фармакотерапии как бронхиальной астмы (вместе с ИГКС), так и ХОБЛ. Наиболее часто в клинической
практике применяется препарат формотерол. Салметерол в нашей стране в основном представлен как компонент комбинированного препарата Серетид. В настоящее время формотерол широко применяется в терапии ХОБЛ начиная со II стадии. Показано, что он обеспечивает длительную бронходилатацию, сочетая быстрое облегчение дыхания и продолжительный контроль бронхиальной проходимости как при обратимой, так и при частично обратимой обструкции. Обладая свойством улучшать мукоцилиарный транспорт и противоотечным действием, препарат используется и пациентами с необратимой обструкцией [19]. Больные ХОБЛ отмечают хорошую переносимость и эффективность лечения (по данным анкетирования качества жизни). Пациенты с ХОБЛ – как правило, люди среднего и пожилого возраста, в связи с чем особое значение приобретает высокая кардиоваскулярная безопасность формотерола [20]. В клинических исследованиях отмечено редкое прекращение терапии формотеролом по причине нежелательных явлений или низкой эффективности
терапии. Немаловажным аспектом является также повышение приверженности терапии.
практике применяется препарат формотерол. Салметерол в нашей стране в основном представлен как компонент комбинированного препарата Серетид. В настоящее время формотерол широко применяется в терапии ХОБЛ начиная со II стадии. Показано, что он обеспечивает длительную бронходилатацию, сочетая быстрое облегчение дыхания и продолжительный контроль бронхиальной проходимости как при обратимой, так и при частично обратимой обструкции. Обладая свойством улучшать мукоцилиарный транспорт и противоотечным действием, препарат используется и пациентами с необратимой обструкцией [19]. Больные ХОБЛ отмечают хорошую переносимость и эффективность лечения (по данным анкетирования качества жизни). Пациенты с ХОБЛ – как правило, люди среднего и пожилого возраста, в связи с чем особое значение приобретает высокая кардиоваскулярная безопасность формотерола [20]. В клинических исследованиях отмечено редкое прекращение терапии формотеролом по причине нежелательных явлений или низкой эффективности
терапии. Немаловажным аспектом является также повышение приверженности терапии.
Несмотря на то что β2-агонисты являются высокоселективными препаратами и их активность в основном связана со стимуляцией β2-рецепторов бронхов, превышение дозы может вызывать отрицательные реакции со стороны других органов и систем. Поскольку β2-рецепторы можно обнаружить в различных тканях, например в левом желудочке, правом предсердии, где они составляют 26 % всех рецепторов, их повышенная стимуляция может вызывать тахикардию, ишемию миокарда и даже нарушение ритма вплоть до трепетания предсердий. Стимуляция β2-рецепторов в сосудах также вызывает тахикардию в ответ на снижение диастолического давления.
Метаболические изменения, такие как гипокалиемия, могут приводить к увеличению интервала QT,
что в свою очередь предрасполагает к развитию сердечной аритмии. Стимуляция β2-рецепторов скелетной мускулатуры вызывает тремор. Больным сахарным диабетом рекомендуется дополнительный контроль гликемии. Эти побочные эффекты характерны для всех β2-агонистов, как пролонгированных, так и короткодействующих, но они встречаются достаточно редко. Поскольку больные бронхиальной астмой, особенно с ХОБЛ, имеют изменения со стороны не только органов дыхания, но и других органов и систем, особенно сердца, скелетной мускулатуры и сосудов, контроль безопасности β2-агонистов должен включать анализ данных электрокардиографии, в первую очередь интервала QT, а также уровень калия и глюкозы в сыворотке крови. Это особенно важно учитывать пациентам ХОБЛ, которые превышают рекомендованные дозы и используют β2-агонисты бесконтрольно.
что в свою очередь предрасполагает к развитию сердечной аритмии. Стимуляция β2-рецепторов скелетной мускулатуры вызывает тремор. Больным сахарным диабетом рекомендуется дополнительный контроль гликемии. Эти побочные эффекты характерны для всех β2-агонистов, как пролонгированных, так и короткодействующих, но они встречаются достаточно редко. Поскольку больные бронхиальной астмой, особенно с ХОБЛ, имеют изменения со стороны не только органов дыхания, но и других органов и систем, особенно сердца, скелетной мускулатуры и сосудов, контроль безопасности β2-агонистов должен включать анализ данных электрокардиографии, в первую очередь интервала QT, а также уровень калия и глюкозы в сыворотке крови. Это особенно важно учитывать пациентам ХОБЛ, которые превышают рекомендованные дозы и используют β2-агонисты бесконтрольно.
Поэтому всегда существовала и существует потребность в создании новых эффективных и безопас-
ных препаратов. Лечение пациентов с ХОБЛ является сложной задачей. Бронхолитики являются основой терапии ХОБЛ.
ных препаратов. Лечение пациентов с ХОБЛ является сложной задачей. Бронхолитики являются основой терапии ХОБЛ.



