Число больных сахарным диабетом 2 типа (СД2) неуклонно растет. По данным экспертной оценки, количество пациентов с СД1 и СД2 на 2010 г. может составлять 285 млн, а к 2030 г. он увеличится до 438 млн (данные Международной диабетической федерации, 2009), из которых более 90 % приходится на больных СД2. При этом эксперты говорят о том, что количество случаев невыявленного СД может превышать число зарегистрированных пациентов в 2–3 раза. В РФ, таким образом, число зарегистрированных больных СД на 1 января 2010 г. составило 3 121 318, из них 2 823 524 имеют СД2. Эксперты Международной диабетической федерации дают для России цифру 9 624 900.
Очень часто пациенты с СД2 имеют сочетанную терапевтическую патологию вследствие как возраста, так и проявления метаболического синдрома. Распространенность сердечно-сосудистых заболеваний при СД2 в несколько раз выше, чем в общей популяции.
Достижение и поддерживание стабильного метаболического контроля, начатое с момента установления диагноза и продолжающееся в течение всей жизни пациента, является главной задачей лечения СД. Однако, даже достигнув однажды этих целей, поддерживать их на должном уровне ввиду прогрессирующего характера заболевания – постепенного уменьшения функциональной активности β-клеток – представляется весьма трудной задачей как для самого пациента, так и для его врача.
Принятые в настоящее время руководства по лечению СД2 рекомендуют одновременно с соблюдением диеты и изменением образа жизни начинать прием метформина. Хорошо известно, что назначение пероральных сахароснижающих препаратов (ПССП) в виде монотерапии оказывает ограниченный по времени эффект на уровень гликемического контроля. Уже через 3 года применения ПССП в качестве монотерапии приблизительно 50 % пациентов не могут поддерживать уровень гликированного гемоглобина (HbA1c) < 7,0 % – целевого уровня HbA1c, рекомендованного Американской диабетической ассоциацией и Российской ассоциацией эндокринологов. В подобной ситуации врач привычно назначает комбинированную терапию различными классами ПССП или начинает инсулинотерапию. Потребность в инсулинотерапии возникает по мере прогрессирования заболевания у многих пациентов в течение 6 лет от момента постановки диагноза СД2. В настоящее время как зарубежными, так и отечественными специалистами безоговорочно признается тот факт, что инсулинотерапия при СД2 в условиях рутинной практики назначается слишком поздно и используется далеко не у всех больных, имеющих к ней показания.
Так, по состоянию на 2008 г. 57,4 % больных СД2 в России имели уровень HbA1c > 8,0 %, что, по современным требованиям, далеко не соответствует терапевтическим целям (< 7 %). При этом лишь 16 % из них получали инсулинотерапию. В 2009 г. эта цифра хотя и увеличилась, но незначительно – до 17,3 %.
С другой стороны, известно, что в связи с нехваткой эндокринологов, особенно в сельской местности, лечением больных СД занимаются участковые терапевты и врачи общей практики. Уровень компенсации пациентов с СД в этих регионах крайне низок, врачи редко назначают пациентам инсулин, в основном по причине низкой осведомленности о современных тенденциях в терапии диабета. Таким образом, больные не получают адекватного лечения и не достигают хорошего контроля. Следует отметить, что в большинстве стран мира лечением СД2 занимаются преимущественно врачи общей практики, причем такая тенденция сегодня наметилась и в России. Поэтому, чтобы лечение пациентов с этим заболеванием проводилось квалифицированно, необходимо обучать врачей общей практики современным принципам диагностики, лечения и профилактики СД2 с учетом опыта, накопленного в эндокринологии.
Законодательная база в настоящее время позволяет терапевтам осуществлять лечение больных СД: “терапевты имеют право выписывать антидиабетические препараты по решению врачебной комиссии в случае отсутствия эндокринолога. Если консультация эндокринолога возможна, заключение принимается совместно” (Приказ о назначении лекарственных средств “О порядке назначения и выписывания лекарственных средств, изделий медицинского назначения и специализированных продуктов лечебного питания” № 110 от 12.02.2007).
Более того, “одним из критериев оценки качества работы участкового терапевта является осуществление наблюдения за пациентами с СД (число больных СД с компенсированным статусом должно быть более 50 % от всех стоящих на учете лиц; снижение числа осложнений СД и число вновь выявленных больных СД)” – Приказ Минздравсоцразвития России “Об утверждении критериев оценки эффективности деятельности врача-терапевта участкового“ № 282 от 19.04.2007.
Для повышения качества лечебно-профилактической помощи больным СД в сельской местности сотрудниками Эндокринологического научного центра (ФГУ ЭНЦ) при поддержке компании Ново Нордиск был разработан проект “Медицинские амбиции”, в рамках которого подготовлена и внедрена обучающая программа, направленная на повышение информированности в области СД2 и интенсификацию лечебных подходов к этому заболеванию у участковых терапевтов и врачей общей практики. Была также проведена оценка ее эффективности по двум критериям: структура сахароснижающей терапии и уровень компенсации углеводного обмена у наблюдаемых сельскими терапевтами больных СД2.
Целью исследования, таким образом, явилось изучение влияния обучения участковых терапевтов и врачей общей практики, работающих в сельской местности, по программе “Современные подходы в диагностике и лечении сахарного диабета 2 типа”, на терапевтическую тактику при СД2, а также на уровень компенсации углеводного обмена у наблюдаемых больных.
Материал и методы
Для участия в пилотном проекте были отобраны три различных по географическому положению региона: Нарофоминский район Московской области, шесть сельских районов Тверской области и два сельских района Хабаровского края.
Проект включал три последовательных этапа. На старте в указанных регионах были отобраны 630 пациентов с СД2, находившихся под наблюдением врачей-терапевтов и врачей общей практики. Средний возраст больных составил 61,3 ± 8,4 года, средняя длительность заболевания – 9,9 ± 2,8 года, средний индекс массы тела – 32,6 ± 3,4 кг/м². Регистрировали текущую терапию (название препаратов, их дозы и кратность приема). Таким образом, были оценены сложившиеся схемы терапии, использованные врачами этих районов при лечении больных СД2. Оценивался исходный уровень HbA1c.
Следующим этапом проекта была реализация двуступенчатой, с перерывом в 6 месяцев, образовательной программы “Современные подходы в диагностике и лечении СД2” для врачей-терапевтов и врачей общей практики в отобранных регионах. Цель программы – путем обучения врачей инициировать изменения в тактике лечения пациентов с СД2.
Семинары были проведены сотрудниками ФГУ ЭНЦ. Особое внимание было уделено преимуществам современной инсулинотерапии при СД2.
Программа 1-го семинара включала следующие разделы:
1. Современная классификация и критерии диагностики СД, а также других нарушений углеводного обмена.
2. Общие принципы терапии СД2.
3. Оценка эффективности лечения СД2. Роль постпрандиальной гликемии.
4. Принципы рационального питания при СД2.
5. ПССП.
6. Инсулинотерапия СД2. Технические вопросы инсулинотерапии.
7. Обучение больных СД2. Психологическая инсулинорезистентность.
8. Организация длительного наблюдения больных СД2.
Программа 2-го семинара включала разделы:
1. Повторение материала 1-го семинара.
2. Комбинированная сахароснижающая терапия.
3. Инсулинотерапия СД2. Использование аналогов инсулина. Принципы интенсификации и индивидуализации терапии.
4. Осложнения СД.
5. Технология врачебного контроля над качеством управления пациентом своим заболеванием.
В семинарах наряду с лекциями применялись интерактивные формы работы: обучение использованию средств самоконтроля гликемии, средств введения инсулина; разбор клинических случаев; дискуссии по отдельным вопросам; ролевые игры.
Перед началом и по окончании первого семинара врачи – участники программы заполняли опросник, оценивавший уровень знаний в области СД.
В нем присутствовали, в частности, следующие вопросы:
HbA1c – что это? Варианты ответов: показатель компенсации за 3 месяца; показатель компенсации за 6 месяцев; показатель липидного обмена; не знаю.
При каких показателях HbA1c следует назначать инсулин пациентам на максимальных дозах ПССП? Варианты ответов: 7,5 % и более; 9,5 % и более; не знаю.
Заключительным этапом проекта стали повторная оценка текущей терапии и измерение уровня HbA1c у тех же пациентов (через 12 месяцев после первоначальной оценки). Таким образом, были оценены изменения в терапевтической тактике и уровне компенсации углеводного обмена у пациентов с СД2 после проведенного обучения врачей.
Результаты
Суммарно в рамках проекта проведено обучение более 120 врачей-терапевтов и врачей общей практики. Исходный уровень знаний врачей – участников семинаров был явно недостаточным. Так, на вопрос: “HbA1c – что это”, лишь 53 % опрошенных ответили правильно: показатель компенсации за 3 месяца. Ответы “показатель компенсации за 6 месяцев” дали 13 %, “показатель липидного обмена” – 6 % и “не знаю” – 28 %. По завершении первого семинара правильных ответов было 99 %.
На вопрос: “при каких показателях HbA1c следует назначать инсулин пациентам на максимальных дозах ПССП”, перед началом семинара 79 % участников ответили: “не знаю”, а 8 % – “9,5 % и более”, 13 % – “7,5 % и более”. По окончании семинара 94 % врачей дали правильный ответ: “7,5 % и более”, 4 – “9,5 % и более” и лишь 2 % – “не знаю”. Итоги анкетирования были учтены при планировании и проведении второго семинара программы.
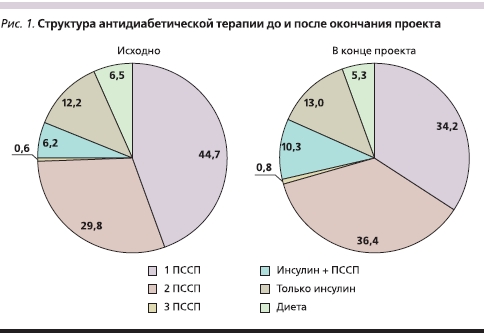
Структура сахароснижающей терапии у пациентов, наблюдавшихся врачами – участниками семинара, претерпела существенные изменения (рис. 1). Так, число больных на монотерапии ПССП сократилось с 44,7 до 34,2 % (p < 0,01). В то же время число больных на инсулинотерапии (в т. ч. в комбинации с ПССП) возросло с 18,4 до 23,3 % (p < 0,05).
Достоверно увеличились дозы ПССП: средняя доза глибенкламида – с 10,3 ± 3,8 до 15,2 ± 3,4 мг/сут (p < 0,01); гликлазида МВ – с 44,0 ± 13,6 до 57,7 ± 18,4 мг/сут (p < 0,01); глимепирида – с 3,3 ± 1,1 до 3,9 ± 1,6 мг/сут (p < 0,05); метформина – с 1238 ± 324 до 1432 ± 287 мг/сут (p < 0,001).
Произошла интенсификация инсулинотерапии, например увеличилась доля больных, получавших готовые смеси инсулина (с 22,4 до 33,3 %; p < 0,05). Если до семинаров инсулинотерапию с помощью современных аналогов инсулина получали 31,9 % больных на инсулинотерапии, то в конце проекта их было уже 51,2 %(p < 0,01).
Произошло достоверное увеличение доз инсулина на отдельных режимах (табл. 1).
Примечание. НД – нет данных.
Таким образом, в изменении терапевтической тактики после проведения семинаров можно проследить следующие тенденции:
1. Интенсификация терапии ПССП (назначение их комбинаций и увеличение суточных доз).
2. Более активное назначение инсулина декомпенсированным на ПССП больным.
3. Увеличение среднесуточной дозы инсулина у декомпенсированных больных, уже получавших инсулинотерапию.
4. Оптимизация инсулинотерапии (переход на терапию инсулиновыми аналогами и увеличение кратности инъекций).
На фоне описанной модификации структуры терапии отмечена положительная динамика уровня HbA1c. В целом по группе было достигнуто достоверное его снижение на 1,1 ± % с исходного значения 8,5 ± 2,8 до 7,4 ± 1,9 % через год (p < 0,01). Изменения уровня HbA1c в трех регионах по отдельности представлены в табл. 2.
Достоверно возросла доля больных, достигших целевого уровня HbA1c (< 7,0 %). Если до начала программы число больных с таким уровнем составляло менее 20 %, то через год оно превысило 50 % (p < 0,001; рис. 2).

Таким образом, число больных с компенсированным углеводным обменом через год после обучения врачей соответствовало одному из критериев качества работы участкового терапевта, установленных вышеуказанным приказом Минздравсоцразвития России: число больных СД с компенсированным статусом должно быть более 50 % от всех состоящих на учете лиц.
Авторы выражают благодарность всем врачам, принявшим участие в проекте, а также главным специалистам в каждом регионе (Ушакова О.В., Хабаровск; Колодко И.М., Наро-Фоминск Московской области; Васюткова О.А., Тверь) и сотрудникам Медицинского отдела компании Ново Нордиск за помощь в организации обследования больных и проведении образовательной программы.


