Введение
Воспалительные заболевания органов малого таза (ВЗОМТ) являются актуальной проблемой современной гинекологии и репродуктологии. Они представляют собой группу инфекционно-воспалительных заболеваний области верхних отделов репродуктивного тракта, включающих любую комбинацию эндометрита, сальпингита, оофорита, тубоовариального абсцесса и тазового перитонита [1].
В структуре гинекологических заболеваний ВЗОМТ занимают первое место, составляя 60,4–65% от всей патологии органов репродуктивной системы у женщин [2].
В настоящее время большое внимание уделяется изучению взаимосвязи ВЗОМТ и внутриматочных противозачаточных средств. По данным Всемирной организации здравоохранения, в мире более 100 млн женщин используют внутриматочные контрацептивы (ВМК). По данным Минздрава Российской Федерации, 19% женщин применяют ВМК [3].
Данные о частоте развития воспалительных заболеваний при использовании внутриматочных противозачаточных средств противоречивы. По оценкам разных авторов, их частота колеблется от 0,2 до 25,9%. Нередко воспаление на фоне ВМК протекает латентно, в то время как переход его в стадию гнойного процесса отличается особой тяжестью [4, 5]. Важнейший показатель для любого ВМК – длительность применения. Как известно, стандартная максимальная длительность применения любого ВМК составляет 5 лет.
На практике же из-за влияния различных социально-экономических факторов, недостаточной информированности женщин о принципах действия ВМК и сроках прекращения его использования, ошибочного отношения пациенток к данному виду контрацепции как к бессрочному и в связи с этим наиболее удобному методу, а также из-за банальной забывчивости, отсутствия времени для визита к врачу и пренебрежительного отношения к собственному здоровью реальные сроки применения контрацептива нередко превышают рекомендованные.
Установлено, что с увеличением длительности ношения ВМК в матке более 8 лет в 4–7 раз по сравнению с предыдущим периодом увеличивается частота хронического эндометрита, в 5–15 раз – частота гиперпластических процессов эндометрия, особенно после 40 лет [6].
Несмотря на использование современных методов диагностики и лечения, частота воспалительных заболеваний придатков матки, в т.ч. их гнойных форм, развившихся на фоне применения ВМК, не имеет тенденции к снижению [7].
Данный клинический случай очень ярко иллюстрирует проблему развития гнойных заболеваний органов малого таза на фоне длительного и бесконтрольного применения ВМК.
Клинический случай
Пациентка И.М.В. 57 лет поступила 25.11.2017 в стационар клиники «Семейная» для проведения планового оперативного вмешательства с жалобами на кровянисто-гнойные выделения из половых путей.
Из анамнеза известно, что выделения беспокоят на протяжении последних 3 лет. По поводу кровянистых выделений 14 октября 2017 г. в другой клинике была проведена гистероскопия с раздельным лечебно-диагностическим выскабливанием эндоцервикса и эндометрия. По заключению гистологии – пиометра с единичными обрывками слизистой оболочки полости матки, признаков злокачественного роста не обнаружено. Врач поставил диагноз «пиометра». Пациентке был назначен курс антибактериальной терапии: цефтриаксон 1000 мг/сут внутримышечно в течение 7 дней и метронидазол по 250 мг (1 таблетка) 3 раза в сутки в течение 10 дней. Однако на фоне проведенного лечения состояние больной не улучшилось и она обратилась в клинику «Семейная».
 Акушерско-гинекологический анамнез: беременности – 2, роды – 2 (путем кесарева сечения), менструации с 12 лет по 5–6 дней через 28 дней, половая жизнь с 17 лет, менопауза – с 49 лет, контрацепция – отрицает, гинекологические заболевания – отрицает.
Акушерско-гинекологический анамнез: беременности – 2, роды – 2 (путем кесарева сечения), менструации с 12 лет по 5–6 дней через 28 дней, половая жизнь с 17 лет, менопауза – с 49 лет, контрацепция – отрицает, гинекологические заболевания – отрицает.
Анамнез жизни: живет в браке, возраст мужа – 59 лет, вредные привычки – курит в течение 30 лет, аллергия – на красное вино, наследственность – у матери сахарный диабет 2 типа, соматические заболевания – отрицает.
При влагалищном исследовании обнаружено, что наружные половые органы развиты правильно, влагалище нерожавшей, шейка матки конической формы, не гипертрофирована, не эрозирована, тело матки не увеличено плотное, подвижное, безболезненное, придатки справа и слева не увеличены, область их безболезненна при пальпации, выделения из половых путей кровянистые с примесью гноя.
По данным ультразвукового исследования органов малого таза (18.11.2017): структура миометрия неоднородная за счет мелких кальцинатов. В средней трети тела матки по передней стенке на границе с эндометрием визуализируется гипоэхогенная зона с нечеткими контурами размером 20×15×15 мм, кровоток в данной зоне изоваскулярен окружающей ткани миометрия. Эндометрий не утолщен (3 мм), структура неоднородная. На уровне нижней трети тела матки в базальном слое визуализируются множественные мелкие кальцинаты. Полость матки расширена на всем протяжении до 2 мм с анэхогенным содержимым. Дополни-тельные структуры в полости матки не выявлены. Цервикальный канал расширен до 3 мм на уровне средней и нижней третей. Структура эндоцервикса негомогенная, в верхней трети визуализируется скопление кальцинатов общим размером 14×8×8 мм. Правый и левый яичники и маточные трубы без особенностей. Таким образом, выявлены признаки диффузно-очаговых изменений миометрия, хронического эндометрита и косвенные признаки цервицита.
Данные лабораторного обследования: госпитальный комплекс, общий и биохимический анализы крови, коагуляционное звено гемостаза – показатели в пределах нормы. В общем анализе мочи: лейкоцитурия (25–30 в п/з), микрогематурия (5–7 в п/з).
На основании этих данных поставлен предварительный диагноз «пиометра. Острый эндометрит. Хронический сальпингоофорит. Маточное кровотечение в постменопаузе».
Учитывая возраст женщины, онкологическую настороженность при наличии кровянистых выделений в постменопаузе, отсутствие эффекта от двойного курса антибактериальной терапии, высокий риск распространения гнойного процесса на маточные трубы, яичники и в брюшную полость, было принято решение провести плановое хирургическое вмешательство в объеме пангистер-эктомии лапаротомным доступом.
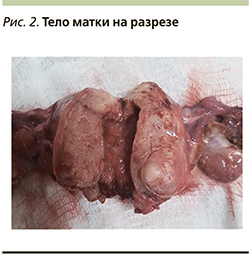 Интраоперационно: тело матки по средней линии, не увеличено в размере, мягковатой консистенции, маточные трубы истончены, темно-фиолетового цвета, яичники инъецированы с бугристой поверхностью, не увеличены. Из-за того, что передняя стенка шейки матки оказалась спаянной с мочевым пузырем, было принято решение уменьшить объем операции до надвлагалищной ампутации матки с придатками. В ходе операции произошел прорыв стенки матки в ее нижнем сегменте, из отверстия излилось небольшое количество гнойного содержимого. Кроме того, из полости матки был извлечен инородный предмет, представляющий собой плотную нить, свернутую в виде восьмерки (рис. 1). Тело матки на разрезе: миометрий ячеистого строения, в его толще по передней стенке визуализируется узел миомы до 1,5 см в диаметре (рис. 2). Тело матки с придатками отправлено на гистологическое исследование. Кровопотеря – 100 мл, моча по катетеру Фоллея светлая, 100 мл.
Интраоперационно: тело матки по средней линии, не увеличено в размере, мягковатой консистенции, маточные трубы истончены, темно-фиолетового цвета, яичники инъецированы с бугристой поверхностью, не увеличены. Из-за того, что передняя стенка шейки матки оказалась спаянной с мочевым пузырем, было принято решение уменьшить объем операции до надвлагалищной ампутации матки с придатками. В ходе операции произошел прорыв стенки матки в ее нижнем сегменте, из отверстия излилось небольшое количество гнойного содержимого. Кроме того, из полости матки был извлечен инородный предмет, представляющий собой плотную нить, свернутую в виде восьмерки (рис. 1). Тело матки на разрезе: миометрий ячеистого строения, в его толще по передней стенке визуализируется узел миомы до 1,5 см в диаметре (рис. 2). Тело матки с придатками отправлено на гистологическое исследование. Кровопотеря – 100 мл, моча по катетеру Фоллея светлая, 100 мл.
Диагноз после операции: «пиометра. Панметрит. Неполная перфорация матки. Интрамуральная лейомиома матки. Хронический сальпингоофорит».
По результатам гистологического исследования, в эндометрии выраженная лейкоцитарная инфильтрация с переходом на миометрий, имеется интрамуральный узел миомы, в маточных трубах – лимфоплазмоцитарная инфильтрация и возрастные атрофические изменения, в яичниках – белые тела и лимфоплазмоцитарная инфильтрация.
На основании жалоб, анамнеза, клинических и лабораторных данных, гистологического заключения сформулирован окончательный диагноз: «пиометра. Панметрит. Неполная перфорация матки. Интрамуральная лейомиома матки. Хронический сальпингоофорит».
Ранний послеоперационный период протекал без осложнений, и 29.11.2017 (на 4-е сутки после операции) пациентка в удовлетворительном состоянии выписана под амбулаторное наблюдение врача. В качестве антибактериальной терапии был назначен офлоксацин 200 мг 2 раза в сутки в течение 5 дней.
На данный момент (спустя 5 месяцев после операции) состояние пациентки удовлетворительное, поздних послеоперационных осложнений не наблюдалось.
Обсуждение
Пиометра представляет собой скопление гноя в полости матки за счет блокады естественного оттока. Среди гинекологических больных частота встречаемости данной патологии колеблется от 0,03 до 0,11% [8]. В постклимактерическом периоде у женщин пожилого возраста частота пиометры возрастает до 0,2% [9]. Причем «забытый» ВМК является важным предрасполагающим фактором для больных в постменопаузе [10], 28,6% случаев пиометры в этом возрасте связаны с ВМК [11].
Опасность этого заболевания состоит в том, что длительное время оно протекает бессимптомно из-за облитерации маточных труб и обструкции шейки матки. В запущенном случае гнойная матка может быть спонтанно перфорирована. Это может вызвать перитонит и сепсис и в конечном счете привести к летальному исходу [12].
В нашем клиническом наблюдении процесс не успел распространиться в брюшную полость и женщине достаточно было удалить гнойную матку с придатками. Причиной гнойного воспаления послужил инородный предмет, который был извлечен из полости матки во время операции. При более детальном разговоре с пациенткой после операции удалось выяснить некоторые подробности. Оказалось, что данный предмет являлся ВМК, который женщина установила себе примерно 35 лет назад, когда в СССР ВМК только начали появляться и были в большом дефиците. Это т.н. внутриматочное устройство было изготовлено собственноручно врачом, подпольно его установившим.
В то время советские женщины были очень мало осведомлены об использовании подобного вида контрацепции. Наша пациентка знала, что через определенный срок ВМК придется удалить, однако она про это забыла и до настоящей госпитализации о нем не вспоминала.
Данный случай из практики показывает, насколько важно информировать пациенток о возможных рисках использования ВМК дольше положенного срока, об опасности развития гнойно-септических осложнений, особенно у женщин в постменопаузе. Необходимо проводить тщательное диспансерное наблюдение за женщинами, применяющими ВМК. Помимо регулярных осмотров оно должно включать анализ крови, ультразвуковое исследование, бактериоскопию влагалищных выделений, санацию влагалища.
Успех лечения пациентов с гнойным воспалением органов малого таза определяется своевременной диагностикой и рациональной тактикой их ведения, т.е. правильно проведенной предоперационной подготовкой и адекватным хирургическим вмешательством для устранения гнойного очага.



