Введение
Артериальная гипертензия (АГ) – наиболее частое хроническое заболевание системы кровообращения, распространенность которой составляет около 40% среди взрослого населения Российской Федерации, т.е. более 42 млн человек. В настоящее время, согласно рекомендациям Всероссийского научного общества кардиологов, в классификации АГ принято выделять стадийность процесса, градацию АГ по уровню артериального давления (АД), а также стратификацию риска сердечно-сосудистых осложнений, включающую выявление факторов риска, поражение органов-мишеней и ассоциированных клинических состояний. Среди факторов риска выделяют мужской пол, возраст, курение, семейный анамнез ранних сердечно-сосудистых заболеваний, дислипидемию, абдоминальное ожирение, нарушение толерантности к глюкозе, гиподинамию, повышенные уровни фибриногена и С-реактивного белка. Признаки поражения органов-мишеней включают гипертрофию левого желудочка, согласно ЭКГ (электрокардиографическим)-критериям и данным эхокардиографии (ЭхоКГ), ультразвуковые признаки утолщения стенки артерии или атеросклеротические бляшки магистраль-ных сосудов, повышение уровня сывороточного креатинина, микроальбуминурия.
К ассоциированным клиническим состояниям относятся:
- Цереброваскулярные заболевания: ишемический мозговой инсульт, геморрагический мозговой инсульт, транзиторная ишемическая атака.
- Заболевания сердца: инфаркт миокарда, стенокардия, коронарная реваскуляризация, хроническая сердечная недостаточность.
- Поражение почек: диабетическая нефропатия, почечная недостаточность: сывороточный креатинин > 133 мкмоль/л (1,5 мг/дл) для мужчин или >124 мкмоль/л (1,4 мг/дл) для женщин, протеинурия >300 мг/сут.
- Заболевание периферических артерий: расслаивающая аневризма аорты, симптомное поражение периферических артерий.
- Гипертоническая ретинопатия: кровоизлияния или экссудаты, отек соска зрительного нерва.
В отдельную категорию факторов, влияющих на прогноз, выделен сахарный диабет. В настоящее время по степени риска развития сердечно-сосудистых осложнений он приравнивается к ишемической болезни сердца и поэтому по значимости занимает место наряду с ассоциированными клиническими состояниями. В зависимости от степени повышения АД, наличия факторов риска, поражения органов-мишеней и ассоциированных клинических состояний все больные могут быть отнесены к одной из четырех степеней риска: низкий, умеренный, высокий и очень высокий. Уровень риска оценивается по системе SCORE (Systematic COronary Risk Evaluation), согласно которой оценивается риск смерти от заболеваний, связанных с атеросклерозом, в течение 10 лет. По этой модели низкому риску соответствует величина менее 4%, умеренному риску – 4–5%, высокому – 5–8% и очень высокому риску – более 8%. Такая дифференциация на группы риска имеет значение для выбора тактики ведения больных АГ. Основная цель лечения больных АГ состоит в максимальном снижении риска развития сердечно-сосудистых осложнений и смерти от них. Целевым уровнем при лечении АГ принято АД менее 140/90 мм рт.ст. В настоящее время для терапии АГ рекомендованы семь классов антигипертензивных препаратов: диуретики; β-адреноблокаторы; блокаторы кальциевых каналов; ингибиторы ангиотензинпревращающего фермента; блокаторы рецепторов ангиотензина (АТ1); антагонисты имидазолиновых рецепторов; α-адреноблокаторы. В настоящее время возможно использование двух стратегий стартовой терапии АГ: монотерапии и низкодозовой комбинированной терапии. Наиболее часто применяемыми лекарственными средствами при лечении больных АГ являются ингибиторы ангиотензинпревращающего фермента и АТ1. Многочисленные многоцентровые исследования доказали их высокую эффективность и хорошую переносимость больными любого возраста, пола, при любом варианте гемодинамики. Препараты этой группы хорошо комбинируются с другими антигипертензивными препаратами, а также с гиполипидемическими средствами. АТ1 блокируют действие ангиотензина II, тем самым устраняя патологическую вазоконстрикцию, ослабляя симпатическую активацию, подавляя интерстициальный рост в миокарде и пролиферацию гладкомышечных клеток. Кроме того, сартаны уменьшают задержку натрия и воды.
Одним из представителей нового поколения АТ1 является азилсартана медоксомил, специфический антагонист рецепторов ангиотензина II типа 1 (АТ1). Азилсартана медоксомил — это пролекарство для приема внутрь. Он быстро превращается в активную молекулу азилсартана, которая избирательно препятствует развитию эффектов ангиотензина II путем блокирования его связывания с рецепторами АТ1 в различных тканях. Ангиотензин II является первичным вазоактивным гормоном ренин-ангиотензин-альдостероновой системы с эффектами, включающими вазоконстрикцию, сердечную стимуляцию, стимуляцию синтеза, высвобождение альдостерона и как следствие – почечную реабсорбцию натрия.
Блокада АТ1-рецепторов ингибирует отрицательный регулирующий ответ ангиотензина II на секрецию ренина, но итоговое повышение в плазме активности ренина и уровня циркулирующего ангиотензина II не подавляет гипотензивное действие азилсартана.
Гипотензивное действие азилсартана медоксомила развивается в течение первых 2 недель применения с достижением максимального терапевтического эффекта через 4 недели. Снижение АД после приема внутрь однократной дозы обычно достигается в течение нескольких часов и сохраняется в течение 24 часов.
Целью настоящего исследования было изучение клинической эффективности и переносимости монотерапии азилсартана медоксомилом больными АГ. В задачи исследования входило провести открытое клиническое исследование применения азилсартана медоксомила пациентами, соответствующими критериям диагноза АГ I–II степеней, оценить динамику морфофункциональных, биохимических и гемодинамических параметров на фоне монотерапии азилсартана медоксомилом, оценить влияние азилсартана медоксомила на показатели качества жизни пациентов и уровень тревоги по шкале Гамильтона.
Материал и методы
В исследование, которое проводилось на базе Диагностического центра № 5 Москвы, были включены 120 пациентов с АГ I–II степеней. Среди них были 56 (46,6%) мужчин и 64 (53,4%) женщины. Средний возраст группы составил 49,7±10,04 года. Средняя длительность заболевания АГ составила 7,47±5,65 года. Ишемической болезнью сердца страдали 34 (28,3%) пациента, сахарным диабетом – 11 (9,2%).
Длительность исследования составила 12 недель.
Критерии включения: возраст больных от 30 до 65 лет, уровень АД в момент включения более 140/90 и меньше 180/110 мм рт.ст., длительность заболевания АГ – не менее 12 месяцев, подписанное информированное согласие больных.
Критерии исключения: симптоматическая АГ, нарушение мозгового кровообращения или острый коронарный синдром на протяжении ближайшего года, наличие хронической сердечной недостаточности III–IV функциональных классов по NYHA (New York Heart Association), декомпенсированный сахарный диабет 2 или 1 типа, атриовентрикулярные блокады II–III степеней, нарушение функции почек и печени, хронические обструктивные забо-левания легких, беременность и лактация, повышенная чувствительность к препарату или его компонентам.
Азилсартана медоксомил пациенты принимали в течение 12 недель 1 раз в сутки в начальной дозе 40 мг с последующим ее возможным увеличением в случае недостижения целевого уровня АД (менее 140/90 мм рт.ст.) до 80 мг/сут в один прием.
Оценка безопасности применения азилсартана медоксомила проведена на основании данных о побочных эффектах препарата, выявленных в процессе применения, с учетом изучения субъективных и объективных критериев. В зависимости от наличия и выраженности побочных эффектов выносилось заключение о переносимости препарата.
За время исследования (12 недель) предусматривалось проведение четырех визитов: визит 1 – включения (в течение 5 дней до визита включения пациент не получал антигипертензивной терапии). Во время контрольных визитов (2, 3, 4) проводилось физикальное обследование, включающее определение индекса массы тела (ИМТ), индекса объема талии/объема бедра (ОТ/ОБ), измерение АД в положении сидя и стоя, определение частоты сердечных сокращений (ЧСС). Кроме того, на визитах 1 и 4 проведены лабораторные исследования: общий анализ крови, общий анализ мочи, липидный профиль, определены уровни глюкозы крови, калия крови, креатинина крови, микроальбуминурии, по данным экспресс-теста. Из функциональных исследований проведены ЭКГ (ЧСС, вольтажные критерии гипертрофии миокарда левого желудочка – ЛЖ), уточное мониторирование АД – СМАД (средние суточные, дневные и ночные цифры АД, индексы нагрузки, суточный индекс, вариабельность АД), ЭхоКГ (размеры камер сердца, гипертрофия миокарда ЛЖ). Проведена объемная сфигмография на аппарате VaSera-1000, Япония, с помощью которой оценивались плече-лодыжечная (L-PWV м/с, R-PWV м/с) и сердечно-плечевая скорость распространения пульсовой волны (B-PWV м/с); скорость пульсовой волны в аорте (PWV м/с); индексы жесткости артерий смешанного типа (CAVI-1) и аорты (CAVI-2). Во время визитов определены также уровень тревоги по шкале Гамильтона (HARS – The Hamilton Anxiety Rating Scale), показатель качества жизни по визуально-аналоговой шкале (ВАШ), оценена приверженность терапии.

Статистическая обработка результатов выполнена с помощью компьютерной статистической программы Statistica 6.0. Для оценки признаков вычислены средние значения, средние квадратические отклонения; для сравнения двух групп по одному признаку, характеризующемуся нормальным распределением, использовали t-критерий Стьюдента. Для сравнения двух групп по признаку, вид распределения которого отличался от нормального, использован критерий Манна–Уитни.
Результаты исследования
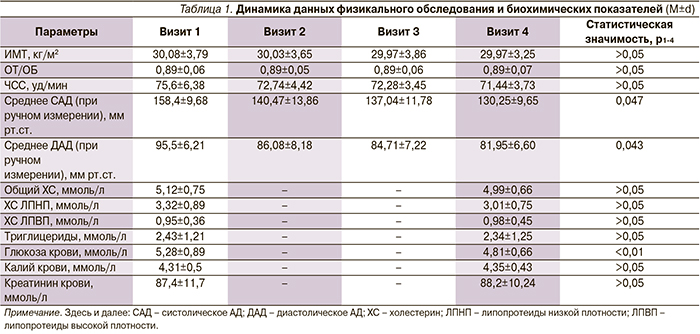
Как видно из табл. 1, значения ИМТ, ОТ/ОБ, ЧСС, показатели липидного обмена, уровни калия и креатинина крови не имели статистически значимой динамики, однако отмечена стойкая тенденция улучшения этих параметров. Динамика показателей АД при ручном измерении, а также уровня глюкозы крови, напротив, была достоверной.
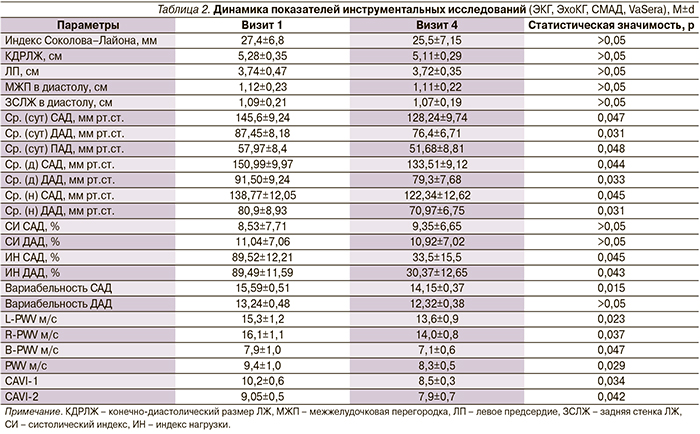
Из табл. 2 видно, что через 3 месяца монотерапии азилсартана медоксомилом изменения показателей ЭКГ и ЭхоКГ не имели статистической значимости, что следует объяснить малым сроком исследования. Достоверной была положительная динамика всех показателей объемной сфигмографии (L-PWV, R-PWV, B-PWV, PWV, CAVI-1, CAVI-2), что говорит о позитивной структурно-функциональной перестройке сосудистой стенки артерий эластического и смешанного типа. Статистически значимой была положительная динамика следующих показателей суточного мониторирования АД: средние суточные, дневные и ночные цифры АД, индексы нагрузки САД и ДАД, вариабельность САД.
В табл. 3 продемонстрирована статистически значимая динамика показателей микроальбуминурии (МАУ), а также уровня тревоги и качества жизни.
За время исследования у 21 (17,5%) пациента наблюдались побочные эффекты, характерные для приема сартанов: повышенная утомляемость, общая слабость. Все явления были кратковременными и не потребовали отмены препарата.
Заключение
По результатам проведенного исследования показано, что азилсартана медоксомил, применяемый в виде монотерапии в течение 3 месяцев в дозах 40 и 80 мг у больных АГ I и II степеней, является эффективным антигипертензивным средством, которое статистически значимо улучшает цифры АД и показатели СМАД. Он достоверно улучшает показатели жесткости артерий эластического и смешанного типа, по данным объемной сфигмографии (VaSera), что способствует уменьшению ригидности сосудистой стенки, предотвращает ремоделирование сосудов и развитие атеросклеротических изменений. Препарат хорошо переносится пациентами. Азилсартана медоксомил является метаболически нейтральным препаратом, при этом в проведенном исследовании было выявлено статистически значимое снижение уровня глюкозы крови. Было показано, что азилсартана медоксомил обладает нефропротективными свойствами, достоверно уменьшая показатели микроальбуминурии. В результате азилсартана медоксомил достоверно улучшает показатели качества жизни пациентов и снижает уровень тревоги по шкале Гамильтона.



