Введение
Исследования распространенности различных категорий нарушений углеводного обмена (НУО) среди населения доказывают, что реальная заболеваемость сахарным диабетом 2 типа (СД2) и предиабетом: нарушенная гликемия натощак (НГН) и нарушенная толерантность к глюкозе (НТГ), как минимум в 2 раза выше зарегистрированной [2]. Следовательно, минимум у половины больных СД2 заболевание не диагностировано и они не получают необходимого лечения, а минимум половина лиц с недиагностированным предиабетом упускают шанс замедлить темпы его конверсии в СД2 или предотвратить его развитие.
Ранняя диагностика любых нарушений углеводного обмена является важнейшей задачей здравоохранения. Лечение СД2, выявленного на ранних стадиях, позволяет не только эффективно достигать целевых значений гликемии, но и предупреждать или замедлять развитие его осложнений. Комплексная терапия предиабета замедляет его конверсию в СД2, а скрининг осложнений на самых ранних стадиях НУО с последующими регулярным мониторингом и своевременным лечением снижает скорость их прогрессирования.
СД2 и предиабет обычно протекают бессимптомно, поэтому для их своевременной диагностики необходим скрининг – определение глюкозы венозной плазмы натощак (ГВПН). Содержание глюкозы именно в венозной плазме наиболее точно отражает истинную гликемию, т.е. максимально соответствующую реальной. При таком исследовании риск искусственного занижения результата вследствие гликолиза форменными элементами крови снижается. По результатам скрининга принимается решение о необходимости дальнейшей диагностики состояния углеводного обмена (ПТТГ с 75 г глюкозы или повторное исследование ГВПН) с целью подтверждения или исключения наличия той или иной категории гипергликемии.
При всей простоте и рутинности исследования состояния углеводного обмена у половины лиц с гипергликемией и переходной гликемией имеющиеся нарушения остаются невыявленными. Одна из причин подобного явления с большой долей вероятности кроется в качестве преаналитической подготовки образца крови, от которого в дальнейшем зависит точность измерения гликемии. Подготовка взятой крови на исследование содержания глюкозы предусматривает использование ингибиторов гликолиза, помещение пробирки с кровью в лед, центрифугирование и отделение плазмы от форменных элементов не позднее 30 минут после забора крови [3]. При задержке проведения анализа уровень глюкозы в крови вследствие непрерывного гликолиза ежечасно снижается, при этом тем быстрее, чем выше исходная гликемия. Так, за 3 часа в образцах цельной венозной крови с исходным уровнем глюкозы более 6,0 ммоль/л уровень глюкозы снизился на 33,6%, а менее 6,0 ммоль/л – на 19,6% [4].
В случае несоблюдения правил преаналитической подготовки образца крови в процессе скрининга у многих обследованных ГВПН оказывается ниже 6,1 ммоль/л, в связи с чем дальнейшая диагностика им не проводится. Таким образом, часть больных, прошедших скрининг, «ускользают» от необходимого обследования.
Другая причина «ускользания» лиц, прошедших скрининг и нуждающихся в обязательной дальнейшей диагностике состояния углеводного обмена, с нашей точки зрения, заключается в следующем. С 2003 г. Американская диабетическая ассоциация, оценив значимую частоту нарушений углеводного обмена среди лиц, у которых ГВПН превышает 5,5 ммоль/л, рекомендует в обязательном порядке проводить ПТТГ с 75 г глюкозы всем, у кого при скрининге ГВПН ≥5,6 ммоль/л [5]. Несмотря на то что критерии Всемирной организации здравоохранения (ВОЗ) остались с 1999 г. неизменными, эксперты Международной федерации диабета (IDF) в 2006 г. рекомендовали в обязательном порядке проводить ПТТГ с 75 г глюкозы всем лицам с метаболическим синдромом (МС), у которых при скрининге уровень ГВПН ≥5,6 ммоль/л [6]. По нашему мнению, этой рекомендации IDF после проведенного скрининга не всегда уделяется должное внимание.
Согласно российским алгоритмам, в настоящее время выделено три группы, в которых проводится скрининг нарушений углеводного обмена: 1) любой взрослый с индексом массы тела >25 кг/м2+один из факторов риска (ФР); 2) любой взрослый с высоким риском при проведении анкетирования (результат опросника FINDRISC ≥12 баллов) и 3) лица >45 лет с нормальной массой тела в отсутствие ФР [7]. На наш взгляд, в выделении критериев отбора пациентов для скрининга во всех трех группах отсутствует внимание на пациентов с МС.
Для уточнения причин, препятствовавших ранней диагностике любых нарушений углеводного обмена, мы провели повторный скрининг НУО с соблюдением всех правил преаналитической подготовки образцов крови у 1136 человек, недавно (менее 6 месяцев) прошедших профилактический медицинский осмотр (ПМО) и считавшихся условно здоровыми [8].
Цель исследования: оптимизировать алгоритм селективного скрининга, диагностики и лечения ранних стадий нарушений углеводного обмена среди лиц с ФР развития СД2 и оценить эффективность медикаментозной коррекции предиабета.
Методы
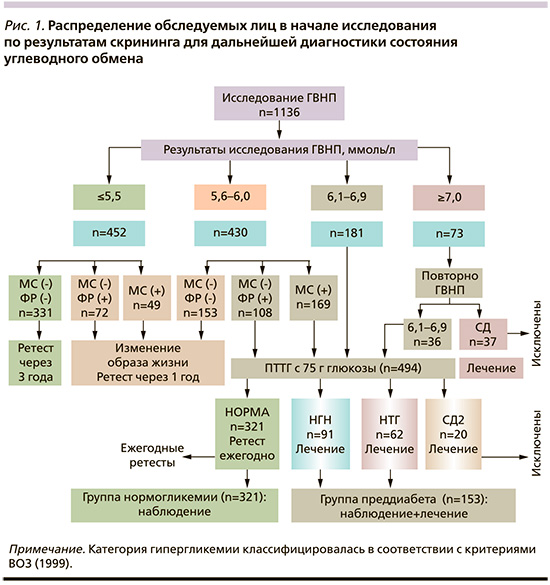
В скрининге приняли участие 1136 человек в возрасте от 22 до 76 лет (267 мужчин и 869 женщин), обратившихся в 2007 г. в поликлиническое отделение ТОГБУЗ «Тамбовская ЦРБ» в рамках программы дополнительной диспансеризации (рис. 1). Все лица, обратившиеся в течение предшествовавших 6 месяцев, прошли ПМО, в т.ч. скрининг на состояние углеводного обмена, и считались условно здоровыми.
Представленное долгосрочное исследование проводилось в два этапа:
1-й этап:
а) сплошной скрининг на наличие НУО среди недавно обследованных условно здоровых лиц, приглашенных на дополнительную диспансеризацию. Диагностика состояния углеводного обмена у всех лиц с уровнем ГВПН≥6,1 ммоль/л и у лиц с ГВПН≥5,6≤6,0 ммоль/л при наличии МС и/или ФР СД2;
б) изменение образа жизни и медикаментозная профилактика СД2 у пациентов с предиабетом (НГН/НТГ). Изучение динамики состояния углеводного обмена и частоты конверсии НГН и НТГ в СД2, нормогликемию в течение 3 лет активного наблюдения, в т.ч. в зависимости от исходной ГВПН (5,6–6,0 или 6,1–6,9 ммоль/л).
2-й этап:
Оценка долгосрочных исходов, а именно: исследование частоты и типа конверсии предиабета в СД2 и нормогликемию через 10 лет после окончания периода активного наблюдения.
Статистическая обработка материалов работы проводилась с использованием пакета программ Statistica ver. 12.5 (TIBCO Software Inc., USA), XLSTAT ver. 2014.5 (Addinsoft Inc., USA). Для проверки выборок на нормальное распределение использовался критерий Колмогорова–Смирнова. Достоверность различий определяли с помощью t-критерия Стьюдента. Результаты признавали значимыми при уровне вероятности p<0,05. При сравнении показателей для двух независимых выборок использованы методы непараметрической статистики, χ2-критерий Пирсона, для зависимых выборок – критерий Мак–Немара, дисперсионный анализ Фридмана, тест Неменьи, Q-критерий Кокрена.
Результаты
В ходе повторного скрининга у 254 (22,4%) из 1136 лиц, считавшихся после прохождения ПМО здоровыми, уровень ГВПН при соблюдении всех правил преаналитической подготовки образца крови сразу оказался ≥6,1 ммоль/л [9]. Согласно рекомендациям ВОЗ [10] и Национальных алгоритмов специализированной медицинской помощи больным СД [11], эти лица нуждались в обязательной диагностике состояния углеводного обмена: при уровне ГВПН≥6,1≤6,9 ммоль/л – в проведении ПТТГ, а ≥7,0 ммоль/л – в повторном исследовании ГВПН. Соблюдение правил преаналитической подготовки образцов крови сразу позволило выявить СД2 у 37 (14,5%) из 254 обследованных, считавшихся здоровыми (рис. 1).
Необходимо отметить, что по результатам скрининга группа лиц с ГВПН≥5,6≤6,0 ммоль/л оказалась весьма многочисленной: 430 (37,9%) из 1136, в связи с чем была подвергнута тщательному изучению. Так, у 169 (39,3%) из 430 лиц с ГВПН ≥5,6≤6,0 ммоль/л имел место МС, и необходимость дальнейшей диагностики состояния углеводного обмена мы считали обязательной. У 153 (35,6%) из 430 лиц с ГВПН≥5,6≤6,0 ммоль/л мы не выявили ни МС, ни даже ФР СД. Всем им был рекомендован ретест ГВПН через год. У остальных 108 (25,1%) из 430 обследуемых этой группы данных за МС не было. Однако у них имели место один или более из значимых ФР развития СД2, в связи с чем мы приняли решение уточнить состояние углеводного обмена проведением ПТТГ с 75 г глюкозы. В связи с этим общее число лиц, нуждавшихся в обязательной диагностике состояния углеводного обмена, возросло до 531 (46,7%) из 1136. После диагностических мероприятий у 39,5% подтверждены различные нарушения углеводного обмена: у 10,7% – СД2, у 28,8% – предиабет (рис. 2).
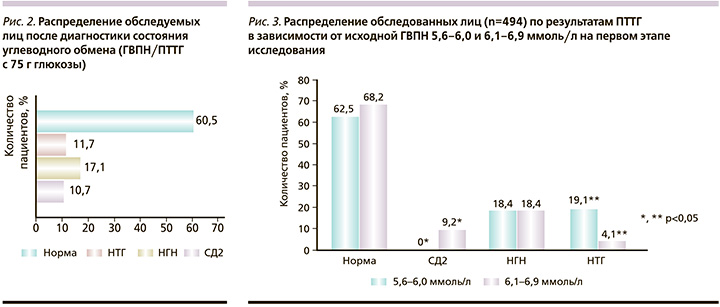
Таким образом, второй важной причиной «ускользания» лиц, нуждавшихся в дальнейшей диагностике состояния углеводного обмена, как мы и предполагали, является несоблюдение рекомендаций IDF 2006 г. по обязательному проведению ПТТГ всем лицам с МС и уровнем ГВПН≥5,6 ммоль/л. Подтверждением важности соблюдения указанной рекомендации стал результат сравнения частоты обнаружения нарушений углеводного обмена после проведения ПТТГ в зависимости от исходного уровня ГВПН (5,6–6,0 или 6,1–6,9 ммоль/л). Статистических различий по частоте выявления различных категорий гипергликемии между сравниваемыми группами не было (37,5 против 31,8% соответственно). Однако при исходно более высоком уровне ГВПН 6,1–6,9 ммоль/л в 9,2% случаев выявлен СД2, тогда как при ГВПН 5,6–6,0 ммоль/л – ни в одном (рис. 3).
Всем пациентам с СД2 была назначена сахароснижающая терапия. Далее они были направлены к эндокринологу по месту жительства для лечения выявленных осложнений.
Основную группу наблюдения составили пациенты с предиабетом. С целью предупреждения конверсии начальных нарушений углеводного обмена в СД2 рекомендованы изменение образа жизни и прием метформина перед сном в дозе, обеспечивающей достижение целевой гликемии натощак ≤5,5 ммоль/л – 250–1000 мг.
В течение 3 лет пациентов с предиабетом активно наблюдали и ежегодно обследовали на предмет реклассификации состояния углеводного обмена.
За 3 года изменения образа жизни и приема метформина у 60,0% пациентов с НГН достигнута нормогликемия. Однако, несмотря на проведенное лечение, частота конверсии НГН в СД2 среди них составила 3,3% (рис. 4).
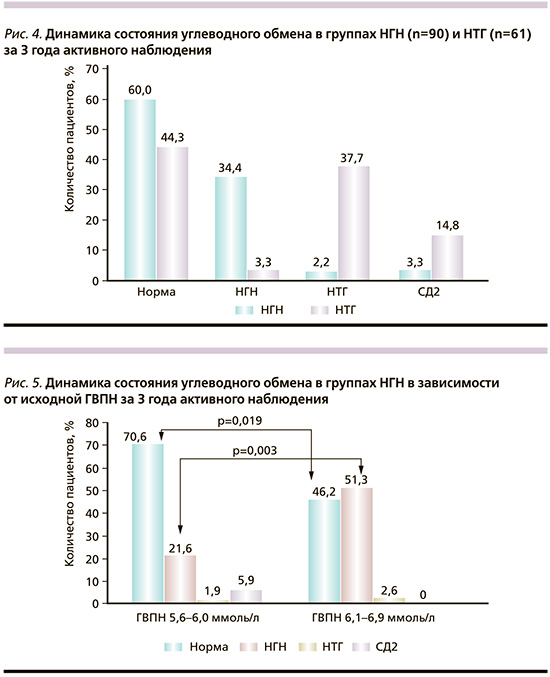
Важной задачей нашего исследования стала оценка особенностей конверсии нарушений углеводного обмена внутри этой группы НГН в зависимости от исходной ГВПН: 5,6–6,0 или 6,1–6,9 ммоль/л. Так, в группе НГН с исходным значением ГВПН≥5,6≤6,0 ммоль/л число достигших нормогликемии за 3 года наблюдения составило 70,6%, тогда как в группе с исходным значением ГВПН≥6,1≤6,9 ммоль/л – всего лишь 46,2% (рис. 5). Полученные результаты свидетельствуют о более высокой эффективности медикаментозной терапии на самых ранних стадиях нарушений углеводного обмена при исходном уровне ГВПН≥5,6≤ 6,0 ммоль/л и как следствие – о необходимости их своевременного выявления.
В группе НТГ за 3 года наблюдения и лечения также отмечалась отчетливая положительная динамика в отношении достижения нормогликемии. Так, к концу 3-го года число лиц с нормогликемией достигло 44,3% (рис. 4). Однако в группе НТГ по сравнению с группой НГН зарегистрирован значимый прирост случаев конверсии НТГ в СД2 – 14,8 против 3,3% (р<0,012), что подтверждает факт более глубоких нарушений функции β-клеток при НТГ и, соответственно, целесообразность выявления таких нарушений как можно раньше.
Лица, у которых по результатам ПТТГ нарушения углеводного обмена не были выявлены, также находились под нашим наблюдением в течение 3 лет. Как и ожидалось, в группе с нормогликемией отмечалась обратная тенденция – ежегодный прирост числа случаев нарушений углеводного обмена. Так, через 3 года популяция с нормогликемией сократилась на 21,2%. У 8,7% была диагностирована НГН, у 9,7% – НТГ, у 1,3% – СД2. Отрицательную динамику удалось выявить исключительно благодаря активному наблюдению за ними.
Полученные результаты убедительно доказывают важность обязательного соблюдения рекомендаций по диагностике СД2, а именно: ежегодного ретеста ГВПН и оценки нарушений углеводного обмена с помощью ПТТГ всем, у кого в анамнезе зарегистрирован уровень ГВПН 5,6–6,9 ммоль/л.
По окончании 3-летнего периода активного наблюдения всем лицам, участвовавшим в исследовании, рекомендовано продолжать и совершенствовать изменение образа жизни (правильно питание, физическая активность), принимать метформин и наблюдаться у терапевта по месту жительства с ежегодным контролем показателей ГВПН.
Через 10 лет по окончании периода активного наблюдения, т.е. через 13 лет от начала исследования, мы обследовали ранее наблюдаемых лиц. Большинство (73,9%) практически сразу самостоятельно прекратили назначенную терапию и более не обследовались. Лишь 26,1% пациентов в течение 10 лет продолжали прием метформина в дозе 500 мг/сут. Среди таковых нормогликемии достигли 83,3%. Кроме того, у получавших метформин случаи развития СД2 отсутствовали. Среди самостоятельно прекративших лечение нормальная толерантность к глюкозе отмечена лишь в 25,9%, конверсия в СД2 – в 38,8% (рис. 6).
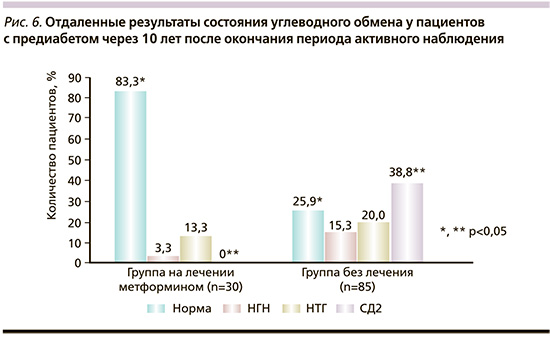
Необходимо также отметить, что в группе лиц, продолжавших лечение метформином, не было зарегистрировано ни одного случая развития острого инфаркта миокарда или нарушения мозгового кровообращения, тогда как среди прекративших лечение таких случаев было 2,3 и 5,8% соответственно.
Обсуждение
При проведении дополнительной диспансеризации реализован сплошной скрининг нарушений углеводного обмена с соблюдением всех правил преаналитической подготовки образцов крови среди 1136 человек, недавно прошедших ПМО (в т.ч. исследование ГВПН) и считавшихся условно здоровыми. Включение всех пациентов, имеющих ГВПН ≥5,6 ммоль/ в сочетании с метаболическим синдромом, и/или значимыми факторами риска СД2, в группу для проведения ПТТГ вместе с пациентами с ГВПН 6,1–6,9 ммоль/л позволило выявить у 39,5% (210 из 531) условно здоровых лиц различные нарушения углеводного обмена, включая СД2.
Раннее назначение метформина (500 мг перед сном) с целью медикаментозной терапии предиабета в сочетании с изменением образа жизни в течение длительного времени (13 лет) продемонстрировало его безопасность и эффективность в нормализации углеводного обмена.
Согласно современным рекомендациям, метформин является препаратом первой линии терапии СД2 [7] и единственным сахароснижающим средством с зарегистрированным показанием к применению при предиабете. Известно достаточное количество исследований, посвященных изучению профилактической роли метформина в развитии СД2 [12, 13]. Механизм действия метформина связан прежде всего с ингибированием ферментов печеночного глюконеогенеза, что снижает продукцию глюкозы печенью и, следовательно, базальную гликемию (натощак и между приемами пищи).
Заключение
Проводить скрининг нарушений углеводного обмена необходимо с использованием определения уровня ГВПН при тщательном соблюдении правил преаналитической подготовки образца крови, о которых должны быть информированы все медицинские работники, участвовавшие в данном исследовании.
В клинической практике при проведении селективного скрининга следует учитывать наличие МС и/или значимых ФР СД2. Всем лицам с выявленной при скрининге ГВПН≥5,6≤6,0 ммоль/л при наличии у них МС и/или ФР СД2 требуется обязательное проведение диагностического ПТТГ с 75 г глюкозы (венозная плазма) с целью ранней диагностики нарушений углеводного обмена. Лицам, у которых после ПТТГ была выявлена нормогликемия, следует ежегодно проходить ретест ГВПН, а при повторном выявлении у них ГВПН≥5,6<7,0 ммоль/л требуется проведение ПТТГ.
С целью ранней профилактики развития СД2 всем лицам с начальными нарушениями углеводного обмена в дополнение к изменению образа жизни необходимо рекомендовать метформин в стартовой дозе 500 мг перед сном с последующим титрованием дозы до достижения гликемии натощак ≤5,5 ммоль/л на неопределенно длительный срок в отсутствие к нему противопоказаний.
Всем лицам с начальными нарушениями углеводного обмена при отсутствие конверсии в СД2 необходимо ежегодное проведение ПТТГ с 75 г глюкозы для реклассификации категории гипергликемии при необходимости.
Вклад авторов. И.Ю. Демидова, В.В. Боева – концепция и дизайн исследования, написание текста. В.В. Боева – сбор и обработка материала, статистическая обработка данных. Все авторы внесли значимый вклад в проведение исследования и подготовку статьи, прочли и одобрили финальную версию статьи перед публикацией.
Дополнительная информация
Публикация статьи осуществляется в рамках диссертационной работы: «Скрининг, диагностика и лечение ранних нарушений углеводного обмена».



