Актуальность проблемы
По данным медицинской статистики, в Российской Федерации отмечается устойчивый рост заболеваемости злокачественными новообразованиями. Так, в 2009 г. она составила 1896,3 на 100 тыс. населения, что выше уровня 1999 г. (1397,6) на 35,7 %. При этом в структуре заболеваемости на первое место вышли опухоли репродуктивной системы [9]. Наибольший удельный вес составляют рак молочной железы – 18,0 %, эндометрия – 7,0 % и шейки матки – 5,9 % случаев.
Важным представляется и тот факт, что за последние 10 лет в РФ наряду с увеличением числа заболевших злокачественным опухолями возросла летальность при гинекологическом раке в течение первого года жизни после постановки диагноза: при раке молочной железы – на 12,8 %, при раке эндометрия – на 16,5 %, при раке яичников – на 36,8 %, при раке шейки матки – на 20,9 % [1]. Очевидно, что одной из главных причин высокой смертности при онкопатологии являются несвоевременная диагностика из-за недостаточной распространенности в нашей стране скрининговых программ по раннему выявлению рака репродуктивных органов, при том что для основных его видов к настоящему моменту разработаны и апробированы на практике эффективные методы доклинической диагностики [9, 8]. Кроме того, возможным объяснением подобной ситуации являются более агрессивный патоморфоз клинической картины заболеваний, в т. ч. вследствие полипрагмазии, существенное увеличение кумулятивного риска летальных исходов самих заболеваний и их осложнений. Значение также имеют социокультурный статус пациента, определяющий раннюю диагностику болезни, комплаентность и образ жизни пациента [7].
Особое место в этом плане занимает недостаточное внимание врачей общей практики к ряду клинических симптомов злокачественных новообразований в связи с наличием у женщин ряда соматических заболеваний, являющихся более частыми причинами смерти [6]. В результате терапевты, кардиологи, неврологи, к которым обращаются женщины, как правило, считают имеющиеся у больных симптомы проявлением соматического заболевания или возрастной инволюции и не испытывают при этом должной онкологической настороженности.
Таким образом, масштаб и характер проблем, связанных с онкологическими заболеваниями органов репродуктивной системы женщин, диктуют необходимость более пристального внимания к организационно-методологическим аспектам оказания лечебной помощи пациенткам с предшествующей и сопутствующей соматической патологией.
Материал и методы
Нами были обобщены данные ретроспективного анализа результатов патологоанатомических вскрытий, проведенных с 2006 по 2009 г. в двух прозектурах многопрофильных стационаров Москвы.
Клинико-морфологическая часть исследования включала анализ историй болезни больных гинекологической патологией, включая пациенток с доброкачественными и злокачественными новообразованиями яичников, шейки и тела матки, а также наличием коморбидности.
Вторая часть состояла из анкетирования двух подгрупп женщин (пациенток без медицинского образования и женщин-врачей) с целью выяснения их осведомленности в отношении методов диагностики и профилактики злокачественных новообразований органов женской репродуктивной системы. Анкетированию были подвергнуты 350 женщин без медицинского образования и 162 – женщин-врачей общей практики. Всем респонденткам предлагалось ответить на 30 вопросов специально разработанной анкеты.
Общие вопросы предназначались для оценки регулярности, кратности и целей посещений гинеколога, а также выявления у включенных в исследование женщин наиболее часто встречающихся гинекологических заболеваний (воспалительные заболевания органов малого таза, миома матки, эндометриоз, опухоли яичника и др.). Кроме того, данный опросник способствовал выявлению у респонденток сопутствующих заболеваний и уточнению особенностей их фармакотерапии, а также наличия предшествующего стационарного лечения в связи с данной соматической патологией.
Специализированные гинекологические вопросы предназначались для выявления истинной частоты проведения в прошлом методик, эффективных в отношении ранней диагностики и своевременной профилактики злокачественных новообразований женских репродуктивных органов (кольпоскопия, мазки на онкоцитологию, анализ на вирус папилломы человека, анализ на онкомаркеры, ультразвуковое исследование органов малого таза).
Результаты и обсуждение
За анализируемый период число умерших в отделениях терапевтического профиля (общетерапевтических, кардиологических, неврологических, гастроэнтерологических), а также в отделениях интенсивной терапии от различных заболеваний внутренних органов составило 5107 (4,5 % от всех поступивших за тот период). В 4546 (89 %) случаях летальных исходов были выполнены аутопсии. Среди всех аутопсий было 2472 протокола и историй болезни женщин, которые и были проанализированы. Дизайн исследования представлен на рисунке.
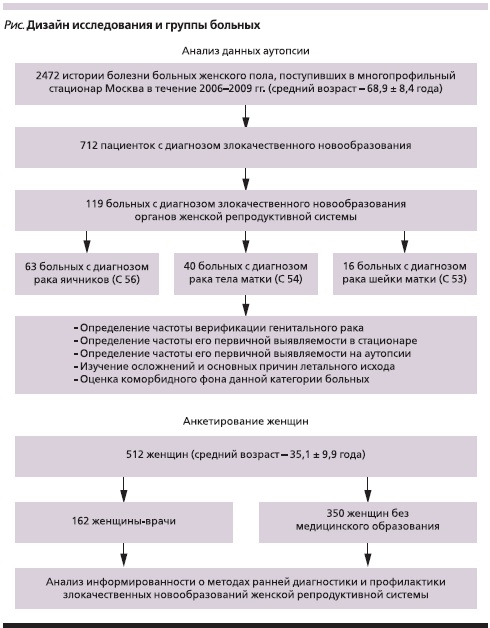
Ретроспективная часть
Средний возраст больных, включенных в исследование, на момент смерти составил 68,9 ± 8,4 года.
Согласно результатам аутопсий, основной причиной смерти были в 712 (28,8 %) случаях злокачественные новообразования, в 586 (23,7 %) – острая цереброваскулярная патология (ишемический и геморрагический инсульт, декомпенсация сосудистой энцефалопатии), в 511 (20,7 %) – кардиоваскулярные заболевания, в 304 (12,3 %) – хроническая обструктивная болезнь легких, в 240 (9,7 %) – декомпенсация алкогольной поливисцеропатии, в 119 (4,8 %) случаях – другие причины.
При этом у 1829 (74 %) умерших женщин при жизни была диагностирована артериальная гипертензия различных степеней и тяжести, у 1187 (48 %) – различные формы ишемической болезни сердца, у 569 (23 %) – сахарный диабет 2 типа, у 964 (39 %) – хроническая почечная недостаточность. Кроме того, 1334 (54 %) женщин имели группу инвалидности по основному заболеванию.
Полученные нами данные о коморбидности при генитальном раке в целом соответствуют литературным источникам. В то же время отдельные работы в этом направлении свидетельствуют о широкой распространенности сопутствующей и предшествующей онкопроцессу патологии у данного контингента больных. Так, по данным некоторых авторов, сопутствующая сосудистая патология имеет место у 64,8 % больных, сахарный диабет 2 типа – у 17,7 %, ожирение – у 66,3 % пациенток с генитальным раком [2–4]. По данным Я.В. Бохмана [5], среди больных раком матки ожирение встречалось в 82 % случаев, сахарный диабет – в 53 % (13 % – клинический, 40 % – субклинический), гиперлипидемия – в 60 %, артериальная гипертензия – в 50 %.
В группе больных, основными причинами смерти которых по результатам аутопсии была различная соматическая патология, нами проанализирована частота встречаемости доброкачественной гинекологической патологии (502 наблюдения) как установленной прижизненно, так и ставшей находкой при проведении аутопсии.
Установлено, что с наибольшей частотой – в 302 (60,15 %) наблюдениях – была выявлена лейомиома матки с различной локализацией миоматозных узлов. Аденомиоз был диагностирован при проведении аутопсий у 248 (49,4 %) пациенток. Из их числа у 122 (24,3 %) женщин одновременно обнаружена миома матки.
Фоновые и предраковые заболевания слизистой оболочки тела матки являются весьма распространенной патологией женской репродуктивной системы, особенно в периодах преи постменопаузы.
Как нам удалось установить, гиперпластические процессы в эндометрии были диагностированы в 125 (24,9 %) наблюдениях. В т. ч. выявлено 115 случаев, ассоциированнных с миомой матки. При анализе структуры морфологических изменений слизистой оболочки тела матки с наибольшей частотой выявлены полипы эндометрия – в 76 случаях, простая гиперплазия без атипии – в 37 и сложная гиперплазия без атипии – в 8 наблюдениях. Атипическая гиперплазия эндометрия была диагностирована у 4 больных.
Проведенные исследования позволили установить относительно невысокую частоту встречаемости доброкачественных опухолей и опухолевидных образований яичников, диагностированных нами лишь среди 121 (24,1 %) пациентки. По данным анализа нозологических форм, наиболее часто встречались серозные цистаденомы (в 91) и муцинозные цистаденомы (в 20 случаях). Папиллярные цистаденомы и фибромы яичников были нами выявлены в четырех случаях каждая, текомы яичников – в двух наблюдениях.
В целом представленные нами ретроспективные материалы о частоте встречаемости гинекологической патологии у пациенток терапевтического стационара дают основание полагать, что в структуре доброкачественной патологии органов женской репродуктивной системы, как правило, определяется ассоциация различных локализаций пролиферативных процессов, что обусловлено общностью этиопатогенетических аспектов этих заболеваний.
Данные, характеризующие частоту диагностики доброкачественных гинекологических заболеваний при жизни и по данным аутопсии, убедительно свидетельствуют, что если частота прижизненной диагностики миомы матки довольно высока, то пропуск патологии яичников зарегистрирован в 25 % случаев, что свидетельствует о явно недостаточной онкологической настороженности врачей-гинекологов женских консультаций, игнорировании ими алгоритма диагностики заболеваний женской половой сферы.
Из 125 больных с гиперпластическими процессами эндометрия прижизненная диагностика проведена в 34 % наблюдений, в то время как аутопсия позволила установить диагноз в 66 % случаев.
Анализ частоты встречаемости коморбидной патологии у пациенток с доброкачественными пролиферативными гинекологическими заболеваниями свидетельствует о высокой частоте эндокринопатий (см. таблицу).
Таблица.Сопутствующие экстрагенитальные заболевания у пациенток с доброкачественной гинекологической патологией.
Весьма часто у пациенток с коморбидной патологией имеются признаки гиперэстрогении, клинически проявляющейся гиперпластическими процессами в эндометрии, миомой матки и аденомиозом. Это свидетельствует о высокой частоте метаболических нарушений, играющих роль гормонально-метаболических кофакторов не только в патогенезе фоновых и предраковых заболеваний тела матки и опухолей яичников, но и в развитии соматических заболеваний, зачастую протекающих на фоне значительного превышения массы тела и сахарного диабета.
При анализе причин госпитальной летальности женщин от злокачественных новообразований диагностировано 712 (28,8 %) случаев смерти, причем у 119 (4,8 %) пациенток диагностирован рак гениталий.
Из 119 случаев злокачественных новообразований органов женской репродуктивной системы первое место занимает рак яичников (63 женщины, 52,8 %), у 40 женщин выявлен рак тела матки (35,9 %) и у 16 – рак шейки матки (11,3 %).
Для 97 (81,5 %) женщин диагноз генитального рака установлен по данным анамнеза, результатам влагалищного исследования, исследования при помощи зеркал, кольпоскопии, цитологии мазков с поверхности шейки матки и из цервикального канала, гистологического исследования соскобов эндометрия и эндоцервикса, ультразвукового исследования органов малого таза.
Таким образом, прижизненная диагностика злокачественных новообразований органов женской репродуктивной системы у больных, находившихся в отделениях терапевтического профиля стационара, была осуществлена в 81,5 % случаев, в т. ч. впервые в жизни в 32,8 % наблюдений. У 22 (18,5 %) пациенток рак гениталий впервые диагностирован посмертно на секции.
Очевидно, что всем поступающим в неспециализированный стационар по экстренным показаниям женщинам должно проводиться ультразвуковое исследование органов малого таза и брюшной полости с последующей консультацией гинеколога.
Чаще всего (в 80,6 % случаев) летальный исход при злокачественных новообразованиях органов женской репродуктивной системы наступал на фоне выраженной опухолевой интоксикации. И только в 19,4 % наблюдений причиной смерти стали конкурирующие заболевания в сочетании с раком гениталий; наиболее значимыми из них были инфаркт миокарда, тромбоэмболия легочной артерии и ее ветвей, дыхательная недостаточность, перитонит.
Анкетирование
Исходя их анализа анкет информированности женщин, можно утверждать, что все они независимо от профессиональной принадлежности редко посещают гинеколога. Установлено, что только 169 (33,1 %) респонденток, в т. ч. 54 (33,3 %) женщин-врачей и 115 (32,9 %) женщин без медицинского образования, посещают гинеколога не реже 2 раз в год. Вызывает крайнее удивление и тот факт, что женщины без медицинского образования посещают гинеколога чаще, чем респонденты-медики женского пола.
Целью регулярного посещения гинеколога женщины считают профилактику (73,2 %; р = 0,045). Однако и у них частота ежегодной кольпоскопии и цитологического исследования мазков составляет 37,9 и 35,2 % соответственно, хотя по действующему приказу Минздрава № 50 от 10.02.2003 при всех гинекологических заболеваниях в стандарты обследования должны входить исследования при помощи зеркал, кольпоскопия, влагалищное исследование и цитология мазков (PAP-тест).
Полученные результаты свидетельствуют о существенном разрыве между принципами научно обоснованной доказательной медицины и реалиями практического здравоохранения.
Выводы
- Среди женщин, поступивших в экстренном порядке в соматический стационар, сочетанная патология гениталий при жизни диагностирована только в трети случаев, хотя эти заболевания протекают на фоне выраженных гормонально-метаболических процессов, усугубляющих течение соматических заболеваний.
- При экстренной госпитализации в соматический стационар опухолевые поражения женских гениталий часто маскируются более выраженной в тот момент симптоматикой терапевтического плана. Так, у больных раком яичников, раком тела и шейки матки в первую очередь в 58,7 % случаев диагностируются артериальная гипертензия, в 56,3 % – ишемическая болезнь сердца, в 21 % – сахарный диабет 2 типа, а в 15 % – ожирение различной степени тяжести. Это говорит о необходимости более тщательного изучения анамнеза и обязательного осмотра гинеколога во избежание пропуска онкопатологии у данного тяжелого контингента больных.
- Прижизненная диагностика злокачественных новообразований женской репродуктивной системы у больных, находившихся в терапевтических и реанимационных отделениях стационара по поводу декомпенсации основной соматической патологии, составляет 81,5 %. Однако у 18,5 % больных рак гениталий, относящихся к опухолям видимых локализаций, обнаруживается только в ходе проведения аутопсии.
- Среди женщин, поступивших в многопрофильный стационар для оказания экстренной специализированной помощи по поводу соматических заболеваний, к летальному исходу в 28,8 % случаев приводят различные злокачественные новообразования, в т. ч. в 4,8 % наблюдений непосредственной причиной смерти является гинекологический рак.
- Лишь 33,1 % опрошенных женщин посещают гинеколога дважды в год, из них с профилактической целью обращаются 73,2 % респонденток.
- Частота регулярного проведения кольпоскопии и цитологического исследования мазков с поверхности шейки матки и цервикального канала составляет лишь 37,9 и 35,2 % соответственно, что не может не сказаться на частоте выявления злокачественных новообразований женских половых органов на ранних стадиях.
Информация об авторах:
Верткин Аркадий Львович – доктор медицинских наук, профессор, заведующий кафедрой клинической фармакологии,
фармакотерапии и скорой медицинской помощи ГОУ ВПО МГМСУ;
Козлова Ольга Викторовна – врач-гинеколог медицинского центра “Андреевские больницы – Неболит”. E-mail: kudolga@mail.ru;
Хашукоева Асият Зульчифовна – доктор медицинских наук, профессор кафедры акушерства и гинекологии лечебного факультета ГОУ ВПО РГМУ



