Обоснование
Акне является самым распространенным хроническим заболеванием кожи, которым страдают около 80–90% населения второго и третьего десятилетий жизни с пиком заболеваемости в пубертатном возрасте. На долю тяжелых форм приходится до 5–14% случаев в общей заболеваемости акне [1, 2].
Варианты тяжелого течения данного заболевания очень часто сопровождаются возникновением рубцовых кожных изменений. Это служит причиной возникновения психоэмоциональных нарушений и обусловливает снижение качества жизни даже в случае наличия легкой и средней степеней тяжести заболевания [2–4].
Пик заболеваемости акне, как правило, приходится на возраст 15–16 лет. Наиболее часто акне появляется в возрасте от 12 до 24 лет, после 25 лет с этой проблемой могут столкнуться 8–10% людей, со снижением числа случаев после 35 лет до 3%. У лиц мужского пола болезнь носит более тяжелый и распространенный характер, что обусловлено анатомо-физиологическими особенностями [5]. Также на развитие и течение дерматоза сильно влияют генетическая предрасположенность, тип и цвет кожи, нацио-нальные особенности. Отмечено, что клинически выраженными угрями страдают 35% подростков старшего возраста мужского пола и 23% женского пола [6].
В развитии акне большое значение имеют не только такие факторы риска, как андрогенная стимуляция, фолликулярный гиперкератоз, воспаление и активизация С. acnes, но и активация врожденного и адаптивного иммунитета [7]. Важная роль иммуногенеза акне принадлежит интерлейкину-1 (ИЛ-1) и ряду других цитокинов, однако в источниках указывается ряд противоречивых данных об особенностях иммунной системы в процессе развития различных клинических форм акне [3].
Цель исследования: изучить экспрессию генов HBD-2 и ТLR2 в коже пациентов с акне до лечения и оценить влияние комбинированного применения низких доз изотретиноина и фототерапии широкополосным светом с длиной волны 440–950 нм по сравнению с терапией стандартными дозами изотретиноина на экспрессию данных генов.
Методы
Под наблюдением в амбулаторных условиях находились 78 пациентов с диагнозом «акне папуло-пустулезной формы средней степени тяжести». Методом простой рандомизации 78 пациентов были распределены в 2 группы в зависимости от метода терапии. Эти 2 группы были разделены на 2 возрастные подгруппы: 12–24 (подгруппы А1 и А2) и 25–45 лет (В1 и В2). Во всех возрастных подгруппах преобладали пациенты женского пола – А1 – 13 (65%), А2 – 12 (57%), В1 – 13 (72%), В2 – 13 (68%). Мужская популяция была представлена в подгруппе А1 – 9 (45%) пациентов, А2 – 12 (43%), В1 – 5 (28%), В2 – 6 (32%). Средняя длительность заболевания составила 3,1 и 3,2 года в подгруппах А1 и А2 и 5,8 и 5,7 года в подгруппах В1 и В2 соответственно.
В исследовании изучали уровни экспрессии генов TLR2 и HBD-2 в коже больных акне до и после лечения, анализировали полученные результаты.
Критерии включения в исследование: возраст старше 12 лет, фототип кожи I–III по классификации Фитцпатрика, пациенты с диагнозом «акне, папуло-пустулезная форма средней степени тяжести» (до 10 воспалительных элемен-тов на одной зоне лица), длительность заболевания более года, высокая готовность следовать предписаниям врача.
Критерии невключения в исследование: по каким-то причинам невозможность или отсутствие добровольного согласия пациента подписать информированное согласие, необходимое для участия в исследовании, невозможность выполнения требований исследования, участие пациента в других исследованиях, пациенты с сопутствующими декомпенсированными заболеваниями, которые могут влиять на течение акне и препятствовать проведению исследования: органические патологии центральной нервной системы (инсульт), хроническая сердечная недостаточность, гинекологические заболевания (СПКЯ), заболевания свертываемости крови, пациенты с острой хронической почечной или печеночной недостаточностью, тиреотоксикоз, сахарный диабет в стадии декомпенсации, заболевания органов дыхания, сопровождающиеся выраженной гипоксией; злокачественные новообразования, психические расстройства и диагностированные заболевания, хронические заболевания в стадии обострения, острые воспалительные заболевания, любое предыдущее лечение лазерными или световыми устройствами, диагностированные фотодерматозы или светочувствительность, прием фотосенсибилизирующих лекарств, весенне-летний период, склонность к пигментации у пациента, беременность и период лактации, женщины репродуктивного возраста, планирующие беременность, пациенты, применявшие любую наружную противовоспалительную терапию в течение 4 недель до даты включения в исследование, пациенты, применявшие любую системную противовоспалительную, антибиотикотерапию, изотретиноин в течение предшествовавших 3 месяцев до даты включения в исследование.
Критерии преждевременного завершения исследования: выявление в процессе исследования патологий, побочных эффектов, которые могут влиять на результаты исследования или требуют прерывания курса терапии, несоблюдение режима приема препаратов, кратности процедур, нарушение режима контрацепции для женщин репродуктивного возраста или наступление беременности.
Набор пациентов для исследования выполнялся на базе Клиники «Чайка», Москва, в дерматовенерологическом отделении в процессе амбулаторного приема в течение 2018–2020 гг.
Первая группа состояла из 38 пациентов с диагнозом «акне средней степени тяжести». Данная группа подразделялась на 2 возрастных подгруппы: А – 12–24 года (n=20), В – 25–45 лет (n=20). В обеих возрастных подгруппах прео-бладали пациенты женского пола: А – 13 (65%), В – 13 (72%). Мужская популяция была представлена в подгруппе А 9 (45%) пациентами, в подгруппе В – 5 (28%). Все пациенты 1-й группы получали монотерапию в виде ежедневного системного приема изотретиноина в дозе 0,5–0,7 мг на кг массы тела в течение шести месяцев.
Вторая группа состояла из 40 пациентов, также разделенных на 2 возрастные подгруппы: А – 12–24 года (n=21), В – 25–45 лет (n=19). Во всех возрастных подгруппах преобладали пациенты женского пола: А – 12 (57%), В – 13 (68%). Мужская популяция представлена в подгруппе А – 12 (43%), В – 6 (32%). Данная группа получала комбинированную терапию изотретиноином в дозе 0,1–0,3 мг/кг массы тела в сутки в течение 6 месяцев в сочетании с фотолечением широкополосным некогерентным светом (длина волны – 440–950 нм) 1 раз в 2 недели курсом 4–6 процедур.
Пациенты всех групп использовали солнцезащитные средства с SPF-50, специализированную дерматологическую косметику на протяжении всего периода исследования.
При первичном осмотре у пациентов клинически выявлялась эритема розового цвета разной степени выраженности, на фоне которой наблюдались открытые и закрытые комедоны преимущественно в Т-зоне лица, а также папуло-пустулезные высыпания в области лба, щек, подбородка. Кроме данных основных жалоб пациенты также отмечали повышенную жирность кожи, расширенные поры.
В исследовании изучали уровни эксп-рессии генов TLR2 и HBD-2 в коже больных акне до лечения и после. Выделение РНК из клинического материала проводили при помощи комплекта реагентов «РИБО-Сорб». Последовательность праймеров TLR подбирали с помощью программы VECTOR NTI 8.0, анализируя последовательность интересующих генов, полученную из электронной базы данных GENBANK. Реакцию полимеразной цепной реакции в реальном времени проводили в приборе АНК-32 (Институт аналитического приборостроения РАН, Россия). Уровень экспрессии исследуемого гена проводился относительно экспрессии гена β-актина, для чего использовали Набор реактивов для обнаружения и определения КДНК β-актина человека (Синтол, Россия). Все действия по постановке реакции проводились согласно рекомендациям фирмы-производителя.
Для анализа и оформления статистических данных полученного материала использовался персональный компьютер c применением программы Statistica 6.0. В результате проведенных исследований получены различные показатели, определившие случайные явления рассмотренных аспектов изучаемых вопросов. Однако выявлено, что независимые явления могут иметь повторения в массе, что определяет неслучайную закономерность. При этом нивелируются единичные отклонения и становится закономерным средний результат при многократном повторении массовых случайностей, что лежит в основе применения статистики. Среднее арифметическое значение совокупности параметров для отдельного признака в выборке вычислялось по формуле m=(х1+х2+х3...+хn)/n, где: x – значение параметра; n – число наблюдений в выборке. Вычислялась среднеквадратическая ошибка S и доверительный интервал L среднего арифметического значения параметра по формулам: S=I(n)xa; L=R(n, p)xa, где a – (x1-x2) – амплитуда разброса всей выборки по наблюдаемым значенииям параметра; x1, x2 – максимальное и минимальное значения параметра в выборке соответственно; I(n) и R(n, p) – коэффициенты, определяющие среднеквадратичные ошибки и доверительный интервал согласно числу наблюдений «n» и уровню достоверности «p». В данной работе основные вычисления проводились при p, равной 0,05. Для рассчитанного доверительного интервала высчитывались границы минимальных и максимальных значений среднеарифметического показателя по формуле: m=m-L; M=M+L, где «m» – минимальное значение, «M» – максимальное значение. Использовался критерий Манна–Уитни и критерий Вилкоксона.
Результаты
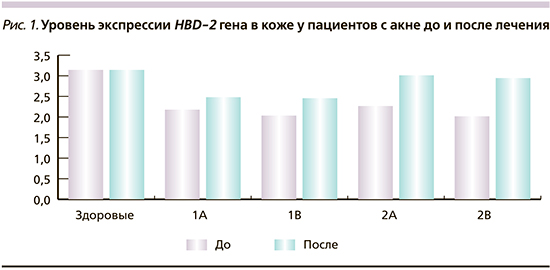
При изучении уровня экспрессии гена β-дефенсина (HBD-2) в коже с акне до лечения у пациентов подгрупп 1А и 1В отмечалось достоверно значимое снижение его до 2,178 и 2,036 (р<0,05) по сравнению с показателями здоровых людей (3,146). Единицы измерений при определении уровней экспрессии гена выражены в логарифме отношения числа копий к 1 млн копий гена актина. У пациентов подгрупп 2А и 2В уровень экспрессии гена HBD-2 в коже составил 2,267 и 2,018 и также достоверно отличался от значений, полученных в группе здоровых лиц (3,146). У больных подгрупп 1А и 1В после лечения, включившего стандартные дозы изотретиноина (0,5–0,7 мг на кг массы/сут.)+базисная терапия, увеличение уровня экспрессии гена β-дефенсинов HBD-2 в коже по сравнению с результатами до лечения было недостоверным (2,483 и 2,456, соответственно; р<0,05). После лечения, включившего низкие дозы изотретиноина (0,1–0,3 мг на кг массы/сут.)+некогерентный свет (длина волны 440–950 нм)+базисная терапия, у пациентов подгрупп 2А и 2В выявляли достоверно значимое увеличение экспрессии гена HBD-2: до 3,014 у пациентов из группы 2А и 2,948 – у пациентов группы 2В по сравнению с результатами до лечения (р<0,05) (табл. 1, рис. 1).
При определении уровня экспрессии гена толл-подобного рецептора второго типа (TLR2) в очагах при акне до лечения достоверно значимые различия были отмечены у пациентов подгрупп 1А и 1В, а также подгрупп 2А и 2В: уровень экспрессии составил в подгруппах 1А и 1В 3,968 и 4,012 соответственно, в подгруппах 2А и 2В – 4,001 и 4,231 соответственно против 3,251 в группе здоровых лиц (критерий Манна–Уитни; р<0,05). Единицы измерений при определении уровней экспрессии гена выражены в логарифме отношения числа копий к 1 млн копий гена актина.
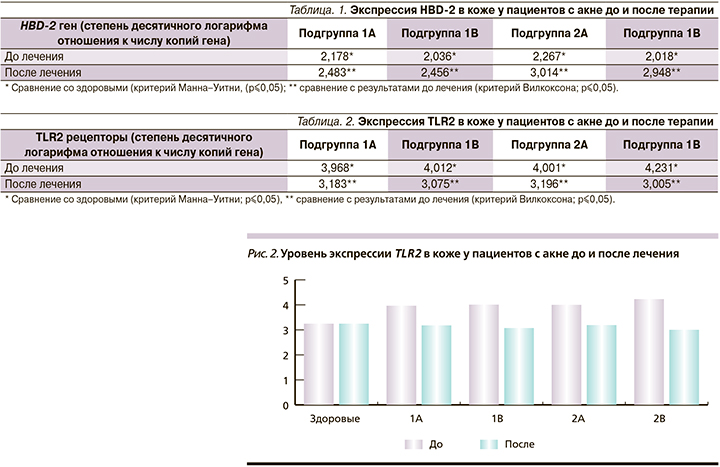
После комплексного лечения, включившего стандартные дозы изотретиноина (0,5–0,7 мг на кг массы/сут.)+базисная терапия, у пациентов подгрупп 1А и 1В наблюдалось достоверное снижение экспрессии гена TLR2 в коже до 3,183 и 3,075 соответственно по сравнению с результатами до лечения (критерий Вилкоксона; p<0,05) и статистически значимо не отличалось от показателя в группе здоровых лиц.
У пациентов подгрупп 2А и 2В также отмечалось достоверное снижение уровня экспрессии TLR2 рецепторов до 3,196 и 3,005 соответственно по сравнению с результатами до лечения (критерий Вилкоксона; p<0,05) (табл. 2, рис. 2).
Заключение
Таким образом, можно сделать вывод: дефенсин HBD-2 играет важную роль в патогенезе акне, т.к. у пациентов с акне зарегистрировано значительное снижение его уровня по сравнению с таковым у здоровых людей и нормализация на фоне лечения, особенно у пациентов, получавших низкие дозы изотретиноина (0,1–0,3 мг на кг массы/сут.)+некогерентный свет (длина волны 440–950 нм)+базисная терапия. Гиперэкспрессия распознающего рецептора ТLR2 также играет немаловажную роль в развитии патологического процесса при акне: у пациентов с акне данный показатель до лечения был повышен и отмечено выраженное его снижение после курса лечения.


