Введение
Складчатая пахидермия кожи головы (СПКГ; синдром Одри, синдром бульдожьего скальпа) относится к редким прогрессирующим дерматозам, протекающим с поражением волосистой части головы. Впервые эта патология была описана в 1837 г. Жан-Луи-Марком Алибертом, который использовал термин «cutis sulcata». В 1907 г. Унна присвоил этому заболеванию название СПКГ (cutis verticis gyrata), получившее с тех пор широкое признание. Термин «pachydermia» в переводе с греческого языка означает «толстая, плотная кожа». Действительно, в результате гиперплазии соединительной ткани собственно дермы и эпидермиса, развившейся на фоне лимфостаза и стойкого расширения лимфатических сосудов, происходит гипертрофия кожи, приводящая к значительному утолщению и уплотнению всех слоев, что и придает коже сходство с мозговыми извилинами [1, 2].
За многие десятилетия в литературе описаны единичные случаи заболевания. СПКГ чаще встречается у мужчин с зарегистрированной распространенностью около 1 случая на 100 тыс., у женщин распространенность составляет 0,026 на 100 тыс. [3, 4].
Существует несколько теорий патогенеза СПКГ. Согласно одной из них, процесс возникает из-за лимфатических аномалий, приводящих к лимфедеме и образованию кожных складок. Второй ведущей теорией развития заболевания являются мутации в гене рецептора фактора роста фибробластов 2 (FGFR2), способствующих гипертрофии дермы. И наконец, поскольку пациенты мужского пола, согласно статистическим данным, страдают СПКГ чаще, было предложено рассмотреть вероятность Х-сцепленного наследования или влияния гормональных факторов на развитие заболевания [5].
Выделяют первичную и вторичную разновидности СПКГ. Первичная пахидермия наследственная, она может быть идиопатической и симптоматической. Первичная идиопатическая форма встречается чаще всего у мужчин, при этом первые признаки заболевания развиваются в детском или подростковом возрасте. Симптоматическая форма связана с неврологическими, офтальмологическими нарушениями (умственная отсталость, эпилепсия, врожденная катаракта, микроцефалия, энцефалопатия и другие неврологические патологии) или врожденной недостаточностью кровеносной и лимфатической систем, например, при трофедеме, наследственных синдромах Клиппеля–Треноне, Турена–Соланта–Голе, Корнелии де Ланге. Хромосомные аномалии, такие как синдром Тернера, синдром Клайнфельтера, синдром Нунана, синдром Бира–Стивенсона и синдром ломкой Х-хромосомы, также имеют корреляцию с пахидермией [6, 7].
Вторичная СПКГ развивается на фоне хронических нарушений обмена веществ, воспалительных заболеваний, болезней дыхательных путей и сердечно-сосудистой системы, болезней печени и желчных путей или паранеопластического синдрома. Провоцировать развитие патологического процесса могут травматизация кожи, оперативное удаление лимфатических узлов, наличие лимфостаза в результате длительно существующего воспалительного процесса в дерме (например, при рецидивирующей роже, туберкулезе кожи, лепре, глубоких микозах и др.). Данная форма заболевания наиболее распространена, чаще всего локализуется на коже лица и волосистой части головы. Она наблюдается преимущественно у мужчин, соотношение больных среди мужчин и женщин составляет 5:1. Также в качестве причины развития СПКГ было описано хроническое растяжение кожи головы [1, 8–10].
Выделяют несколько клинических стадий развития СПКГ, которые формируются по мере прогрессирования патологического процесса:
1. Мягкая стадия, которая сопровождается периодическим отеком, тестообразной консистенцией тканей, поверхность кожи при осмотре гладкая, нередко блестящая, розовато-цианотичного цвета;
2. Смешанная (промежуточная) стадия характеризуется распространением отека, который становится постоянным, кожа утолщена, имеет бледную окраску;
3. Стадия уплотнения протекает с потерей эластичности и утолщением кожи, формированием папилломатозных разрастаний, гиперкератозом, изъязвлением, образованием участков гиперпигментации, трещин.
В нескольких исследованиях сообщалось о следующих гистопатологических характеристиках СПКГ: гиперплазия сальных желез, отек кожи, отложение муцина в дерме, потеря эластичных волокон и фиброз кожи. Лимфатические и кровеносные сосуды дермы зияли, часть из них была затромбирована. Отмечен вторичный гиперкератоз, акантоз, нередко до степени псевдокарциноматозной гиперплазии. Выраженность характерных гистологических признаков оценивалась полуколичественно и коррелировала со степенью пахидермии: если отек кожи, отложение муцина и дегенерация эластических волокон наблюдались во всех случаях, то гиперплазию и фиброз сальных желез имели только пациенты с тяжелой пахидермией. Эти результаты позволяют предполагать, что гистологическая триада таких признаков, как отложение муцина, отек кожи и дегенерация эластических волокон, формируется на очень ранней стадии СПКГ и может считаться ранним диагностическим критерием заболевания [9, 10].
Таким образом, диагноз СПКГ верифицируют на основании данных клинической картины, подтвержденной в сомнительных случаях гистологическим исследованием биоптатов кожи. Дифференциальный диагноз проводят с лимфангиомой, ограниченной склеродермией, нодулярным дермальным аллергидом Гужеро, ливедоангиитом. Также иногда возникает необходимость дифференцировать складчатую пахидермию от сосудистой недостаточности, злокачественных опухолей, болезней эндокринной системы [11, 12].
Клинический случай
Больной В. 49 лет, гражданин Узбекистана, обратился к дерматологу 27.08.2020 с жалобами на изменение кожи волосистой части головы, периодически сопровождающееся резкой болезненностью при прикосновении и наличием гнойного отделяемого при надавливании.
Анамнез заболевания: со слов пациента, болен около 30 лет, с юношеского возраста кожа волосистой части головы постепенно стала уплотняться, появились кожные складки, впоследствии периодически стали появляться болезненные узлы с гнойным отделяемым. К врачу не обращался, лечился народными средствами. С течением времени кожа волосистой части головы стала утолщенной, изменила свою структуру.
Анамнез жизни: в детстве пациент рос и развивался соответственно возрасту, перенес ветряную оспу и краснуху. Аллергологический анамнез не отягощен. Туберкулез, гепатит, венерические заболевания, ВИЧ-инфекцию отрицает. У родственников пациента кожных заболеваний не было. Травм, операций в течение жизни не отмечает. Страдает гипотиреозом, наблюдается в течение 3 лет у врача-эндокринолога, получает левотироксин натрия в дозировке 50 мг/сут.
Объективный статус: рост – 187 см, вес – 89 кг, температура тела – 36,7°С. Положение активное, состояние удовлетворительное, сознание ясное. Заднешейные лимфатические узлы увеличены до 1,0 см, умеренно болезненны при пальпации, кожа над ними не изменена. Артериальное давление – 120 и 70 мм рт.ст.; пульс – 75 уд/мин; тоны сердца ясные, ритмичные; дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный; печень выступает на 1,0 см из-под края реберной дуги; селезенка не пальпируется; симптом Пастернацкого отрицательный. Физиологические отправления в норме.
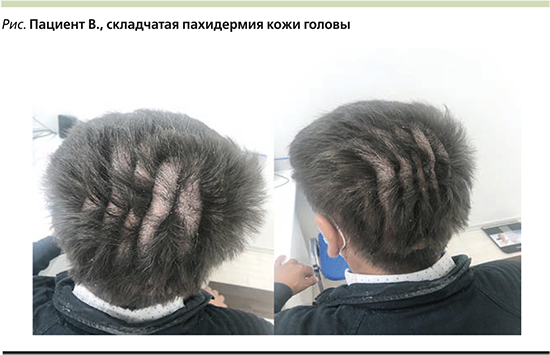
Локальный статус: патологический кожный процесс носит ограниченный характер, приурочен к коже волосистой части головы. На волосистой части головы в теменной области расположены параллельные складки кожи, разделенные глубокими бороздами. Кожа плотная, инфильтрированная, при растяжении кожи складки не расправляются. Надавливание в некоторых участках резко болезненно, имеются единичные гнойные корки. Также в области складок имеются участки кожи с резко сниженной тактильной чувствительностью. Волосы на гребнях разрежены, в глубине борозд волосы густые, образуют пучки (см. рисунок). Отмечается обильное шелушение мелкими серебристыми чешуйками. Кожа на других участках кожного покрова и видимые слизистые оболочки не изменены. Ногтевые пластинки кистей и стоп без патологии.
Результаты лабораторного обследования от 28.08.2020: антитела к возбудителям ВИЧ, сифилиса, гепатитов В и С не обнаружены. В общем анализе крови: лейкоциты – 13,2 тыс/мкл, СОЭ – 37 мм/ч. Общий анализ мочи без патологических изменений. В биохимическом анализе крови: белок – 81 г/л, АЛТ – 25 ЕД/л, АСТ – 27 ЕД/л, билирубин общий – 18,7 ммоль/л, холестерин общий – 5,2 ммоль/л, триглицериды – 1,6 ммоль/л, щелочная фосфатаза – 110 ЕД/л, креатинин – 92 мкмоль/л, глюкоза – 4,7 ммоль/л. Кал на яйца глистов и цисты простейших отрицательно. От проведения гистологического исследования пациент отказался.
На основании жалоб, анамнеза, объективного и локального статуса и данных лабораторного обследования установлен диагноз первичной идиопатической складчатой пахидермии кожи волосистой части головы.
В связи с выраженным характером воспалительного процесса назначено следующее лечение: инъекции цефтриаксона по 1,0 г в день внутримышечно № 10, затем системный изотретиноин в дозе 70 мг/сут. (принимать после еды, разделив на два приема). Рекомендовано ежедневно мыть голову шампунем с цинком пиритионом.
Через месяц на приеме пациент отмечает исчезновение болезненности при надавливании, при объективном осмотре – заднешейные лимфоузлы не пальпируются, гнойные корки на волосистой части головы отсутствуют, шелушение значительно уменьшилось. В общем анализе крови от 02.10.2020: лейкоциты – 9,7 тыс/мкл, СОЭ – 19 мм/ч. В биохимическом анализе крови все показатели в пределах возрастных норм. Планируется продолжить лечение системными препаратами изотретиноина до набора кумулятивной дозы не менее 120 мг/кг массы тела.
Обсуждение
Клиническая картина пахидермии достаточно характерна, и поставить клинический диагноз обычно несложно. Принципиально важным моментом в дифференциальной диагностике является определение разновидности (первичная или вторичная) СПКГ. Чаще всего это становится возможным только после исключения ряда заболеваний, которые могут вызывать вторичную пахидермию (пахидермопериостоз, церебриформный внутрикожный невус, акромегалия), а также других менее частых причин: воспалительные заболевания кожи головы, склеромикседема, лейкемия, лимфома, липоматозный невус, туберозный склероз, цилиндрома, синдром Элерса–Данлоса, амилоидоз, сахарный диабет, внутримозговая аневризма, кожный очаговый муциноз и злоупотребление анаболическими стероидами [13–17].
Некоторые заболевания можно предположительно исключить на основании данных осмотра. Например, пахидермопериостоз (синдром Турена–Соланта–Голе) – это редкое генетическое заболевание с рецессивным или аутосомно-доминантным типом наследования с неполной пенетрантностью, характеризующееся тремя основными клиническими признаками: пахидермией лица, периостозом и изменением дистальных фаланг пальцев рук по типу «барабанных палочек». Кроме того, могут наблюдаться себорея, гипергидроз, артропатия, миелофиброз, язвенная болезнь и болезнь Крона. Вместе с тем характерно развитие клинической картины с периода полового созревания и прогрессирование патологических изменений в течение 5–20 лет до стабилизации состояния [18].
При акромегалии помимо пахидермии пациент отмечает увеличение размера своей обуви за последние годы, частую головную боль и повышенное потоотделение. При лабораторной оценке будут выявлены повышенные уровни гормона роста и инсулиноподобного фактора роста-1, а магнитно-резонансная томография подтвердит наличие опухоли гипофиза [5, 19].
При туберозном склерозе (болезнь Бурневилля) за счет образования в органах и тканях доброкачественных опухолей имеет место полисистемный характер нарушений с широким спектром симптомов. При этом специальный дерматологический статус характеризуется гипопигментированными пятнами, ангиофибромами лица, участками «шагреневой кожи», околоногтевыми фибромами, белыми прядями волос. Облигатный дерматологический симптом, такой как фиброзные бляшки, встречается у 25% пациентов. Бляшки локализуются на коже волосистой части головы и лба унилатерально и представляют собой образования бежевого или коричневого цвета различной плотности с шероховатой поверхностью, отчетливо возвышающиеся над окружающими тканями, их размеры и число варьируются [20, 21].
Терапия данного заболевания не разработана. При первичной СПКГ лечение сводится к устранению проявлений вторичной инфекции, которые бывают при данном заболевании очень выражены, т.к. регулярные гигиенические процедуры затруднены из-за особенностей рельефа кожи. При вторичной СПКГ помимо лечения основного заболевания назначают топические стероиды, лидазу в виде фоно- и электрофореза, препараты, улучшающие трофику пораженных тканей (компламин, андекалин и др.). Некоторые исследователи рекомендуют лазеротерапию. Также лечение осуществляется хирургическим путем при помощи иссечения участков кожи с наибольшим числом складок и восстановления натяжения кожи головы в продольном и поперечном направлении. Нужно помнить, что хирургическое лечение проводится при данном заболевании в основном с косметической целью по просьбе пациента [1, 7].
Заключение
Данный клинический случай редкого заболевания кожи представляется интересной иллюстрацией для практических врачей и дает возможность обратить внимание специалистов на то, что важным моментом в диагностике СПКГ является определение первичного или вторичного характера заболевания и причин, вызвавших развитие патологического кожного процесса. В отсутствие единых рекомендаций по ведению пациентов с этой патологией для обеспечения качественной и полноценной медицинской помощи особое внимание должно быть уделено вопросам дифференциальной диагностики.
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации.



