Введение
В настоящее время важнейшей составляющей комбинированного и комплексного лечения рака молочной железы (РМЖ) является хирургическое вмешательство с удалением не только первичной опухоли, но и лимфатических коллекторов первого уровня, часто без подтверждения поражения лимфатических узлов на дооперационном этапе [1, 2].
Однако необходимо учитывать, что удаление клетчатки с лимфатическими узлами достоверно увеличивает число осложнений. В связи с этим актуально выполнение лимфодиссекции не профилактически, а по показаниям, т.е. при наличии метастазов в лимфатических узлах [3]. С этой целью проводится диагностика сторожевых (сигнальных) лимфоузлов для определения степени распространенности процесса у больных РМЖ [4, 5].
Предоперационная сцинтиграфия сторожевого лимфоузла (СЛУ) используется как менее травматичный метод диагностики. Методика исследования сторожевых лимфатических узлов позволяет объективно с высоким уровнем достоверности визуализировать направление дренирования лимфы из области расположения опухоли, провести прицельную биопсию лимфатического узла, в наибольшем количестве дренирующего лимфу из опухоли, и изучить его морфологически. Частота обнаружения СЛУ обычно превышает 85% [6].
Цель исследования: оценка эффективности лимфосцинтиграфии в выявлении СЛУ в зависимости от методик введения радиофармпрепарата (РФП), представление собственных результатов.
Методы
С 2018 по 2020 г. в ГБУЗ «Челябинский областной клинический центр онкологии и ядерной медицины» (ГБУЗ «ЧОКЦОиЯМ») проведено 139 сцинтиграфических исследований СЛУ у женщин с верифицированным диагнозом РМЖ. Средний возраст составил 60 лет. Критерии включения: РМЖ T1–2N0M0, моноцентрический рост опухоли молочной железы, любая локализация опухоли в молочной железе, отсутствие метастатического поражения лимфоузлов по данным ультразвукового исследования.
Лимфосцинтиграфию выполняли за сутки до биопсии или в день оперативного вмешательства. В качестве РФП использовался коллоидный препарат «Технефит-99mTc», который готовится ex temporo на основе стандартного набора «Технефит-99mTc» и элюата, полученного из генератора технеция-99m с активностью 75–200 МБк.
В зависимости от путей введения пациентки были разделены на три группы:
- 1-я группа – паратуморальное введение (54 человека);
- 2-я группа – параареолярное введение (46 человек);
- 3-я группа – внутрикожное введение в квадрант соответствующего новообразования и паратуморально (39 человек).
Исследование проводилось спустя 60 минут от введения РФП на двухдетекторном однофотонном-эмиссионном компьютерном томографе E.CAM фирмы Siemens в положении стоя – в прямой и боковой проекциях. Оценка результатов проводилась визуально с определением локализации СЛУ. Если при первом исследовании определялся отрицательный результат, то пациентке проводилось повторное исследование спустя 120 минут от времени введения РФП. При положительном результате повторного исследования не проводилось.
Результаты
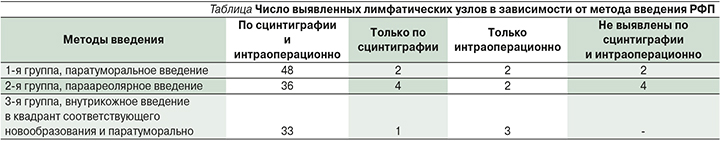
СЛУ визуализировались преимущественно через 60 минут после введения РФП (рис. 1): в 1-й группе – 27 (54%) человек, во 2-й – 37 (92,5%), в 3-й группе – 38 (97%). В одном случае СЛУ визуализировался через 180 минут пос-ле введения РФП при паратуморальном введении. Остальные лимфатические узлы (n=31), выявленные на сцинтиграфии, визуализировались через 120 минут после введения РФП.

У 6 пациенток СЛУ не визуализировались.
Как видно из таблицы, в большинстве случаев СЛУ были выявлены по результатам как сцинтиграфии, так и интраоперационно. Расхождения по интраоперационным данным и сцинтиграфии преобладали во 2-й группе (параареолярное введение) и составили 8,7%.
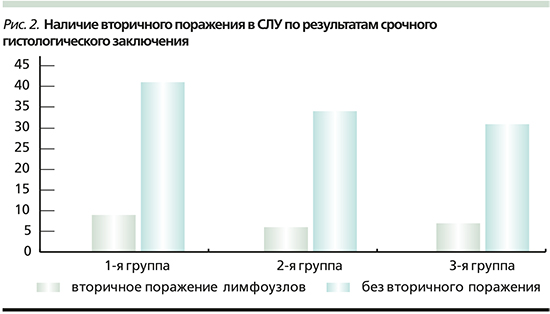
По результатам срочного гистологического заключения (рис. 2) метастатическое поражение лимфоузлов наблюдалось примерно одинаково во всех группах. В большей части всех исследуемых лимфоузлов вторичное поражение обнаружено не было.
Обсуждения
По нашим результатам, у пациенток 2-й и 3-й групп лимфоузлы выявлялись уже через 60 минут практически во всех случаях, что является оптимальным временем для накопления лимфотропного препарата, меченного технецием99mTc, в лимфатических узлах. На сцинтиграммах у 6 пациенток очагов накопления РФП в лимфатических узлах не было выявлено, в том числе интраоперационно, т.е. поиск сторожевых лимфатических узлов оказался безуспешным, что может быть связано с размерами частиц«Технефит-99mTc».
Заключение
По результатам нашего исследования, выявляемость СЛУ составила в 1-й группе 92,6%, во 2-й – 87%, в 3-й – 87,2%. Таким образом, по нашим данным, паратуморальный метод введения РФП оказался наиболее информативным. В большинстве случаев сигнальный лимфоузел выявлялся после 60 минут от времени введения «Технефит-99mTc».



