Актуальность
Малые грыжи пищеводного отверстия диафрагмы (ГПОД) встречаются в 4–10% случаев. Их распространенность и выраженность клинических проявлений нарастают с возрастом больных, достигая у пожилых лиц 30–50% и даже 80% [1–2]. Их истинная частота «маскируется» гастроэзофагеальной рефлюксной болезнью (ГЭРБ), поскольку основные проявления неосложненных ГПОД и ГЭРБ обусловлены рефлюксным синдромом (РС) и рефлюкс-эзофагитом (РЭ), а сами ГПОД интерпретируются как один из фенотипов ГЭРБ [3]. Однако малые ГПОД – МГПОД (I–II степеней) – явно недооценены с точки зрения их клинического участия в формировании стойкого РС и прогрессирующего РЭ.
Медикосоциальное значение ГПОД, и МГПОД в т.ч., обусловлено непосредственным воздействием рефлюксата на слизистые оболочки верхних отделов пищеварительного тракта, дыхательных путей, ЛОР-органов [4] с формированием пищеводных и внепищеводных проявлений, а также опосредованным влиянием на «внутреннюю картину болезни», определяющую эмоциональное функционирование пациента в социуме.
Настоящий «бум» исследования эмоциональной сферы пациентов с различными заболеваниями, характерный для последних десятилетий, свидетельствует о внимании врачебного сообщества к этим патологическим состояниям. Тем не менее пациенты с ГПОД обделены вниманием, причем параметры психоэмоционального состояния пациентов с МГПОД изучаются в рамках ГЭРБ, РЭ и иных проявлений РС практически без выделения их в самостоятельную нозологическую форму. Что же касается грыж большого размера и особенно их осложнений, то показатели эмоциональной сферы рассматриваются исключительно через призму обстоятельств хирургического лечения, выбора его метода, оценки результативности, динамики симптомов и качества жизни [5–6].
Особенностями психического статуса больных ГЭРБ, описанными в литературе, являются тревожные, депрессивные и ипохондрические тенденции, низкая толерантность к действию стрессовых факторов, а также высокая частота дезадаптивных личностных реакций на течение заболевания. При этом повышенный уровень тревожности обнаруживал прямую корреляцию с выраженностью изжоги, загрудинных болевых ощущений и уровнем снижения качества жизни больных ГЭРБ [7–10].
Обнаруженную высокую частоту расстройств сна связывают с нарушением функционирования зоны пищеводно-желудочного перехода, а также ночными эпизодами рефлюкса и регургитации при наличии ГПОД и недостаточности кардии у больных ГЭРБ [11]. При этом J.S. Hung et al. [12] обнаружили диссомнии у 45% больных эрозивным РЭ (ЭРЭ) и отвели ночным эпизодам ГЭРБ роль провокатора расстройств сна, тогда как, по мнению H.K. Jung et al. [13], связь расстройств сна и рефлюкса в пищевод имеет взаимозависимый характер.
У пациентов с ГЭРБ при наличии диссомнии выявлена повышенная дневная сонливость и отчетливое снижение качества жизни, главным образом за счет его физического компонента [14]. Получены доказательства причинной связи ГПОД, протекающей с явлениями РЭ и эпизодами апноэ сна [15].
Цель исследования: изучить особенности рефлюкс-ассоциированных диссомний и нарушений в эмоционально-личностной сфере пациентов с МГПОД.
Методы
Проведено одномоментное (поперечное) обсервационное (аналитическое) исследование больных МГПОД (I–II степеней).
Включение в исследуемую группу осуществлялось после сбора жалоб, анамнеза и подписания добровольного информированного согласия на участие с учетом критериев включения и исключения. Полученные данные заносились в формализованную карту с присвоением индивидуального кода, соответствующего порядковому номеру пациента при включении его в исследование.
Критерии включения пациентов в исследование предполагали наличие диагностированной не менее чем двумя визуализирующими методами ГПОД I–II степеней с явлениями РЭ, добровольного информированного согласия на участие и возраст старше 18 лет.
В числе критериев исключения были иные заболевания пищевода, ранее перенесенные язвенная болезнь желудка и двенадцатиперстной кишки, операции на пищеводе и желудке; предшествовавшее лечение нестероидными противовоспалительными и антибактериальными препаратами в срок менее 3 месяцев до исследования; злокачественные новообразования любой локализации и давности; беременность; психические заболевания; болезни сердечно-сосудистой и дыхательной систем, протекающие с недостаточностью кровообращения и/или дыхательной недостаточностью свыше I стадии; заболевания нервной системы любой этиологии, сахарный диабет 1 и 2 типов тяжелого течения со стойкой функциональной недостаточностью по системам органов и снижением жизнедеятельности.
Исследование проводилось на базе поликлиник ГБУЗ ТО «Клиническая больница скорой медицинской помощи» Твери. Среди жителей Пролетарского района были выбраны больные, имевшие, по данным протоколов эндоскопии и амбулаторных карт, ГПОД I–II степеней и РЭ (кластерная выборка).
Исследование не предполагало динамического наблюдения за пациентами.
Обследование пациентов проводилось по традиционному плану, включившему сбор жалоб, анамнеза заболевания и жизни, а также объективный осмотр.
С целью диагностики ГПОД и выраженности РЭ всем больным выполнены эзофагогастродуоденоскопия (ЭГДС) и рентгенологическое контрастное исследование желудка. ЭГДС проводилась эндоскопом «Pentax 29Р». Для установления степени ГПОД по данным ЭГДС использовалась классификация И.Л. Тагера и А.А. Липко (1965). Для оценки выраженности воспалительно-эрозивных изменений в слизистой оболочке пищевода СОП и установления степени РЭ использовалась эндоскопическая классификация Savary–Miller.
Рентгенологическое исследование пищевода и желудка выполнялось в вертикальном и горизонтальном положениях больного и включало ряд специальных приемов (Тренделенбурга, Квинке, компрессия живота).
Преобладание ГЭР диагностировалось при наличии жалоб на изжогу, сочетающуюся с кислым привкусом натощак или в постпрандиальном периоде; патологического рефлюкса со снижением рН в дистальном отделе пищевода менее 4,0 ЕД. Доминирование дуоденогастроэзофагеального рефлюкса (ДГЭР) устанавливали у пациентов с жалобами на горький привкус натощак и/или после приема пищи, при регистрации рефлюкса с рН свыше 8,0 ЕД и при обнаружении выявлении окрашенных следов желчи в пищеводе.
Выявление расстройств личности производилось при помощи опросника СМОЛ (Сокращенный многофакторный опросник для исследования личности). Об отсутствии признаков психической дезадаптации судили по отсутствию подъема профиля СМОЛ свыше 65 Т-баллов и выраженных пиков. Уровень профиля пациента в границах от 65 до 80 Т-баллов с отдельными подъемами сравнительно со средним его уровнем расценивался как нарушения психической адаптации умеренной выраженности, пики же профиля по одной или нескольким шкалам свыше 80 Т-баллов указывали на выраженные психопатические расстройства. Полученные результаты оценивали на основании рекомендаций, предложенных автором теста СМОЛ и разработчиком оригинальной психодиагностической программы «Медитест» В.П. Зайцевым (1981).
Для диагностики особенностей и типа отношения пациента к болезни использовали разработанный Бехтеревским институтом опросник ТОБ (Тип отношения к болезни), ранее называемый тестом ЛОБИ (Л.И. Вассерман и др., 1987). Чистый тип отношения к болезни диагностировали при наличии пика по одной шкале, смешанный – по 2–3 шкалам, диффузный – при выявлении более 3 пиков на профиле теста.
Изучение диссомнии производилось при помощи оценочной шкалы Ю.А. Александровского с выделением пресомнических, интрасомнических и постсомнических расстройств сна.
В зависимости от выраженности и типа диссомнии рассчитывали суммарный и парциальные индексы ночного сна. При интерпретации полученных результатов пограничные расстройства сна устанавливали при величине суммарного индекса в 7–12 баллов; суммарный индекс диссомнии, превышающий 13 баллов, свидетельствовал о явном неблагополучии качества ночного сна. Отсутствию нарушений сна соответствовала величина суммарного индекса, не превышающая 6 баллов.
Деление пациентов на исследовательские группы проводилось в зависимости от типа рефлюкса в пищевод (преобладание ГЭР либо ДГЭР) и выраженности воспалительно-эрозивных изменений в слизистой оболочке пищевода с выделением РЭ I степени – неэрозивный РЭ (НЭР) и II–III степеней (ЭРЭ). Исследование не предполагало регистрации исходов.
Проведение исследования одобрено Этическим комитетом ГБОУ ВПО «Тверской ГМУ» Минздрава Российской Федерации (28.03.2016).
Объем выборки был рассчитан при помощи программы COMPARE2 3.60 пакета WinPEPI 11.50 (J.H. Abramson) для уровня статистической значимости 5% и мощности исследования 80%.
Для удобства обработки и интерпретации полученных результатов в пакете программы Microsoft Office Excel, 2010, была создана электронная база данных, которая включила 74 переменных, в т.ч. 29 непрерывных (количественных) и 45 дискретных (качественных).
Статистический анализ данных проводили при помощи пакета программ Statistica (версия 6.1). Нормальность распределения количественных признаков оценивали с использованием критериев Колмогорова–Смирнова и Шапиро–Уилка. Для частотного анализа таблиц применяли χ2-критерий Пирсона (в т.ч. с поправкой Йейтса), точный критерий Фишера. Сравнение групп по параметрам с неправильным распределением признака производили с использованием критерия Манна–Уитни. Критический уровень значимости при проверке нулевой гипотезы был равен 0,05.
Результаты
Обследованы 120 пациентов с ГПОД (I–II степеней) в возрасте от 23 до 78 лет (средний возраст – 49,1±13,4 года), в т.ч. 41 (34,2%) мужчина и 79 (65,8%) женщин, обратившихся в поликлинические учреждения Твери.
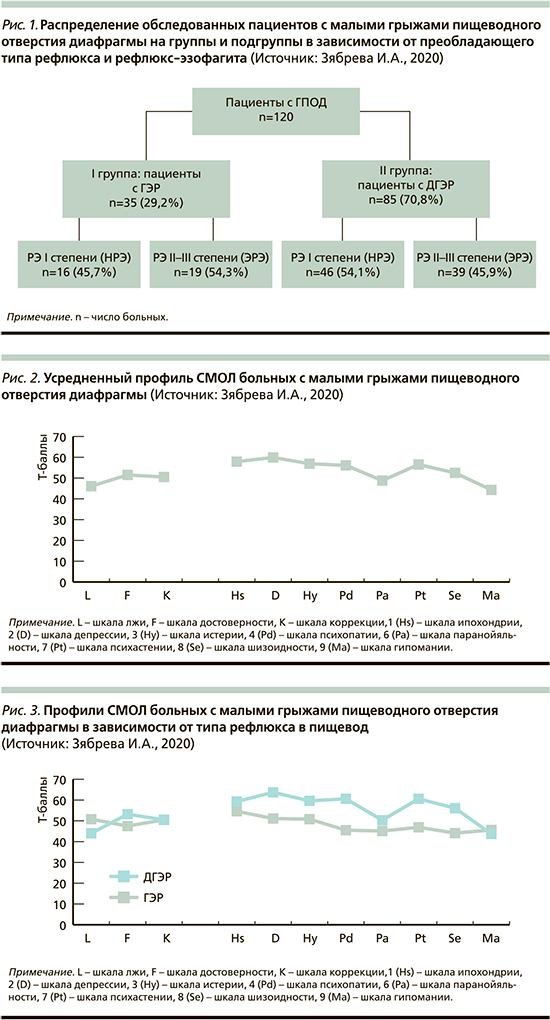
Деление пациентов на исследовательские группы проводилось в зависимости от типа рефлюкса в пищевод. В I группу вошли 35 больных (13 мужчин, 22 женщины, средний возраст – 52±13,4 года), у которых отмечалось преобладание ГЭР. Вторую группу составили 85 пациентов (28 мужчин, 57 женщин, средний возраст – 48±13,3 года), у которых было выявлено преобладание ДГЭР. Соотношение мужчин и женщин в обеих группах составило 1:2. В каждой группе было выделено по 2 подгруппы в зависимости от выраженности воспалительно-эрозивных изменений в слизистой оболочке пищевода с выделением РЭ I степени (НРЭ) и II–III (ЭРЭ). Распределение больных на группы и подгруппы представлено на рис. 1.
По данным теста СМОЛ, были оценены свойства личности 70 больных с МГПОД (27 мужчин, 43 женщины, средний возраст– 46,8±13,2 года; преобладание ГЭР – 21, ДГЭР – 49; НРЭ – 35, ЭРЭ – 35). Наиболее высокие средние показатели в клинической когорте были выявлены по шкалам депрессии (59,9±19,5 Т-баллов) и ипохондрии (57,9±15,7 Т-баллов). При этом высокие показатели по шкале депрессии сочетались с минимальными показателями по шкале гипомании (44,3±13,8 Т-баллов) (рис. 2).
При преобладании ГЭР наиболее высокие средние значения пиков выявлены по шкалам, входящим в «невротическую триаду» (ипохондрии − 54,57±10,27 Т-балла, депрессии – 51,1±11,79). При преобладании ДГЭР наряду с высокими показателями по шкалам ипохондрии (59,31±17,38 Т-балла) и депрессии (63,71±20,99 Т-балла; р≤0,01) отмечены значимо более высокие средние показатели по шкалам психопатии (60,63±19,52 Т-балла) и психастении (60,55±21,91 Т-балл; р<0,01) (рис. 3).
При изучении средних пиковых значений по шкалам теста СМОЛ в зависимости от выраженности РЭ установлено, что во всех случаях доминирующими типами личности стали депрессивный (НРЭ – 55,14±22,35 Т-балла, ЭРЭ – 64,71±15,03 Т-балла) и ипохондрический (НРЭ – 53,4±19,17 Т-балла, ЭРЭ – 62,37±9,46 Т-балла; р<0,05). Следует отметить, что более высокие значения по всем шкалам были отмечены при ЭРЭ (рис. 4).
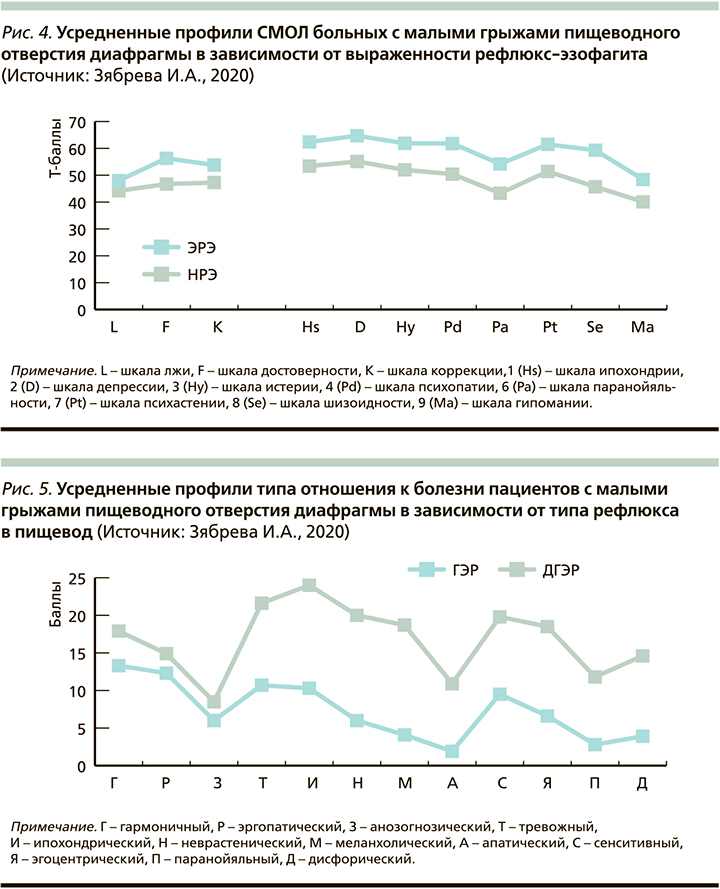
Вне зависимости от выраженности РЭ наиболее низкие значения пиков отмечались по шкалам паранойяльности (НРЭ – 43,31±18,02 Т-балла, ЭРЭ – 54,2±17,42) и гипомании (НРЭ – 40,11±15,85 Т-балла, ЭРЭ − 48,43±10,0 Т; р<0,05). Те же тенденции отмечались и у больных ДГЭР (шкала паранойяльности – 50,31±20,2 Т-балла, шкала гипомании – 43,71±15,6; р>0,05), в то время как при преобладании ГЭР минимальные значения соответствовали паранойяльному (45,14±13,12 Т-балла) и шизоидному типам (44,14±10,37 Т-балла; р<0,01).
Следует отметить, что показатели по шкалам теста СМОЛ большинства пациентов с ГПОД с явлениями ГЭР не превышали предела 65 Т-баллов (57,1%; n=12), свидетельствуя об отсутствии признаков психической дезадаптации, а показатели свыше 80 Т-баллов были зарегистрированы у 4,8% (n=1) обследованных, что свидетельствует об отсутствии у них отчетливых невротических нарушений, требующих коррекции. В то же время у пациентов с преобладающим ДГЭР частота встречаемости показателей в диапазонах 45–65 (20,4%; n=10) и 66–80 Т-баллов (26,5%; n=13) практически не различалась. Но при этом в отличие от группы больных ГЭР наличие показателей, превышающих по отдельным шкалам границу 80 Т-баллов, отмечалось в 46,9% (n=23) случаев, отражая тенденцию к развитию у них психической дезадаптации.
Тенденция к большей частоте психической дезадаптации также выявлена у больных МГПОД при ЭРЭ. При НРЭ частота встречаемости показателей в пределах 65 Т-баллов составила 45,7% (n=16), 66–80 Т-баллов – 37,1% (n=13) и превышающих 80 Т-баллов – 17,1% (n=6). У больных ЭРЭ эти показатели составили 22,9% (n=8), 54,3% (n=19) и 22,9% (n=8) соответственно.
Изучение личностного реагирования на течение болезни с использованием теста ТОБ установило, что среди 58 пациентов (22 мужчины, 36 женщин, средний возраст – 46,9±13,2 года, ГЭР – 21, ДГЭР – 37, НРЭ – 26, ЭРЭ – 32) с МГПОД чистый тип личностного реагирования встречался в 53,4% (n=31) случаев, смешанный – в 34,5% (n=20) и диффузный – в 12,1% (n=7).
У больных МГПОД при доминировании ГЭР преобладали адекватные типы реагирования на болезнь (гармоничный – 13,29±13,03 балла и эргопатический – 12,33±9,97; р>0,05), а при доминировании ДГЭР − дезадаптиные типы реагирования (тревожный – 21,61±20,62 балла; р>0,05, ипохондрический – 23,97±13,51 и неврастенический – 19,97±13,63 балла; р<0,01; рис. 5).
Одновременно у больных МГПОД и с преобладанием ДГЭР чаще встречались и имели, соответственно, большее значение в формировании дезадаптивных тенденций и показатели по шкалам III блока теста ТОБ (р<0,01) – сенситивной (ГЭР – 9,48±5,22 балла, ДГЭР – 19,82±13,73), эгоцентрической (ГЭР – 6,57±4,8 балла, ДГЭР – 18,5±11,2) и дисфорической (ГЭР – 3,9±4,23 балла, ДГЭР – 14,55±15,61).
Анализ характера личностного реагирования больных МГПОД с учетом структурных изменений слизистой оболочки пищевода показал отсутствие значимых межгрупповых различий. Тем не менее при НРЭ наиболее высокие усредненные показатели отмечались по гармоничной (16,15±17,85 балла), тревожной (16,07±14,85 балла) и ипохондрической (16,89±11,86 балла) шкалам опросника (р>0,05), тогда как течение ЭРЭ сопровождалось максимальными значениями показателей по тревожной (19,13±20,5 балла), ипохондрической (20,9±14,47 балла) и сенситивной (16,38±14,25 балла) шкалам (р>0,05) (рис. 6).
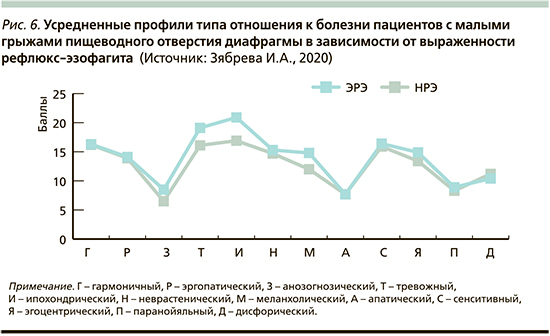
В ходе исследования диссомнии выявлены у 31 (44,3%) из 70 обследованных пациентов с МГПОД (26 мужчин, 44 женщины, средний возраст – 47,2±13 года, ГЭР – 21, ДГЭР – 49, НРЭ – 35, ЭРЭ – 35). При этом частота расстройств сна была ассоциирована с типом рефлюкса в пищевод: при ГЭР они имели место у 16 (76,2%) из 21 обследованного; при ДГЭР – у 15 (30,6%) из 49 обследованных (р<0,05). При этом выраженность РЭ не оказывала существенного влияния (НРЭ – 40%, n=14; ЭРЭ – 48,6%, n=17; р>0,05). При изучении структуры диссомний у больных МГПОД выявлено преобладание пресомнических и интрасомнических нарушений сна, причем чаще они имели место у пациентов с ГЭР (табл. 1).
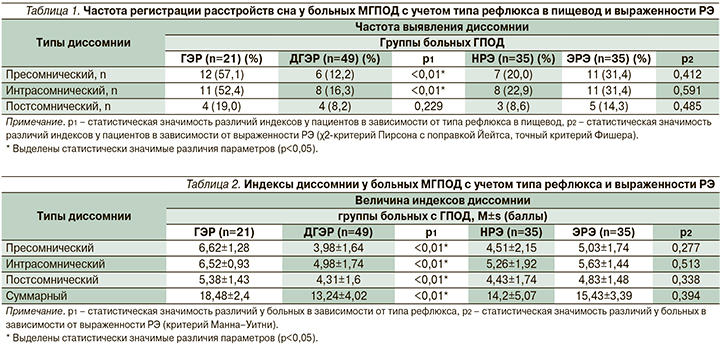
«Чистый» тип нарушений сна был диагностирован у 18 (58,1%) больных. Течение МГПОД с ГЭР сопровождалось диссомнией только одного типа (6/33,3% случаев), в то время как при ДГЭР этот показатель был вдвое выше и составил 66,7% (n=12; р>0,05). Следует отметить, что у больных ГЭР диссомния в «чистом» виде чаще была представлена пресомническими нарушениями (66,7%, n=4), в то время как при ДГЭР преобладали интрасомнические расстройства (6/50,0%), при том что пресомнические и постсомнические типы встречались с равной частотой (по 3/25,0%). Анализ влияния на диссомнию степени выраженности РЭ показал, что расстройства сна в «чистом» виде не были связаны с выраженностью воспалительно-эрозивных изменений в пищеводе и встречались с одинаковой частотой как при НРЭ, так и при ЭРЭ (по 50%, n=9; р>0,05). Наличие НРЭ сочеталось с пресомническими и интрасомническими расстройствами, которые встречались в 4 (44,4%) и 5 (55,6%) наблюдениях соответственно, в то время как при ЭРЭ все типы нарушений сна встречались с одинаковой частотой (по 33,3%, n=3).
Изучение расчетных индексов диссомнии продемонстрировало наличие статистически значимых различий по всем видам нарушений сна у пациентов в зависимости от типа рефлюкса в пищевод и отсутствие – в зависимости от степени выраженности РЭ (табл. 2).
Обсуждение
У пациентов с МГПОД и преобладающим ГЭР установлено наличие эмоциональных расстройств с доминированием ипохондрической и депрессивной тенденций, при ДГЭР – ипохондрической, депрессивной, психопатической и психастенической.
В собственном отношении к болезни при ГЭР преобладали гармоничный и эргопатический типы реагирования, при ДГЭР − тревожный, ипохондрический и неврастенический. При ГЭР диссомнии отмечались у 76,2% пациентов с МГПОД, протекающими с ГЭР, у 30,6% − с ДГЭР. Преобладали пресомнические и интрасомнические нарушения. Расчетные индексы продемонстрировали статистически значимые различия по всем видам нарушений сна в зависимости от типа рефлюкса в пищевод и отсутствие – в зависимости от выраженности РЭ.
Течение МГПОД отличается не только наличием упорных проявлений РС, но и, как показало изучение психического статуса и возможностей адаптации, нерезкими невротическими расстройствами практически у каждого четвертого обследованного, отчетливые же психопатические нарушения – у каждого третьего. При этом наиболее высокие показатели отмечались по шкалам депрессии и ипохондрии, которые в сочетании с низкими показателями по шкале гипомании указывают на превалирование депрессивных тенденций над тревожными. Подобные тенденции выявляются при многих соматических заболеваниях, протекающих со стойкой симптоматикой, и были отмечены при ГЭРБ [7–9]. При этом учет доминирующего типа рефлюкса пищевода также выявил преобладание депрессивного и ипохондрического типов личности, которые ассоциируются с упорством жалоб, тревожностью и боязливостью поведенческих реакций совладания с болезнью. Учет выраженности РЭ продемонстрировал более высокие показатели по доминирующим шкалам у больных ЭРЭ. Также следует отметить, что именно у лиц с ДГЭР и картиной ЭРЭ имелась тенденция к развитию психопатических расстройств. Полученные данные вполне объяснимы, т.к. для больных ДГЭР и ЭРЭ характерно большее упорство жалоб даже на фоне приема стандартной антирефлюксной терапии, что в свою очередь приводит к формированию фобических тенденций со страхом развития осложнений и злокачественного перерождения. Указанную тенденцию обнаруживали у пациентов с ГЭРБ [10], выявляя прямую корреляцию повышенного уровня тревожности с выраженностью проявлений РС.
Исследование типологии отношения к болезни показало преобладание у больных МГПОД тревожного, ипохондрического, эргопатического и неврастенического типов личностного реагирования на наличие и течение заболевания. Тем самым демонстрируется значимость тревожных и ипохондрических тенденций в психическом статусе и дезадаптивных поведенческих реакций на собственное заболевание, причем с большей частотой и выраженностью они отмечены при преобладании ДГЭР. Это свидетельствует о восприятии пациентами проявлений РС с отчетливым субъективным негативизмом в связи с большей стойкостью пищеводных и внепищеводных жалоб, что ранее отмечалось у пациентов с рефлюксными жалобами [9, 17–18].
У каждого второго обследованного с МГПОД установлены разные варианты диссомнии с преобладанием пресомнических и интрасомнических. Их выявление вполне закономерно, т.к. наличие свойственной ГПОД, включая малые, анатомической особенности само по себе предрасполагает к рефлюксу желудочного содержимого в пищевод в горизонтальном положении, а при позднем приеме пищи вторая и третья фазы желудочной секреции приходятся на период засыпания и начала сна. Это обстоятельство нарушает процесс засыпания, приводя к необходимости повторного подъема и приема пищевых либо лекарственных антацидов с последующим ожиданием их эффекта, что, несомненно, сдвигает наступление сна на более поздний срок. Явления диссомнии с преобладанием расстройств засыпания и собственно ночного сна были отмечены и у пациентов с ГЭРБ [11, 13]. Ночные регургитации, происходящие в горизонтальном положении, а также внепищеводное проявление болезни в виде рефлюксного кашля – основная причина интрасомнических расстройств с ночными пробуждениями, как это показано в работах J.S. Hung et al. [12].
При этом отмечалось значимое преобладание по частоте и выраженности пресомнических и интрасомнических нарушений сна у больных ГЭР сравнительно с ДГЭР, в то время как наличие либо отсутствие эрозий в слизистой оболочке пищевода не оказывало существенного влияния на выраженность проявлений диссомнии. Но при этом «чистый» тип диссомнии был диагностирован более чем в половине случаев течения МГПОД. У пациентов с ГЭР нарушение сна одного типа встречалось в каждом третьем случае, а при ДГЭР – в 2 раза чаще. «Чистый» тип диссомнии у больных НРЭ и ЭРЭ был диагностирован с одинаковой частотой.
Заключение
В психическом статусе больных МГПОД независимо от типа рефлюкса и выраженности РЭ имеют место депрессивные и ипохондрические тенденции, а также тревожное, ипохондрическое и неврастеническое реагирование на течение болезни. Нарушения сна независимо от выраженности РЭ характеризуется частыми пресомническими и интрасомническим расстройствами легкой и умеренной степени, наиболее выраженными при доминировании ГЭР. Полученные данные указывают на необходимость проведения мероприятий по гармонизации эмоционально-личностной сферы у больных МГПОД, а также мотивирования пациентов на безусловное соблюдение ночных антирефлюксных мер, в первую очередь раннего вечернего приема пищи и возвышенного положения верхней половины туловища на период ночного сна.
Дополнительная информация. Авторы подтверждают оригинальный характер всех графических объектов, приведенных в рукописи статьи. Источник: рукопись диссертации на соискание ученой степени к.м.н. И.А. Зябревой «Клинико-патогенетические особенности и коморбидные ассоциации малых грыж пищеводного отверстия диафрагмы при гастроэзофагеальном и дуоденогастроэзофагеальном рефлюксах» по специальности 14.01.04 – внутренние болезни (научный руководитель Г.С. Джулай). Дата защиты 16.10.2020 в диссертационном совете при Рязанском государственном медицинском университете им. акад.
И.П. Павлова.



