Введение
Несмотря на почти сорокалетнюю историю изучения Helicobacter pylori и регулярное обновление международных и отечественных клинических рекомендаций [1–4], наилучший подход к лечению данной инфекции остается неясным. Один из последних мета-анализов показал, что около 4,4 млрд человек во всем мире по-прежнему инфицированы. Распространенность инфекции H. pylori варьируется в широких пределах – от 18,9% в Швейцарии до 87,7% в Нигерии, при этом Российская Федерация (РФ) остается страной с высокой распространенностью бактерии [5–7]. В эпидемиологических исследованиях выявлены существенные различия в распространенности H. pylori-инфекции не только между континентами и странами, но и внутри регионов одной страны [5, 6, 8–10], что, как правило, связано с социально-экономическим уровнем. Кроме того, показана более высокая частота инфицирования хеликобактерной инфекцией (на 20%) среди врачей, специальность которых не связана с инвазивными манипуляциями, по сравнению с пациентами гастроэнтерологического профиля [11].
Подходы к эрадикационной терапии как в странах Европы, так и в РФ также характеризуются высокой гетерогенностью [12, 13]. Согласно данным Европейского регистра ведения инфекции Helicobacter pylori (European Registry on the management of Helicobacter pylori infection, протокол «Hp-EuReg»), включившего пациентов 27 стран, в лечении чаще всего используется тройная терапия амоксициллином и кларитромицином (39%). Фиксируемый при этом уровень эрадикации достигает 81,5%, что является субоптимальным и не соответствует современным клиническим рекомендациям [12].
В РФ за последние годы отмечается улучшение клинической практики ведения пациентов с инфекцией H. pylori в виде увеличения применения неинвазивных методов ее диагностики, переход на более длительные схемы терапии, добавление к тройной схеме препаратов висмута [13]. Тем не менее предлагаемые современными гайдлайнами схемы улучшения эрадикации не всегда используются на практике и их эффективность отличается в разных регионах РФ [13–16].
Цель исследования. С целью уточнения локальных отличий в рамках образовательно-исследовательского проекта «Реальная клиническая практика лечения кислотозависимых заболеваний» мы провели сравнительную оценку диагностических и терапевтических подходов к тактике ведения пациентов с H. pylori-ассоциированными заболеваниями в Центральном (Москва и Московская область) и Северо-Западном регионах (Санкт-Петербург) РФ.
Методы
В рамках образовательно-исследовательского проекта были обследованы 1474 пациента в возрасте от 18 до 87 лет (средний возраст – 45,7 года) с подтвержденной инфекцией H. pylori, обратившихся на амбулаторный прием к 188 врачам Москвы, Московской области и Санкт-Петербурга.
Дизайн исследования включал 3 визита с интервалом 4 недели. При включении в исследование собирали жалобы, анамнез, демографические характеристики, данные о курении, наследственности пациентов, предшествовавшей фармакотерапии, выполняли общеклиническое физическое исследование с определением основных показателей жизнедеятельности. На каждом визите оценивали наличие и выраженность симптомов диспепсии, а также клиническую эффективность проводимой терапии с помощью опросника SODA (The Severity of Dyspepsia Assessment). Для оценки переносимости терапии анализировали данные о побочных эффектах; оценка приверженности лечению была осуществлена путем заполнения теста Мориски–Грина. Все полученные данные регистрировали в разработанной электронной истории болезни.
Оценка инфицированности H. pylori и последующий контроль эрадикации осуществляли с помощью 11 различных инвазивных и неинвазивных методик.
Эффективность эрадикации H. pylori была оценена не ранее чем через 4 недели после окончания курса антихеликобактерной терапии либо после окончания лечения любыми антибиотиками или антисекреторными средствами сопутствующих заболеваний.
Результаты
Сравнительная характеристика демографических и анамнестических данных пациентов представлена в табл. 1. В исследуемых группах как в Москве и в Московской области, так и в Санкт-Петербурге преобладали некурящие женщины-европеоиды среднего возраста с легкими диспепсическими проявлениями.
Отдельно были оценены такие потенциально воздействующие на эффективность эрадикации факторы, как курение, применение антибиотиков за последние 6 месяцев, аллергия к антибиотикам и препаратам висмута. Ни по одному из рассматриваемых показателей статистически достоверной разницы между группами получено не было.
Показанием к назначению эрадикации указана различная патология, ассоциированная с H. pylori. В структуре заболеваний обоих рассматриваемых мегаполисов преобладали больные эрозивным гастритом, функциональной диспепсией и язвенной болезнью (табл. 2). В единичных случаях показанием к эрадикации были сочетанные формы заболеваний (функциональная диспепсия и гастрит) и смешанная форма функциональной диспепсии. Приблизительно в каждом шестом случае врач не указал нозологической принадлежности (17,7 и 15,5% для Московского региона и Санкт-Петербурга соответственно).
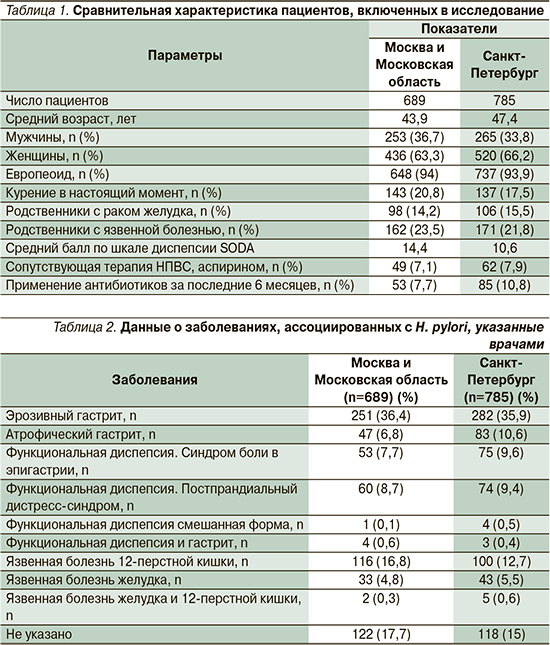
В первичной диагностике H. pylori в Москве и области чаще применялись инвазивные методы: быстрый уреазный тест (БУТ) использовался в 37,9%, гистологическая оценка – в 19% (рис. 1). Среди неинвазивных тестов превалировали такие методики, как определение антител H. pylori в крови (23,9%) и 13C-уреазный дыхательный тест (14,2%). Реже всего применяли метод определения антигена H. pylori в кале (1,3%). В 14 (2%) случаях как единственный использовали культуральный метод диагностики бактерии.
В Санкт-Петербурге у подавляющего числа пациентов также преобладали методы, требующие проведения эзофагогастроскопии: БУТ использовали в 51,5% случаев, гистологическое исследование – в 29,7%. В отличие от Московского региона среди неинвазивных методов в Санкт-Петербурге чаще назначали 13C-уреазный дыхательный тест (25,5%), а не антитела H. pylori в сыворотке крови (18,5%). Такие методы, как ПЦР в кале, определение антигена H. pylori в стуле, дыхательный Хелик-тест, использовали менее чем в 5% наблюдений (4,6%, 3,2 и 3,3% случаев соответственно). Культуральный метод диагностики применяли только в отношении 2 пациентов.
При всех вариантах определения бактерии, за исключением диагностики H. pylori по сыворотке крови, для Санкт-Петербурга была зафиксирована более высокая частота назначения методов, верифицирующих инфекцию. В 4 случаях в Москве и в 2 – в Санкт-Петербурге эрадикационная терапия была назначена без оценки H. pylori-статуса.
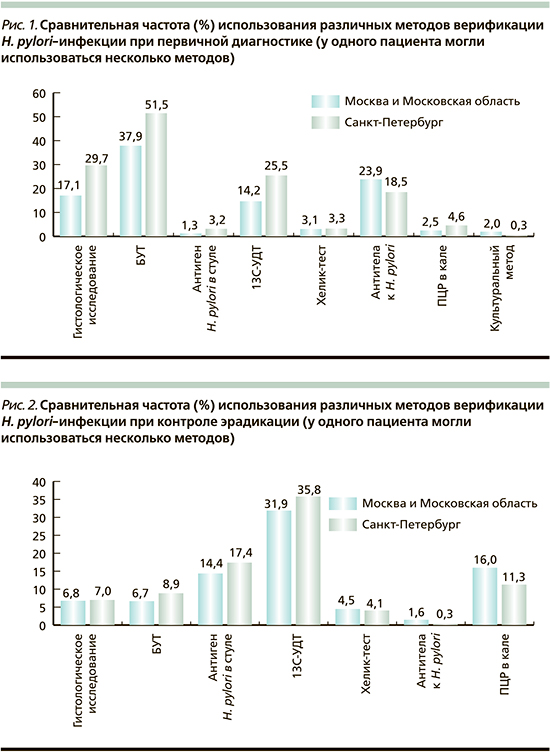
Для контроля эффективности лечения в обоих мегаполисах чаще применялись неинвазивные методы с чуть большей частотой в Санкт-Петербурге (рис. 2). Так, 13C-уреазный дыхательный тест был применен в 31,9 и 35,8% случаев, оценка антигена H. pylori в фекалиях – в 14,4 и 17,4% случаев соответственно в Москве и Санкт-Петербурге. В Московском регионе чаще, чем в Санкт-Петербурге, использовалась ПЦР-методика определения H. pylori в кале (16 против 11,3%).
У 11 пациентов Москвы и 2 пациентов Санкт-Петербурга серологический метод был выбран как способ оценки успешности проведенной терапии.
Контрольное эндоскопическое исследование проведено в 239 (34,7%) случаях в Москве и в 307 (39,1%) – в Санкт-Петербурге. Во время эзофагогастроскопии гистологическая оценка биоптатов была осуществлена в 6,8% случаев, БУТ – 6,7% в Москве. Соответствующие показатели для Санкт-Петербурга составили 7 и 8,9%. Культуральный тест для контроля эрадикации в северной столице не применялся, в Москве был использован только в отношении одного пациента.
Оценка эффективности эрадикационной терапии пациентов не проводилась приблизительно в равной доле случаев в двух регионах – у 7,7% в Москве и у 6,4% в Санкт-Петербурге.
Анализ используемых схем эрадикации показал, что классическая тройная терапия (ингибиторы протонной помпы – ИПП+амоксициллин+кларитромицин) перестала быть лидирующей в назначениях врачей двух крупнейших мегаполисов РФ (рис. 3). Она назначалась лишь в 17,4% случаев в столице и в 16,2% врачами Санкт-Петербурга. При этом в качестве антибактериальных препаратов в тройной схеме врачи в единичных случаях указывали джозамицин, метрони-дазол, и рифаксимин.

В Москве наиболее популярными в качестве терапии первой линии оказались схемы, содержвшие 4 компонента: классическая квадротерапия (34,4%) и тройная терапия, усиленная висмутом (34,3%). В Санкт-Петербурге самой назначаемой схемой терапии являлась классическая квадротерапия (36,2%). Схема стандартной тройной терапии с добавлением препаратов висмута использовалась только в отношении каждого пятого (22%) пациента.
Врачи обеих столиц в каждом десятом случае использовали схему эрадикационной терапии с различными сочетаниями лекарственных препаратов, не прописанную в международных и национальных согласительных документах в качестве терапии первой линии (категория «Другое» на рис. 3). Так, в Санкт-Петербурге зафиксированы 124 «уникальные» схемы лечения инфекции H. pylori.
Обращало на себя внимание значительное различие в частоте назначений гибридной терапии в двух рассматриваемых регионах. В Санкт-Петербурге данная схема применялась в 11,5% случаев, в Москве – лишь к 5 (0,7%) пациентам.
Важно отметить, что в единичных случаях применялся незарегистрированный в России препарат Пилера, содержащий субцитрат висмута, метронидазол и тетрациклин.
Следует подчеркнуть высокую частоту применения пробиотических форм в схемах эрадикации. В Москве 86,7% пациентов был назначен препарат данной группы, в 1% проводилась монотерапия H. pylori лизатами Lactobacillus reuteri. Аналогичные показатели северной столицы составили 89% (дополнительное применение пробиотиков в схемах эрадикации) и 0,9% (монотерапия лизатами Lactobacillus reuteri).
На рис. 4 представлены данные о длительности применения схем антибактериальной терапии. Как видно из рис. 4, в Москве преобладают 14-дневные схемы терапии (65,9%), в 18,3% случаев были назначены 10-дневные схемы, в подавляющем меньшинстве случаев была прописана 7-дневная схема лечения. В Санкт-Петербурге лишь половина врачей рекомендуют двухнедельный курс эрадикации, в 28,8% длительность лечения составила 10 дней, 13 пациентов принимали антибиотики только 7 дней.
Эффективность режимов терапии оценивали по критериям intention-to-treat (ITT, анализ у начавших терапию) и per protocol (PP, анализ у завершивших терапию по протоколу).
При оценке эффективности наиболее часто назначаемых антибактериальных схем 1-й линии выявлено, что вне зависимости от региона и схемы терапии частота успешной эрадикации возрастает при увеличении длительности лечения (табл. 3). Эффективность всех 10-дневных схем (ITT) не превышает 85%.
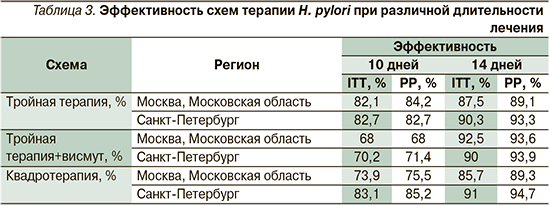
В Санкт-Петербурге при применении трехкомпонентной терапии длительностью 14 дней эффективность лечения достигает 90,3% (ITT), в Московском регионе данная схема не может считаться эффективной (87,5% ITT).
Добавление препаратов висмута в 14-дневные схемы терапии или использование классической квадротерапии в течение 2 недель обеспечивает достижение показателей эрадикации, превышающих 90%.
За время наблюдения в исследовании в Москве был зафиксирован 141 побочный эффект, 3 из которых расценены врачами как серьезные (диарея, артралгия, аллергия), что привело в 1 случае к отмене терапии. В Санкт-Петербурге наблюдалось 79 побочных эффектов терапии, 2 из которых признаны серьезными (крапивница, токсико-аллергическая реакция) с прекращением лечения.
В преобладающем большинстве случаев в качестве ИПП в схемах эрадикации как в Москве, так и в Санкт-Петербурге был назначен рабепразол (85,6 и 82,9% соответственно). Существенно реже использовались схемы с пантопразолом и омепразолом. Случаи применения лансопразола и эзомепразола были единичными. При назначении рабепразола врачи Московского региона отдали предпочтение оригинальному препарату рабепразол в 96,9% случаев, коллеги из Санкт-Петербурга – в 95,7% (табл. 4).

Обсуждение
Сравнительный анализ тактики ведения пациентов в двух крупнейших мегаполисах страны показал, что по основным рассматриваемых показателям подходы к диагностике и лечению не различаются у врачей Москвы и Санкт-Петербурга.
Несмотря на то что одними из факторов риска H. pylori в развитых странах принято считать старший возраст и мужской пол [17], в нашем исследовании чаще на прием к гастроэнтерологу обращались женщины среднего возраста с легкими диспепсическими проявлениями, что, вероятнее всего, связано с более ответственным и внимательным отношением к своему здоровью.
Согласно современным представлениям, H. pylori отводится главенствующая роль в патогенезе ряда заболеваний желудочно-кишечного тракта, включая хронический гастрит, пепсическую язву и злокачественные новообразования желудка [1], что нашло отражение в структуре заболеваний пациентов, обратившихся за медицинской помощью в нашем исследовании, где у подавляющего большинства пациентов диагностированы различные формы хронического гастрита и язвенной болезни. В то же время в соответствии с положениями Киотского консенсуса [18] и Маастрихт-V [4], а также согласно отечественным рекомендациям [19], H. pylori не является этиологическим фактором функциональной диспепсии, а к истинной функциональной диспепсии относят только те диспепсические симптомы, которые сохраняются, несмотря на успешно проведенную эрадикацию. В связи с этим выглядит некорректным наличие в графе «Забо-левание, ассоциированное с H. pylori» указание на различные формы функциональной диспепсии более чем в 15% случаев. Следует отметить крайне низкую (менее 1%) частоту диагностики сочетанных форм заболеваний (функциональная диспепсия и гастрит), что не соответствует мировым данным [20] и не позволяет в итоге эффективно воздействовать на все звенья патогенеза этого перекрестного патологического процесса.
В современных гайдлайнах нет единого метода, который бы был предложен в качестве определяющего при диагностике инфекции H. pylori, рекомендовано сочетание методов с учетом их достоинств, недостатков, а также с доступностью в конкретном регионе. Последние Маастрихтские соглашения [1] отдают предпочтение неинвазивным методам диагностики H. pylori с использованием т.н. стратегии test and treat (у пациентов моложе 45 лет первичная диагностика H. pylori неинвазивным методом с последующим лечением без использования эндоскопии). Однако в нашей стране предложенная тактика ведения не получила широкого распространения, поэтому при обращении пациента в подавляющем большинстве случаев в Москве и Санкт-Петербурге использовались инвазивные методы (в 57 и 81,2% соответственно), подразумевающие проведение эндоскопического исследования.
В то же время полученная в нашем исследовании достаточно высокая частота применения такого неинвазивного метода, как оценка антител к H. pylori в сыворотке крови (23,9% в Московском регионе и 18,5% в Санкт-Петербурге), также не может рассматриваться как оптимальная тактика. Серологический метод подтверждает лишь факт контакта макроорганизма с хеликобактерной инфекцией и иммунный ответ на нее, но не свидетельствует о текущем инфекционном процессе. Важно напомнить, что определение антител к H. pylori иммуноглобулинов G в крови может применяться только у ранее нелеченых больных и не рекомендовано для контроля эффективности эрадикации [21].
Еще одним контраргументом к такому широкому применению серологических методов для первичной диагностики инфекции является зависимость результатов серологического исследования от уровня распространенности H. pylori-инфекции. В популяции с низкой распространенностью НР-инфекции (менее 10%) точны лишь отрицательные результаты, при этом велик процент гипердиагностики. При высокой распространенности H. pylori, например, в российской популяции, напротив, точность отрицательного результата составляет всего около 63%. Поэтому серологические тесты должны быть адаптированы к региональным условиям. К примеру, при выполнении произведенных в западных странах тестов в популяции Китая и Японии тест-системы показывали большое число неопределенных промежуточных результатов [22].
Более высокие показатели применения всех тестов в Санкт-Петербурге связаны с более частым использованием одновременно нескольких методов диагностики у одного пациента. В то же время в 4 случаях в Москве и 2 – в Санкт-Петербурге эрадикационная терапия была назначена без какой-либо оценки H. pylori-статуса, что считается серьезным нарушением действующих гайдлайнов.
После эрадикации как в Москве, так и в Санкт-Петербурге чаще использовались неинвазивные методы диагностики (63,9 и 68,9% соответственно), что полностью соответствует рекомендациям экспертов. Тем не менее практически у каждого третьего пациента была проведена контрольная эндоскопия, но при этом забор биопатата для исследования на H. pylori у двух из трех осмотренных пациентов не проводился. Данная ситуация приводит к необходимости дополнительного назначения обследований, повышению финансовых расходов и потенциально ведет к сокращению числа пациентов с проведенной оценкой эффективности терапии. Важно понимать, что рубцевание язвы, эпителизация эрозий и визуально оцененная эндоскопистом положительная динамика состояния слизистой оболочки желудка еще не свидетельствуют об эффективности проведенной антихеликобактерной терапии.
К сожалению, несмотря на указанные ранее ограничения серологического метода в ряде случаев (13 пациентов), он продолжает применяться гастроэнтерологами в качестве контроля эрадикации, что является ошибкой. Вместе с тем следует указать на положительную тенденцию отказа от применения данной методики после лечения с течением времени. Так, еще в 2013 г. серологическое тестирование назначали 8,2% пролеченных пациентов [13]. Одним из позитивных трендов также можно рассматривать уменьшение числа пациентов, которым не был проведен контроль эффективности эрадикационой терапии. По сравнению с данными, приведенными в более ранних работах, частота неоцененных после лечения больных снизилась с 28 до 7% [13].
Анализируя полученные данные, можно отметить, что отдельные различия в частоте применения тестов по регионам РФ [14, 15], по всей видимости, говорят о том, что в каждой конкретной ситуации выбор диагностического теста определяется не столько клиническими показаниями и диагностическими характеристиками метода, сколько его доступностью, стоимостью, а где-то и личными убеждениями специалистов [23].
Одним из важных наблюдений данной работы является уход российских врачей, практикующих в Москве и Санкт-Петербурге, от назначения классической тройной терапии и 7-дневных схем лечения.
При сопоставлении данных об эффективности эрадикации, полученных в этом исследовании, и ранее опубликованных результатов российской выборки Европейского регистра ведения инфекции H. pylori [13, 15] следует отметить сходные результаты, свидетельствующие о неэффективности любых 10-дневных схем антибиотикотерапии.
В нашей работе применение тройной терапии в течение 14 дней обеспечило эффективность эрадикации более 85%, составив 87,5% (ITT) для Москвы и Московской области и 90,3% (ITT) для Санкт-Петербурга. Эти показатели выше отмеченных при анализе данный российского сегмента Hp-EuReg [13]. Наиболее вероятной причиной повышения эффективности стандартной тройной терапии, является доминирование оригинального рабепразола (Париет). По всей видимости, такие свойства Париета, как выраженный кислотоподавляющий эффект, собственная антихеликобактерная активность, минимальная зависимость от фенотипически детерминированных вариантов печеночного метаболизма и низкий риск межлекарственных взаимодействий, обеспечили лучшие показатели эрадикации.
Получены данные, согласно которым преобладающими в Москве и Санкт-Петербурге схемами считаются 10- и 14-дневные варианты квадротерапии (классическая или тройная усиленная висмутом). Добавление солей висмута к антибактериальным препаратам расценивается как один из наиболее действенных способов повышения эффективности терапии независимо от устойчивости к кларитромицину и позволяет даже преодолевать резистентность к метронидазолу [24]. В литературе описаны как двухкратные по 2 таблетке, так и четырехкратные варианты приема висмута по одной капсуле или таблетке, что не отражается на результатах лечения и обеспечивает уровни эрадикации ≥90% [25, 26]. Применяемые схемы не приводят к серьезным побочным эффектам, а имеющиеся побочные эффекты в большинстве случаев носят легкий характер и не служат причиной отмены терапии.
Значимым отличием между двумя мегаполисами является частота назначений гибридной терапии: 11,5% – в Санкт-Петербурге и только 0,7% – в Москве. Данный феномен оказался вызванным крайне широкой вариабельностью понимания врачами Санкт-Петербурга понятия «гибридная схема», когда любая схема терапии, подразумевающая изменение в режиме приема антибиотиков или их неклассическом сочетании, служила основанием для указания данного термина в заполняемых электронных историях болезни.
В связи с этим хотелось бы напомнить, что гибридная схема эрадикационной терапии представляет собой комплексный 14-дневный четырехкомпонентный протокол антихеликобактерного лечения без препаратов висмута и состоит из двух этапов.
В течение первых 7 дней назначается двойная схема (ИПП и амоксициллин) с переходом на четырехкомпонентную терапию в последующие 7 дней (ИПП, амоксициллин, кларитромицин и метронидазол/тинидазол). Разовые дозировки лекарственных средств не отличаются от таковых при использовании классических схем эрадикации: ИПП в стандартной дозе, амоксициллин 1 г, кларитромицин 0,5 г и метронидазол/тинидазол 0,5 г. Все препараты принимают 2 раза в сутки [27].
Кроме того, выявлены разные представления среди врачей как Москвы, так и Санкт-Петербурга о терминологии и составах других схем, рекомендованных международными и отечественными рекомендациями для лечения H. pylori [1, 3, 28]. Возможно, именно это привело к такому выраженному многообразию в выписываемых назначениях (более 120 «уникальных» схем эрадикационной терапии). В табл. 5 приведены названия и состав препаратов, входящих в общепринятые схемы антихеликобактерной терапии первой линии.

Заключение
Таким образом, была проведена сравнительная оценка реальной клинической практики лечения инфекции H. pylori в Москве, Московской области и Санкт-Петербурге и проанализировано ее соответствие международным и отечественным рекомендациям. Подходы к диагностике хеликобактерной инфекции и антибактериальной терапии в рассматриваемых регионах значимо не различаются и неоптимальны. Выявлены широкое разнообразие назначаемых антихеликобактерных схем, не всегда правильное применение диагностических методик, отсутствие в ряде случаев контроля эрадикации, что отражает недостаточную осведомленность практикующих врачей о положениях международных и отечественных гайдлайнов, что требует организации дополнительного обучения. Вместе с тем наметились положительные тенденции в виде ухода от тройных схем эрадикации, увеличения длительности терапии, использования в схемах препаратов висмута, что позволяет повышать эффективность эрадикации и преодолевать резистентность к антибактериальным препаратам.



