Введение
Демографическая ситуация, связанная с неуклонным старением населения, меняется во всем мире [1], Россия не исключение. Численность населения Российской Федерации на 01.01.2018 – 146,9 млн человек, из них пенсионеров – 46,5 млн, или 31,7%, По данным statdata от 01.01.2017 в Москве на долю населения в возрасте 60–64 лет приходилось 9610 человек, в возрасте 65–69 лет – 7637, в возрасте 70 и более – 13 230.
Современные терапевтические подходы позволили снизить заболеваемость и смертность, тем самым увеличив продолжительность жизни. Однако следующей ступенью в улучшении благосостояния общества должно стать повышение уровня и качества жизни лиц старшего возраста.
По данным Федеральной службы государственной статистики, 96,6% людей в России, обращающихся за амбулаторно-поликлинической помощью, это люди старше 55 лет. К 2024 г. ожидаемая продолжительность жизни в России вырастет с 72,7 до 78 лет, а здоровой жизни – с 63 до 67 лет. Данные показатели обозначены как задачи Национальной стратегии действий в интересах граждан пожилого возраста до 2025 г. Международный опыт показывает, что для большинства стран мира путь от продолжительности жизни в 73 года до продолжительности жизни в 78 лет занимал больше трех десятилетий. В скандинавских странах – 36–38 лет, в США – 31 год. Самые короткие сроки, известные в мире: 15 лет в Японии и 13 – в Эстонии. Перед РФ поставлена задача пройти этот путь за 6 лет.
Последние 5–7 лет жизни – период, когда люди нуждаются в уходе. Потребность в длительном уходе возрастает. Число пожилых людей, не способных более заботиться о себе, к 2050 г. возрастет в 4 раза (ВОЗ, 2014). Мировая тенденция старения населения и увеличения доли лиц старших возрастных групп выдвигает обществу много медицинских и социально-экономических задач.
Данные об особенностях формирования здоровья разных групп населения в процессе развития страны и ее отдельных регионов – важная информационная основа для разработки и осуществления мер по сохранению и укреплению общественного здоровья. В мире, в РФ, в частности, не проводится достаточно эпидемиологических исследований, которые изучали бы заболевания, гериатрические синдромы, а также потребности пожилых людей и лиц старческого возраста.
Наличие у пациента синдрома старческой астении служит неблагоприятным фоном для развития сопутствующих заболеваний, в частности сердечно-сосудистых, нарушений гормонального и иммунного статусов, а также сочетается со снижением мышечной массы, когнитивными расстройствами и многими другими заболеваниями. Однако синдром старческой астении потенциально обратим, поэтому своевременная диагностика поможет предотвратить развитие данного синдрома и связанных с ним возраст-ассоциированных заболеваний и состояний [2–6].
Таким образом, актуализация вопросов эпидемиологии хронических заболеваний и состояний у пожилых людей для последующей разработки программ контроля заболеваний считается приоритетной задачей для общей врачебной практики и гериатрии.
Цель исследования: эпидемиологическое изучение одномоментным сквозным методом (cross-sectional study) распространенности гериатрических синдромов и возраст-ассоциированных заболеваний в гериатрическом стационаре.
Методы
Работа выполнена в ГБУЗ ГВВ № 2 ДЗМ. В исследование были включены все пациенты старше 65 лет, находившиеся на стационарном лечении в госпитале ветеранов войн, давшие информированное согласие на участие в исследовании. В исследование были включены 159 человек, госпитализированных в различные отделения госпиталя (терапевтическое, кардиологическое, травматологическое, нейрохирургическое, неврологическое, лор-отделение, офтальмологическое, отделение сосудистой хирургии, гнойной хирургии, паллиативное отделение). Участники были разделены на три возрастные группы (65–74, 75–84, >85), а также по полу (мужчины и женщины). Процедуры исследования включили интервьюирование, изучение историй болезней. Также всем участникам была проведена комплексная гериатрическая оценка (КГО), включившая междисциплинарную оценку физического, психического состояния здоровья, социальных отношений, удовлетворенности качеством жизни среди пожилых людей с использованием индивидуальной регистрационной карты участника, в которую входил валидированный скрининговый опросник «Возраст не помеха» для выявления синдрома старческой астении. Название опросника подсказывает врачу параметры, требующие оценки (В – вес, ЗP – зрение, С – слух, Т – травмы, Н – настроение, П – память, М – моча, Х – ходьба). На консультацию к врачу-гериатру направлялись пациенты, набравшие по шкале 5 и более баллов. Пациентам, набравшим 3–4 балла, для утончения наличия синдрома старческой астении проводилась краткая батарея тестов физической активности. В случае если пациент набрал 0–2 балла по опроснику «Возраст не помеха», врач подозревал наличие синдрома старческой астении (например, у пациента с тяжелыми когнитивными нарушениями), а также в случае, если врач сомневался в наличии синдрома старческой астении при результате 5 и более баллов (например, у пациента с депрессией), также может быть дополнительно проведена краткая батарея тестов физической активности. В условиях ограниченности по времени для выявления синдрома старческой астении при результате по шкале «Возраст не помеха» 3 или 4 балла вместо краткой батареи тестов физической активности может использоваться кистевая динамометрия, оценивающая силу пожатия. Кроме того, все пациенты были оценены по гериатрической шкале депрессии GDS-15, шкале базовой активности в повседневной жизни (индекс Бартел), шкале повседневной инструментальной активности (Lowton IADL), тестам для оценки физической активности (SPPB), по тесту Мини-Ког. Размер выборки предварительно не рассчитывали.
Результаты
По результатам опросника «Возраст не помеха» у всех исследуемых пациентов был выявлен синдром старческой астении (≥3 положительных ответов).
Наиболее распространенными заболеваниями оказались остеоартроз (100% в мужской и женской группах) и артериальная гипертензия (97% среди мужчин и 98% среди женщин) во всех возрастных группах. Хроническая сердечная недостаточность и стабильная стенокардия заняли вторые позиции. Также более половины (62%) мужчин от 65 лет и старше страдали заболеваниями простаты.
Менее чем у половины участников исследования были отмечены и другие заболевания, которые так или иначе связаны с сердечно-сосудистой патологией: инфаркт миокарда в анамнезе (муж>жен, 22, 20% соответственно), фибрилляция предсердий (приблизительно одинаково). Такие заболевания, как инсульт и/или транзиторная ишемическая атака, сахарный диабет (1 или 2 типа), язвенная болезнь желудка и/или двенадцатиперстной кишки, среди женщин встречались чаще (рис. 1, 2)
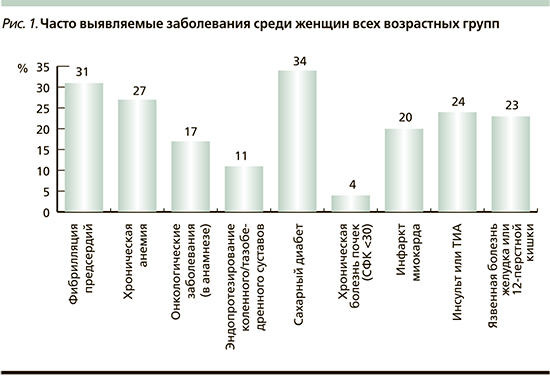
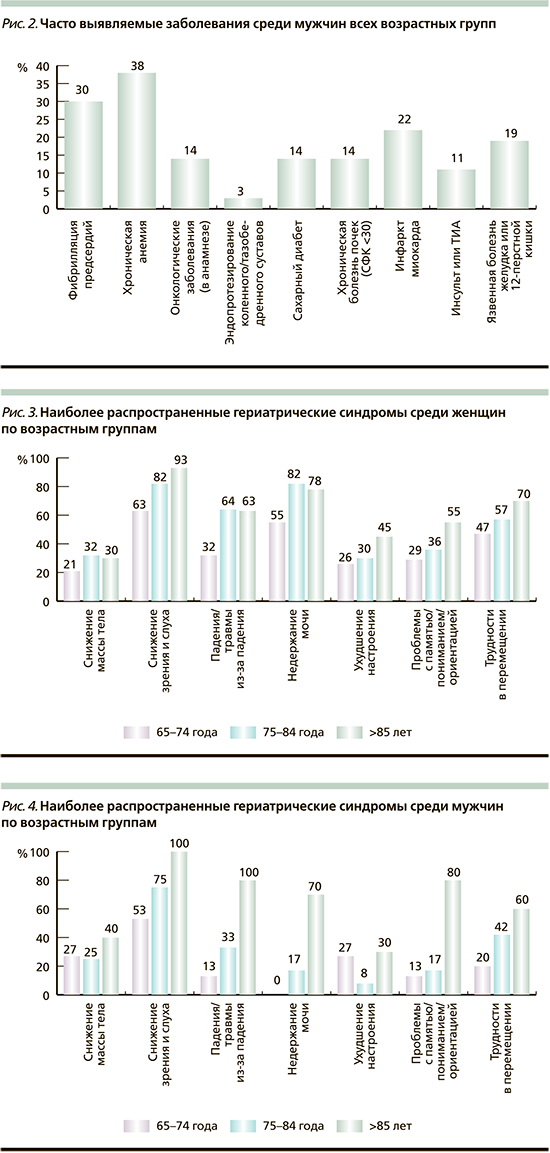
Среди гериатрических синдромов наиболее распространенными были нарушение памяти/понимания/ориентации, трудности в перемещении, падения и связанные с ними травмы, снижение зрения и слуха, недержание мочи, снижение массы тела. Распространенность увеличивалась с возрастом – чем старше группа, тем чаще встречались синдромы. Также можно отметить, что более 50% женщин и мужчин всех возрастных категорий страдали от нарушений органов слуха (снижение) и зрения (катаракта, глаукома, выполненные оперативные вмешательства по поводу этих заболеваний). Отметим, что в группе женщин недержание мочи беспокоило более половины пациенток (55% в группе от 65 до 74 лет, 82% в группе 74–85, 78% среди пациенток >85 лет) (рис. 3, 4)
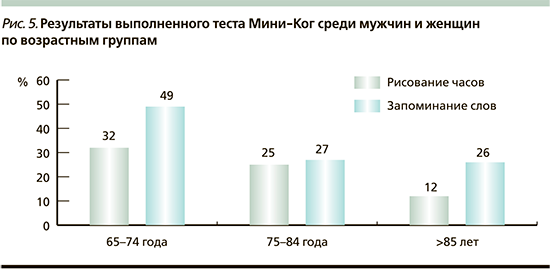
Примечательны результаты теста Мини-Ког, где пациентам предлагалось нарисовать часы и отметить определенное время, а также запомнить три названные исследователем слова и воспроизвести их спустя некоторое время. Справились с данным заданием из 159 человек менее половины исследуемых, а увеличение возраста соответствовало ухудшению результатов (рис. 5).
Обсуждение
В настоящем исследовании впервые проведен анализ встречаемости гериатрических синдромов и возраст-ассоциированных заболеваний в гериатрическом стационаре. Проведенный анализ позволил констатировать высокую частоту старческой астении среди больных этой категории (в 100% случаев). По итогам исследования видно, что среди всех исследуемых пациентов с синдромом старческой астении худшие результаты (более половины пациентов не справились с заданием) выявлены в когнитивной сфере.
Наиболее распространенными остаются сердечно-сосудистые заболевания, такие как артериальная гипертензия, стабильная стенокардия, хроническая сердечная недостаточность. Среди мужчин распространены заболевания простаты, среди женщин самый беспокоящий синдром – недержание мочи. Пациенты обеих групп в большинстве своем страдают нарушениями со стороны органов зрения и слуха.
Заключение
Распространенность заболеваний и частота выявления синдромов с возрастом увеличиваются. Старческая астения – наиболее распространенное гериатрическое состояние, связанное с высокой заболеваемостью и инвалидностью. При своевременном выявлении возможно улучшить качество жизни пожилого человека, замедлив прогрессирование функциональных нарушений организма.
Эти данные негативно характеризуют прогнозируемую на ближайшее время региональную тенденцию динамики показателей заболеваемости у анализируемого контингента населения. Они должны быть учтены при решении вопросов сохранения и укрепления здоровья подрастающего поколения, в т.ч. при формировании региональных социальных программ и программ здравоохранения.
Источник финансирования. Иссле-дование выполнено по гранту: ПЗ-20170928603 «Разработка нового многофункционального средства метаболической коррекции гомеостаза при критических состояниях различных заболеваний».


