Введение
На сегодняшний день практика клинических наблюдений свидетельствует, что за последние 10 лет хронические бронхолегочные заболевания (БЛЗ) у детей подверглись существенной трансформации. Это связано с лучшим понимаем этиопатогенетических механизмов, совершенствованием диагностических методов, трансформацией терапии больных с применением новых генно-инженерных препаратов [1–4].
Благодаря новым знаниям обширная группа ранее не дифференцируемых хронических неспецифических заболеваний легких распалась на множество ранее не известных врачам патологий, включая редкие (орфанные) заболевания. В связи с изменением этиологических факторов и терапевтических подходов из клинического наблюдения практически выпали гнойные формы хронических БЛЗ, не стало амилоидоза, исключительно редко встречаются мешотчатые бронхоэктазы неясной этиологии, да и сама бронхоэктатическая болезнь у детей стала значительно более редкой. Хроническая пневмония вовсе «исчезла», распавшись, по сути, на хронический бронхит и бронхоэктатическую болезнь [2, 4].
Течение хронических БЛЗ за счет современных методов терапии также претерпело значительные изменения. Эволюционирует и характер микробиоты с вариантами резистентности, и фенотип заболевания, характеризующийся частотой и кратностью обострений, а также полиморфизмом сопутствующих заболеваний [1, 2].
Цель исследования: сравнение вариантов течения, характера функциональных изменений и особенностей микробиоты дыхательных путей у детей с различными формами хронических БЛЗ на современном этапе.
Методы
В ходе исследовательской работы обследованы 98 детей с хроническими неспецифическими заболеваниями легких, проходивших лечение в пульмонологическом отделении ГБУЗ АО «ОДКБ им. Н.Н. Силищевой» (Астрахань) за период с 2016 по 2019 г.
Все пациенты были подразделены на две основные группы. Первую составили дети в возрасте от 2 до 17 лет 11 месяцев 29 дней (7,67±0,54 года) с первичными хроническими заболеваниями легких (n=42). Группа была представлена такими нозологическими формами, как хронический бронхит (n=30; средний возраст – 8,0±0,67 года) и облитерирующий бронхит (облитерирующий бронхиолит; n=12; средний возраст– 6,83±0,84 года).
Во вторую группу вошли пациенты в возрасте от 1 месяца до 17 лет 11 месяцев 29 дней (8,77±0,75 года) с заболеваниями легких, сформировавшимися либо на фоне пороков развития (n=10; средний возраст – 6,60±1,27 года), либо вследствие генетической мутации (муковисцидоз [n=34; средний возраст – 9,0±1,09 года], первичные иммунодефициты [n=12; средний возраст – 10,67±1,05 года]). В группе пациентов с первичными хроническими заболеваниями легких наблюдались 24 (57,1%) мальчика и 18 (42,9%) девочек; в группе пациентов с вторичными хроническими заболеваниями легких мальчиков и девочек было обследовано равное количество – по 28.
Диагнозы, согласно нозологическим формам, верифицировались на основании данных комплексного обследования с учетом клинических и анамнестических данных, а также стандартизированного обследования (лабораторного и инструментального), согласно классификации клинических форм БЛЗ у детей.
Статистическая обработка данных была проведена методами вариационной статистики. Для оценки значимости различий между фактическим количеством исходов, выявленным в результате исследования, и теоретическим количеством, которое можно было ожидать в изучаемых группах при справедливости нулевой гипотезы, нами использовался непараметрический метод статистики – критерий χ2 Пирсона. В том случае если при анализе четырехпольных таблиц хотя бы в одной ячейке число ожидаемого явления у нас было меньше 10, то нами рассчитывался критерий χ2 с поправкой Йейтса.
Результаты
Основной фенотипической характеристикой хронических БЛЗ служат кратность и тяжесть обострений, а также степень дыхательной недостаточности, в основе которой лежит нарушение газообмена в легких. Согласно полученным результатам, у пациентов второй группы обострения диагностировались достоверно реже, чем первой (табл. 1). По всей видимости, это может быть обусловлено наличием постоянной базисной противовоспалительной терапии больных муковисцидозом и первичными иммунодефицитами, что обеспечивает повышение контроля над заболеванием, более длительную ремиссию и приводит к снижению кратности обострений. У пациентов с первичными хроническими заболеваниями легких госпитализации регистрировались достоверно чаще, а именно ≥3–4 раз в год. Высокая кратность обострений связана, с одной стороны, с отсутствием постоянной медикаментозной терапии, с другой – с высоким уровнем социализации пациентов, что повышает риск инфицирования вирусными и бактериальными агентами – основными триггерами обострения хронического бронхолегочного процесса.
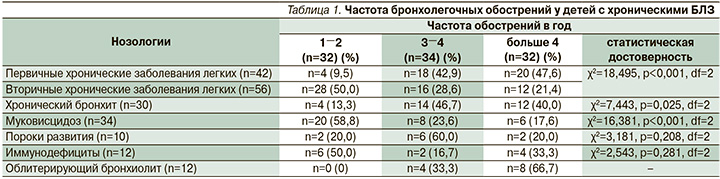
Согласно результатам статистического анализа, у пациентов первой и второй групп преобладали обострения средней тяжести (76,2 и 71,4% соответственно; табл. 2). При разделении по нозологическим формам отмечено, что при хроническом бронхите, муковисцидозе, пороках развития и облитерирующем бронхиолите тяжесть обострений в большинстве случаев также была расценена как среднетяжелая.
В то же время при первичных иммунодефицитных состояниях достоверно чаще диагностировались тяжелые обострения, что связано с неконтролируемым воспалительным процессом, обусловленным основным генетическим дефектом.
Основной характеристикой тяжести обострений является дыхательная недостаточность. Согласно статистическим данным, между группами обнаружены достоверные различия (χ2=17,884; p<0,001, df=2). А именно: при первичных хронических БЛЗ достоверно чаще встречается острая дыхательная недостаточность 2–3-й степеней, в то время как у пациентов 2-й подгруппы статистически значимо преобладает 0–1-я степени.
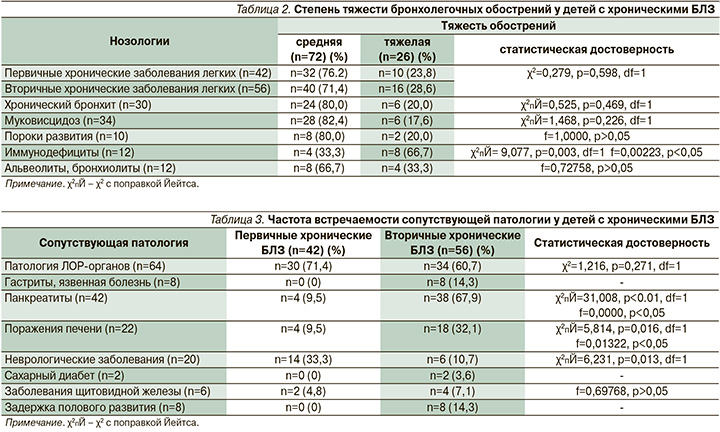
Хронические заболевания легких, сопровождающиеся наличием гипоксического состояния, могут быть ассоциированы с рядом коморбидных состояний, имеющих единые патогенетические механизмы или изолированных от основного заболевания. При статистическом анализе выявлены достоверно значимые различия между группами (табл. 3).
У детей с менделирующими заболеваниями достоверно чаще встречались реактивные изменения поджелудочной железы и печени (табл. 3). Поражения печени были представлены в виде жирового гепатоза и цирроза. По всей видимости, доминирование поражения печени при вторичных хронических заболевания легких ассоциировано с главным генетическим дефектом, в частности, при муковисцидозе, ассоциированном с развитием холестаза, нарушением работы гепатоцитов с дальнейшей реализацией морфологических изменений в органе.
При первичных хронических БЛЗ достоверно чаще по сравнению с пациентами второй группы встречались поражения центральной нервной системы в форме детского церебрального паралича и/или эпилепсии. Подобная ассоциация связана с нарушением санационной способности бронхов у данной категории больных, что вызвано изменением рефлекторной цепи и терапией противоэпилептическими препаратами (вызывающими выраженную бронхорею), приводящими к хронизации бронхолегочного процесса.
Несмотря на то что представители грамположительной микрофлоры обнаруживались у детей обоих подгрупп, ее достоверное преобладание наблюдалось у пациентов с первичными хроническими БЛЗ (90,5 против 64,3%; табл. 4). В то же время изолированный высев грамотрицательной флоры наблюдался только у пациентов с муковисцидозом. Смешанный характер микробиоты отмечен у пациентов как с первичными, так и со вторичными хроническими БЛЗ, однако больные второй в этом отношении лидировали (21,4 против 9,5%).
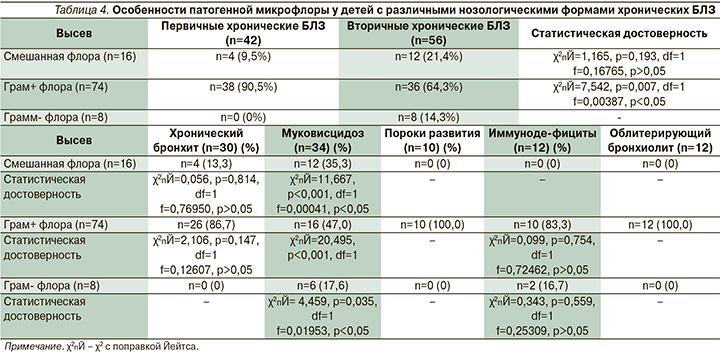
Микробиологический пейзаж у обследованных детей отличался разнообразием флоры, что обусловливало специфичность воспалительного процесса, особенности течения основного заболевания, а также определяло тактику терапии. Среди всего многообразия патогенных микроорганизмов нами оценивалась частота встречаемости стрептококковой, стафилококковой, синегнойной, сепационной и грибковой инфекций. Было показано значимое преобладание стафилококковой инфекции у пациентов с первичными хроническими БЛЗ и грибковой инфекции у детей с вторичными БЛЗ. Обнаружение при микробиологическом обследовании грибов рода Candida у больных муковисцидозом и первичным иммунодефицитом объясняется особенностями терапии, а именно длительным использованием ингаляционных антибиотиков.
В зависимости от длительности обнаружения инфекционного агента в дыхательных путях различают персистирующую инфекцию и хронический высев (табл. 5).
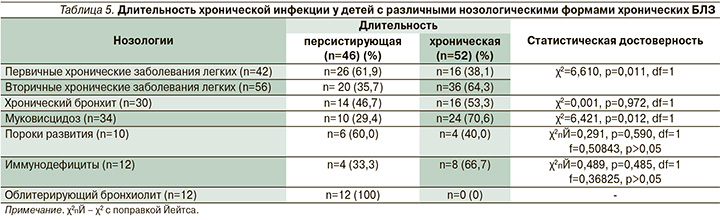
Во второй группе в микробиоте дыхательных путей достоверно чаще встречался хронический высев возбудителя. Среди детей с первичными БЛЗ хроническое носительство наблюдалось лишь у 38,1% пациентов.
Согласно рекомендациям по оказанию медицинской помощи пациентам с заболеваниями легких от 2011 г., определение функциональных показателей по данным спирометрии служит «золотым» стандартом, отражающим функцию легких. С учетом возрастного состава обследуемой когорты исследование проводилось двумя методами: у детей младшего возраста (до 5 лет) с помощью бронхофонограммы; старше 5 лет, когда становится возможным проведение адекватных дыхательных паттернов, с помощью спирометрии. В зависимости от полученных данных результаты интерпретировались как рестриктивные, обструктивные или смешанные.
При проведении бронхофонограммы наблюдались изменения проходимости как изолированно нижних дыхательных путей, так и в виде смешанных нарушений на уровне средних и нижних отделов (табл. 6).
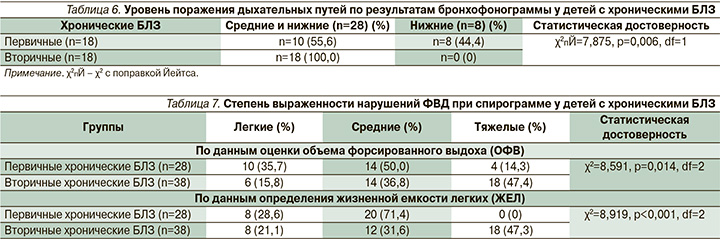
Согласно полученным данным, у детей обоих групп превалировали тотальные изменения бронхиального дерева, причем при менделирующих заболеваниях количество таких пациентов было большим: 100,0 против 55,6% в первой группе.
При исследовании функции внешнего дыхания (ФВД) методом спирографии доминировали изменения обструктивно-рестриктивного характера.
Согласно классификации, мы провели ранжирование изменений скоростных показателей ФВД по данным спирограммы на легкие (до 80% от нормы), умеренные (60–80% от нормы) и тяжелые (ниже 60% нормы). У детей первой группы превалировали изменения легкой и средней степеней, в то время как у пациентов второй подгруппы (с наследственными заболеваниями) в большинстве случаев регистрировались низкие скоростные значения (табл. 7).
Обсуждение
Основной фенотипической характеристикой хронических БЛЗ служат кратность и тяжесть обострений, а также степень дыхательной недостаточности, в основе которой лежит нарушение газообмена в легких. Комплексный анализ, проведенный в результате исследования свидетельствует, что дети с меделирующими заболеваниями по кратности обострений уступали пациентам с хроническим бронхитом и облитерирующим бронхиолитом. По всей видимости, это может быть обусловлено внедрением в протоколы лечения постоянной базисной противовоспалительной терапии, включающей прием генно- инженерных муколитических препаратов (дорназа – альфа), ингаляционных и системных антибиотиков, человеческих иммуноглобулинов, что обеспечивает повышение контроля над заболеваниями и продлевает период ремиссии. В тоже время, родители детей с муковисцидозом в подавляющем большинстве случаев были привержены вакцинации как против гриппа, так и согласно национальному календарю прививок, что так же благоприятно сказывалось на снижении кратности обострений. Отмечено, что родители пациентов из 2 группы крайне настороженно относились к первым симптомам обострения у своих детей и всегда своевременно обращались за медицинской помощью, что способствовало уменьшению числа тяжелых воспалительных процессов.
Высокая частота обострений у пациентов с первичными хроническими заболеваниями легких связана, с одной стороны, с отсутствием постоянной медикаментозной терапии, с другой – с высоким уровнем социализации пациентов, что повышает риск инфицирования вирусными и бактериальными агентами – основными триггерами обострения. По совокупности клинико-лабораторных показателей у больных как в первой, так и во второй группе, тяжесть обострения оценивалась, как среднетяжелая. Исключение составили больные с ПИД, что обусловлено неконтролируемым воспалительным процессом, ассоциированным с основными генетическими дефектами.
Хронические заболевания легких, сопровождающиеся наличием гипоксического состояния и могут быть ассоциированы с рядом коморбидных патологий, имеющих либо единые патогенетические механизмы, либо быть изолированными от основного заболевания. У детей с менделирующими заболеваниями достоверно чаще встречались реактивные изменения поджелудочной железы и печени. Поражения печени были представлены в виде жирового гепатоза и цирроза. По всей видимости, доминирование поражения печени при вторичных хронических заболевания легких ассоциировано с главным генетическим дефектом, в частности, при муковисцидозе, который ассоциирован с развитием холестаза, нарушением работы гепатоцитов с дальнейшей реализацией морфологических изменений в органе.
В ходе работы было выявлено, что при первичных хронических БЛЗ достоверно чаще встречались поражения центральной нервной системы в форме детского церебрального паралича и/или эпилепсии. Установлено, что стойкость и выраженность респираторных симптомов в данной группе поддерживаются наличием микроаспирации, гастро-эзофагальным рефлюксом, рвотой, нарушением глотательных механизмов, неэффективностью кашлевого рефлекса, и как следствие, изменением санационной способности бронхов, приводящие к хронизации бронхолегочного процесса.
Доказана роль микробиоты дыхательных путей на характер воспаления при ХНЗЛ. Микробиологический пейзаж у обследованных детей отличался разнообразием флоры, что обусловливало специфичность воспалительного процесса, особенности течения основного заболевания, а также определяло тактику терапии. Среди всего многообразия патогенных микроорганизмов нами оценивалась частота встречаемости стрептококковой, стафилококковой, синегнойной, сепационной и грибковой инфекций. Было показано значимое преобладание стафилококковой инфекции у пациентов с первичными хроническими БЛЗ и грибковой инфекции у детей с вторичными БЛЗ. Обнаружение при микробиологическом обследовании грибов рода Candida у больных муковисцидозом и первичным иммунодефицитом объясняется особенностями терапии, а именно длительным использованием ингаляционных антибиотиков.
Заключение
Таким образом, согласно полученным результатам, на современном этапе, несмотря на то что, хотя у педиатрических пациентов с хроническим бронхолегочным процессом, обусловленным генетическими мутациями или пороками развития, наблюдается более агрессивный характер микрофлоры дыхательных путей и большее снижение функциональных показателей, кратность и тяжесть обострений у них ниже, чем у детей с хроническими БЛЗ, сформировавшимися на первоначально интактных легких. Это связано с постоянной противовоспалительной антибактериальной терапией (основой базисного лечения данной категории больных), низкой социализацией и высокой настороженностью родителей по отношению к первым симптомам обострения и их своевременным обращением за медицинской помощью.
Вклад авторов
Концепция и дизайн исследования – И.В. Вязовая, С.Д. Ихсанов.
Сбор и обработка материала – И.А. Аверина.
Статистическая обработка данных – С.Д. Ихсанов.
Написание текста – И.В. Вязовая.
Редактирование – И.В. Вязовая, С.Д. Ихсанов.


