Актуальность
Склероатрофический лихен (ЛС) — хронический рецидивирующий воспалительный дерматоз неизвестной этио-логии, поражающий преимущественно детей и женщин в менопаузе, но в последнее время нередко встречающийся и у лиц среднего возраста. В то время как поражения ЛС могут развиваться на любом участке кожного покрова в любом возрасте у обоих полов, в 85–98% случаев существует предрасположенность к аногенитальной области, причем более высокая частота возникновения наблюдается у женщин до менархе и после менопаузы [1, 2]. Клинические проявления ЛС варьируют от поражений в виде пятна, которые впоследствии трансформируются в склеротические бляшки, а их результатом являются изменения, затрагивающие мочеполовую систему и приводящие к сексуальной дисфункции, также у этих женщин повышается риск развития плоскоклеточной карциномы вульвы [3]. Хотя ЛС рассматривается как редкое состояние, он является одним из наиболее распространенных причин зуда вульвы и служит наиболее распространенной формой структурных изменений в области вульвы. Тем не менее на сегодняшний день многое в патогенезе, гистологических диагностических критериях и в лечении ЛС остается неопределенным, дискуссии продолжаются даже спустя более чем столетие с момента его первого клинического описания, представленного в 1887 г. [4]. Более того, поскольку патология расположена в интимных анатомических областях, пациенты реже обращаются за лечением; таким образом, еще больше усугубляется его течение. Все это обусловливает необходимость поиска новых малоинвазивных методов коррекции данной патологии.
Определенные перспективы связывают с применением лазерных методов, влияющих на возрастные морфоструктурные и морфофункциональные нарушения. Среди них, по мнению ряда авторов, фракционные неаблативные лазерные методики, более всего отвечающие требованиям безопасности [5].
Фракционное неаблативное лазерное воздействие на кожу способствует реструктуризации дермы за счет термически опосредованной индукции неоколлагенеза и пролиферации фибробластов в ответ на избирательное повреждение отдельных ее элементов, а также обладает коротким реабилитационным периодом в отличие от альтернативных аблативных лазерных процедур [6, 7].
Вместе с тем в последние годы появилось множество публикаций, демонстрирующих положительный терапевтический эффект аутологичной плазмы, обогащенной тромбоцитами (БоТП) [8].
По данным ряда клинических исследований, обе технологии зарекомендовали себя как высокоэффективные в коррекции инволютивных изменений кожи.
Целью исследования было провести оценку эффективности комбинированного применения БоТП и фракционного лазерного излучения в терапии склероатрофического лихена вульвы (САЛВ).
Методы
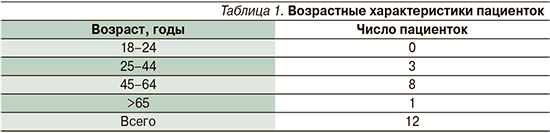
Наблюдаемую группу составили 12 женщин с клинически и гистологически верифицированным диагнозом САЛВ. Возрастной состав пациенток представлен в табл. 1.
Критерии исключения: наличие инфекционного процесса во влагалище на момент включения в исследование, инфекционные заболевания, беременность, злокачественные новообразования, индивидуальная повышенная чувствительность к гепарину, нарушение сроков контрольных визитов и условий протокола.
Давность заболевания составила у 3 женщин 2 года, остальные пациентки имели продолжительность до года. Пять из 12 женщин на момент включения в исследование получали топические глюкокортикостероиды (ГКС), остальные применяли наружные препараты, не относящиеся к рекомендованным для лечения САЛВ: метилурациловую мазь, облепиховое масло, декспатенол крем.
Оценку симптомов проводили до начала лечения, а также через 1 и 3 месяца после окончания лечения с использованием шкалы дерматологического индекса качества жизни (ДИКЖ). Оценку площади поражения проводили до начала лечения и через 3 месяца после его окончания с помощью индекса оценки площади ЛС (LSS), оценку выраженности клинических проявлений – с помощью индекса активности ЛС (LSA).
Аутологичную плазму с тромбоцитами получали по методике Plasmolifting, для чего венозную кровь отбирали в специальную пробирку и центрифугировали при 3500 об/мин в течение 5 минут, после чего плазму набирали в шприц и вводили в очаги поражения после предварительно выполненной аппликационной анестезии. Объем вводимой плазмы определялся площадью поражения и варьировался от 4 до 8 мл на одно введение. Частота введений – 1 раз в 10–12 дней, первое введение – за 2 недели до первой лазерной процедуры, далее – через 14 дней после каждой лазерной процедуры, всего 4 введения.
Фракционное лазерное воздействие в области вульвы проводили СО2 фракционным лазером Lutronic в следующем режиме: размер луча – 120 микрон, максимальная мощность – 30 Вт, энергия импульса – 30 мДж, плотность – 100–200 точек/см2, число проходов – 2, очаги гиперкератоза обрабатывали дополнительно двумя проходами лазерного луча, интервал между процедурами – 4 недели, всего – 3 процедуры. Между сеансами пациентки получали эмоленты и топические репаранты, а после процедуры и в течение первых 72 часов местно холод и анальгетики.
Все этапы лечения проходили в ООО «Клиника Игнатовского» (Санкт-Петербург) по направлениям из женских консультаций и частных клиник Санкт-Петербурга после получения добровольного информированного согласия на процедуру обследования и лечения.
Результаты
До начала лечения по результатам опроса с использованием ДИКЖ 3 пациентки оценили свои симптомы в интервале от 21 до 30 баллов и 9 – в интервале от 11 до 20 баллов.
Результаты оценки площади поражения области вульвы с использованием индекса LSS до лечения представлены в табл. 2.

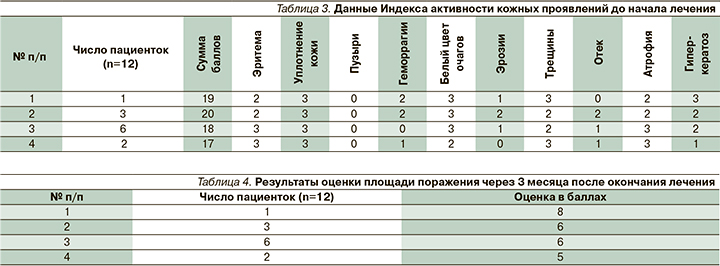
Данные Индекса активности кожных проявлений до начала лечения представлены в табл. 3.
Процедура инъекций аутологичной плазмой переносилась хорошо, невыраженная болезненность в очагах введения продолжалась не более суток и не требовала медикаментозного лечения. В редких случаях отмечались геморрагии в местах введения плазмы.
Процедура лазерного воздействия у всех пациенток сопровождалась отеком, гиперемией и болезненностью, максимально выраженными в течение 72 часов после процедуры, и потребовала применения холода и анальгетиков в первые 2–3 суток.
Проведенная терапия продемонстрировала выраженную положительную динамику кожного процесса у большинства пациенток (n=10), лишь 2 женщины отметили улучшение, но указали, что ожидали более выраженного эффекта от лечения, вместе с тем заметив, что результаты применения комплексного применения аутологичной плазмы в сочетании с лечением фракционным СО2-лазером, по их мнению, оказали более выраженный эффект, чем просто применение крема с ГКС. Что касается данных ДИКЖ, то через месяц после лечения 3 человека оценили свои симптомы в интервале от 2 до 5 баллов, 5 – в интервале от 6 до 10 и 4 – в интервале от 0 до 1 баллов, т.е. заболевание не оказывало влияния на качество жизни. При проведении опроса через 3 месяца после окончания лечения динамика ДИКЖ не изменилась у всех пациенток.
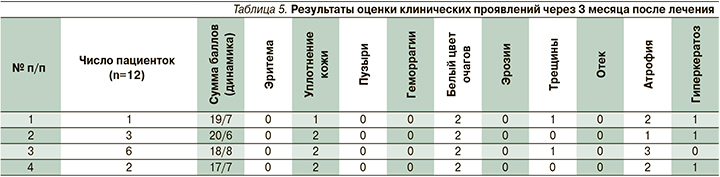
Результаты оценки площади поражения через 3 месяца представлены в табл. 4.
Результаты оценки клинических проявлений через 3 месяца после лечения (Индекс LSA) представлены в табл. 5.
Обсуждение
Склероатрофический лихен вульвы (САЛВ) относится к предраковым заболеваниям вульвы, следовательно, представляется важным поиск новых малоинвазивных методов лечения, которые могли бы послужить альтернативой топическим ГКС. Появление публикаций о высокой эффективности комбинированных методов воздействия на кожу, стимулирующих репаративные процессы, а также данных немногочисленных наблюдений о комбинированном применении БоТП и СО2 фракционного лазерного воздействия при лечении САЛВ создает предпосылки к дальнейшему изучению этой методики.
Введение аутологичной плазмы предполагает стимулирование в коже репаративных процессов за счет ряда тромбоцитарных факторов, прежде всего неоангиогенеза, а также обеспечивает противовоспалительный эффект. Воздействие СО2 фракционного лазера позволяет запустить процессы неоколлагенеза за счет микроаблативного воздействия.
Наиболее динамично изменялись показатели Индекса активности кожных проявлений (LSA), достаточно быстро регрессировали такие признаки, как эритема, гиперкератоз, уплотнение кожи. В результате проведенного лечения части пациенток так и не удалось достичь полного регресса таких признаков, как атрофия и белый цвет очагов, хотя отмечено значительное порозовение этих участков, что косвенно свидетельствует о восстановлении трофических процессов в пораженной коже.
Заключение
Проведенное на небольшой группе пациенток наблюдение комбинированного применения БоТП и СО2 фракционного лазерного воздействия продемонстрировало хорошую эффективность, позволило пациенткам отказаться от применения топических ГКС, а также улучшило показатели качества жизни. Целесообразно проведение дальнейших исследований с целью оценки долговременности эффекта от проведенной терапии.


