Обоснование
Одним из самых распространенных заболеваний эндокринной системы является гипотиреоз (ГТ) – снижение функции щитовидной железы (ЩЖ) в исходе различных ее заболеваний [1, 2]. Распространенность манифестного первичного ГТ в популяции составляет 0,2–2,0%, субклинического – до 10% у женщин и до 3% у мужчин. Наибольшей частоты ГТ достигает среди женщин старшей возрастной группы, где распространенность достигает 12% [3].
Основными причинами ГТ являются хронический аутоиммунный тиреоидит, операции на ЩЖ по поводу диффузного токсического зоба, многоузлового зоба или рака ЩЖ. Легкий и умеренный йодный дефицит не приводит к развитию ГТ у взрослых людей, поскольку ЩЖ за счет интенсификации синтеза тиреоидных гормонов и зачастую за счет формирования зоба его компенсирует. К ГТ может приводить тяжелый, длительно существующий йодный дефицит [4].
Клиническая картина ГТ разнообразна и может протекать как с многочисленными жалобами, так и латентно примерно у трети больных. Такой полиморфизм заболевания обусловлен различной степенью выраженности и длительности дефицита тиреоидных гормонов, а также определяется возрастом манифестации и наличием у пациента сопутствующих заболеваний. Классические симптомы ГТ хорошо известны и подробно описаны в литературе [4–6]. Здесь хотелось бы остановиться на основных диагностических сложностях и типичных ошибках.
Весьма характерная группа ошибок обусловлена доминированием при ГТ какого-то одного симптома и слабой выраженностью других, что приводит к неправильной трактовке имеющегося заболевания. Другие сложности могут быть обусловлены тем, что больному устанавливается масса различных «диагнозов» под каждый симптом больного, при этом большинство из них патогенетически обусловлены только одним ГТ [7, 8]. Такие «неправильные» диагнозы затрудняют своевременную диагностику и терапию ГТ, соответственно, не приводят к значимому улучшению самочувствия пациента [8, 9]. При таком подходе больной вынужден неоднократно госпитализироваться и обследоваться, что сказывается не только на качестве его жизни, но и на материальном благосостоянии.
Одним из органов-мишеней при ГТ является сердце, которое зачастую поражается в первую очередь. Существует термин «микседематозное сердце», или «гипотиреоидная кардиомиопатия», для обозначения специфического поражения сердца при снижении функции ЩЖ. К причинам сердечной дисфункции при ГТ относятся отек мышечных волокон и интерстициальной ткани сердца, слизистый отек миокарда и перикарда, выпот в полости перикарда, снижение тонуса миокарда, миогенная дилатация, нарушение микроциркуляции, электрическая нестабильность миокарда, атеросклероз коронарных сосудов, сопутствующая анемия [2, 10].
Клинический случай
Пациентка Т. 66 лет поступила в терапевтическое отделение госпиталя Медико-санитарной части Министерства внутренних дел Российской Федерации по Кабардино-Балкарской Республике (МСЧ МВД по КБР) с жалобами на общую слабость, снижение памяти, чувство тревоги, одышку, усиливающуюся в горизонтальном положении и при незначительных физических нагрузках, головокружение, шаткость при ходьбе, подъемы артериального давления (АД) до максимальных цифр 160/110 мм рт.ст., перебои в работе сердца, ознобы, прибавку массы тела.
Наследственность не отягощена. Аллергии на пищевые продукты и лекарственные препараты ранее не отмечалось. Вредные привычки и оперативные вмешательства отрицает. Состоит на учете у гематолога с гипохромной анемией, плохо поддающейся лечению препаратами железа. Эпизодическое повышение АД отмечает в течение последних 5 лет. В тот же период времени пациентка стала отмечать приступы головокружения, в связи с чем неоднократно консультировалась у невролога и проходила дополнительное обследование. При проведении магнитно-резонансной томографии головного мозга от 12.11.2018 были выявлены признаки умеренно выраженной хронической ишемии головного мозга с мелкоочаговыми изменениями по типу сосудистого глиоза на фоне смешанной гидроцефалии, ассиметрия боковых желудочков. Пациентка находилась на диспансерном наблюдении и лечении у неврологов с диагнозом «хроническая ишемия головного мозга 2-й степени с преимущественными нарушениями в вертебробазилярном бассейне» без существенной положительной динамики в состоянии. Неоднократно находилась на стационарном лечении по поводу артериальной гипертензии и нарушения ритма сердца без существенной положительной динамики.
За месяц до настоящей госпитализации присоединились симптомы прогрессирующей хронической сердечной недостаточности: одышка, возникающая при незначительных физических нагрузках, отечность лица и нижних конечностей, систематические подъемы АД до 160/110 мм рт.ст. Адаптирована к АД 140/100 мм рт.ст. Была консультирована кардиологом и установлен диагноз «артериальная гипертензия 2-й степени, 2-й стадии, риск сердечно-сосудистых осложнений (ССО) 3. Хроническая сердечная недостаточность 2А, 3-й функциональный класс». Назначена антигипертензивная терапия (антагонист рецепторов ангиотензина II+диуретик) с удовлетворительным эффектом. Настоящая госпитализация больной связана с плохим самочувствием, отсутствием положительной динамики в состоянии в течение длительного времени и коррекцией проводимой терапии.
При поступлении в терапевтическое отделение госпиталя МСЧ МВД по КБР: состояние больной средней степени тяжести, самочувствие удовлетворительное. Рост – 165 см, масса тела – 88 кг, индекс массы тела – 32,4 кг/м2.
Психологический статус: пациентка в сознании, на контакт идет неохотно, разговаривает медленно, неразборчиво.
Объективно: кожные покровы сухие, шелушащиеся, бледные, холодноватые на ощупь. Диффузная алопеция. Губы увеличены в объеме, отечны. Подкожная жировая клетчатка развита избыточно, распределена равномерно. Отмечаются отеки лица, стоп, пастозность верхних конечностей. Походка шаркающая, равновесие удерживает с трудом. В позе Ромберга неустойчива. Костно-суставной аппарат без видимой деформации. Периферические лимфатические узлы не увеличены, безболезненные при пальпации. Грудная клетка нормостенического типа. Перкуторно над всей поверхностью легких ясный легочный звук. Аускультативно: ослабленное везикулярное дыхание, сухие рассеянные хрипы над всей поверхностью легких. Одышка смешанного характера. Частота дыхательных движений – 25 в минуту. Область сердца визуально не изменена. Границы относительной сердечной тупости расширены влево на 1,5 см. Тоны сердца приглушены, акцент 2-го тона над аортой, ритм правильный, частота сердечных сокращений (ЧСС) – 55 в минуту. АД на правой руке – 150/110 мм рт.ст., на левой – 140/110 мм рт.ст. Область почек визуально не изменена. Симптом поколачивания поясничной области отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное до 5–6 раз в сутки. Живот мягкий, безболезненный. Печень у края реберной дуги. Селезенка не увеличена. Стул – хронические запоры.
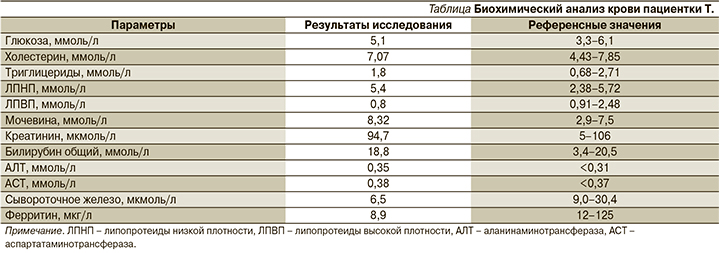
Пациентке проведено обследование с целью уточнения диагноза. Результаты дополнительных исследований выявили железодефицитную анемию легкой степени: эритроциты – 3,75×1012 л, гемоглобин – 108 г/л, сывороточное железо – 6,5 мкмоль/л (норма – 9,0–30,4), ферритин – 8,9 мкг/л (норма – 12–125). Результаты биохимического анализа пациентки Т. представлены в таблице. Общий анализ мочи без патологических изменений.
По данным электрокардиографии: ритм синусовый с ЧСС – 57 ударов в минуту. Электрическая ось сердца отклонена влево. Увеличение левого предсердия. Гипертрофия левого желудочка. Суточное холтеровское мониторирование: нарушение ритма сердца – пароксизмы фибрилляции предсердий, тахисистолическая форма. Эхокардиография: гипертрофия межжелудочковой перегородки; регургитация на митральном клапане 1-й степени; регургитация на трикуспидальном клапане 1-й степени; перикардиальный выпот. Фракция выброса – 55%.
На основании клинической симптоматики и объективных данных пациентки был заподозрен первичный ГТ и с целью дифференциальной диагностики проведено исследование тиреоидного статуса: тиреотропный гормон (ТТГ) – 196,28 мЕД/л (норма – 0,4–4,0), свободный тироксин (свТ4) – 5,15 пмоль/л (норма – 10,0–23,0), свободный трийодтиронин (свТ3) – 1,54 пмоль/л (норма – 2,63–5,7), антитела к тиреоидной пероксидазе (АТ-ТПО) – 387 ЕД (норма до 30). Полученные результаты свидетельствовали о манифестном ГТ в исходе аутоиммунного тиреоидита.
По данным ультразвукового исследования (УЗИ) ЩЖ: расположение ее типичное. Общий объем ЩЖ – 28 мл (при норме до 18 мл). Структура неоднородная, с множественными зонами пониженной эхогенности, без четких границ, с точечными гиперэхогенными включениями. Выявлено узловое образование в правой доле ЩЖ размером 4×6×2 мм с ровными четкими контурами, однородной структуры.
Рентгенография органов грудной клетки выявила возрастной гиперпневматоз, склероз корней, базилярный фиброз. Расширение поперечника сердца. Расширение средостения в верхнем отделе справа, предположительно из-за грудинного зоба.
За период госпитализации больная консультирована различными специалистами: невролог – хроническая ишемия головного мозга 1–2-й степеней; психиатр – выраженный астено-депрессивный синдром; офтальмолог – факосклероз справа, ангиопатия сетчатки, гиперметропия; ЛОР-врач: патологических отклонений не выявлено.
Проведенное комплексное обследование пациентки позволило установить окончательный клинический диагноз: основной – «хронический аутоиммунный тиреоидит, гипертрофическая форма, стадия манифестного ГТ. Узловое образование правой доли ЩЖ. Вторичная артериальная гипертензия 3-й ст., степень риска ССО – 4». Осложнения: нарушение ритма сердца: пароксизмы фибрилляции предсердий, тахисистолическая форма. Хроническая сердечная недостаточность 2A, 3-й функциональный класс по NYHA. Дислипидемия. Астено-депрессивный синдром. Сопутствующий: атеросклероз аорты и церебральных артерий. Хроническая ишемия головного мозга 1-й степени. Ангиопатия сетчатки. Факосклероз правосторонний. Гиперметропия. Экзогенно-конституциональное ожирение 1-й степени. Железодефицитная анемия легкой степени тяжести.
Дополнительно к проводимому лечению (антигипертензивное, антиаритмическое, гиполипидемическое, антианемическое) пациентке была назначена заместительная терапия левотироксином натрия в начальной дозе 25 мкг/сут с последующей постепенной титрацией до 125 мкг/сут. На фоне лечения в течение месяца отмечена выраженная положительная динамика в состоянии больной в виде регресса большинства жалоб: пациентка стала активнее, улучшилось настроение, восстановилась речь, купировалась одышка, стабилизировались показатели гемодинамики, исчезли генерализованные отеки, нормализовался стул.
Обсуждение
Установление достоверного диагноза ГТ и обнаружение его причин на любом этапе диагностического поиска не должны вызывать больших затруднений у врача любой специальности. Однако наличие неспецифических симптомов, характерных для многих заболеваний организма, порой «маскируют» ГТ под другое заболевание и пациент длительное время может оставаться под наблюдением «непрофильных» специалистов. Пациентка Т. долгие годы наблюдалась у кардиолога, получая антигипертензивное лечение без видимого эффекта, состояла на учете у гематолога с трудноподдающейся лечению гипохромной анемией, у невролога – с когнитивными нарушениями. Постановка ошибочных диагнозов привела к неправильному лечению и утяжелению состояния больной с развитием различных осложнений ГТ.
Заключение
Диагностика ГТ преимущественно базируется на результатах гормонального исследования. Для выявления пониженной функции ЩЖ достаточно исследования тиреоидного профиля (ТТГ, свТ4, АТ-ТПО) и проведения УЗИ ЩЖ, которые являются не столь затратными как для здравоохранения, так и для пациента. Вовремя назначенная заместительная терапия левотироксином натрия приводит к заметному улучшению состояния больного уже через 2–3 недели от начала лечения. Необходимо помнить и о том, что титрация дозы левотироксина натрия в пожилом возрасте должна проводиться постепенно начиная с малых доз препарата и корректироваться по уровню ТТГ сыворотки крови из-за высокого риска развития кардиоваскулярных осложнений.
Согласие пациента. Пациентка, представленная в данном клиническом случае, добровольно дала устное согласие на публикацию персональной медицинской информации. Письменное согласие отсутствует.


