Введение
Обменно-эндокринные нарушения – обязательный компонент любого патологического процесса. Часто таким компонентом служит понижение концентрации глюкозы в крови ниже нормы, т.е. гипогликемия. При этом гипогликемия не всегда является патологией, поскольку неглубокая и самокупирующаяся гликопения служит триггером для мобилизации эндогенных источников энергии. Иными словами, гипогликемия не только патологический феномен, но и элемент физиологии энергетического обмена. Поэтому трудно определить и классифицировать синдром гипогликемии.
Определение и дефиниции гипогликемии
Гипогликемический синдром (ГС) – лабораторно-клинический симптомокомплекс, обусловленный снижением концентрации глюкозы в крови ниже физиологического минимума или быстрым падением гликемии с высоких цифр до существенно более низких, что сопровождается полиморфными и яркими клиническими симптомами.
Гипогликемическая кома (ГК) – ургентный клинический синдром, который возникает вследствие глубокого или очень быстрого снижения гликемии, что сопровождается расстройствами или потерей сознания.
ГС включает два понятия:
1. «Химическая гликопения» – результат анализа, фиксирующий снижение уровня глюкозы в крови не меньше чем на 10% от нижней границы нормы, принятой в данной лаборатории для конкретной среды определения (капиллярная или венозная кровь, плазма крови) и избранного лабораторного метода. 2. «Клиническая гипогликемия» – комплекс субъективных и физикальных симптомов, сопровождающих ГС.
Химическая и клиническая гипогликемии плохо коррелируют, поэтому ГС нередко протекает без жалоб и симптомов. С другой стороны, слабость, головокружение, дрожь в руках, тошнота и спазмы в животе – обычные признаки голода и хотя связаны с легкой гликопенией, не несут риска ГС. Те же симптомы без гликопении сопутствуют ярким эмоциям, бывают следствием самовнушения или могут имитироваться [1–3]. Такая двойственность дефиниций отчасти объясняет многообразие форм ГС.
Этиология и патогенез гипогликемии
Классификация гипогликемии:
- Функциональная гипогликемия: реактивная гипогликемия ранней фазы, реактивная гипогликемия поздней фазы, голодовая гликоген-дефицитная гипогликемия.
- Экзогенная гипогликемия: при инсулинотерапии или приеме сахароснижающих таблеток, побочный эффект «несахароснижющих» препаратов, токсигенная гипогликемия, ятрогенная и аутоятрогенная гипогликемия.
- Гипогликемия органической природы: аденома, карцинома, микроаденомы или гиперплазия β-клеток поджелудочной железы, паранеопластический и псевдопаранеопластический синдромы, острый и хронический панкреатит.
- Гипогликемия при эндокринных заболеваниях: пангипопитуитаризм или селективный гипопитутаризм, гипоадренокортицизм (болезнь Аддисона), гипотиреоз, тиреотоксикоз.
- Гипогликемия при соматических и системных заболеваниях (соматогенная гипогликемия): печеночная недостаточность (неопухолевая и неферментопатическая), хроническая почечная недостаточность, хроническая недостаточность кровообращения, энцефалопатия травматической, сосудистой и другой природы.
- Аутоиммунная гипогликемия (болезнь Хирата).
- Гипогликемия у детей (дисрегуляторная).
- Дефект ферментов метаболизма углеводов: нарушение толерантности к фруктозе, галактоземия.
- Алиментарная гипогликемия.
- Негипогликемия и псевдогипогликемия.
Идиопатическая функциональная гипогликемия (ИФГ). Реактивная ИФГ связана с приемом пищи, голодовая ИФГ развивается через 6 часов и более после еды. Реактивная ИФГ легкая и самокупирующаяся, с неясными причинами и патогенезом. Среди причин: нарушение моторики желудочно-кишечного тракта, например после хирургических операций, повышенная скорость пищеварения, лабильность вегетативной нервной системы (ВНС), расстройство регуляции секреции инсулина, повышение числа и/или аффинности инсулиновых рецепторов, другие факторы [1, 3]. По сути, ИФГ – вариант нормы в виде не совсем адекватной реакции на прием пищи.
Голодовая ИФГ отличается более тяжелым течением. Она связана с истощением эндогенных запасов гликогена при длительном голодании, интенсивных физических нагрузках, во время беременности или лактации.
Экзогенная гипогликемия. Почти исключительно возникает на фоне сахарного диабета (СД). Причины – неадекватная доза или неправильный выбор снижающего сахар препарата, погрешности в диете, особенно по режиму питания, злоупотребление алкоголем, чрезмерные физические нагрузки. Имеют значение возраст больного, тип и длительность СД, осложнения и сопутствующие болезни. Гипогликемию могут провоцировать и «несахароснижающие» лекарства [1, 3]. Это противовоспалительные средства и аспирин, антибактериальные сульфаниламиды, антибиотики (метациклин, тетрациклин, левомицетин), дизопирамид, β-адреноблокаторы, психотропные (галоперидол, хлорпромазин, барбитураты), антигистаминные и магнийсодержащие средства, антикоагулянты, ингибиторы МАО и АПФ, ПАСК, хинин, анаболики и др. [4]. Они могут вызывать гипогликемию без СД у больных с печеночной, почечной и сердечной недостаточностью. Надо заметить, что примерно у четверти больных СД 1 типа имеется сниженная субъективная реакция на гипогликемию и они подвержены риску тяжелого ГС [5].
Токсигенная гипогликемия – следствие передозировки или отравления лекарствами, обычно салицилатами и барбитуратами, как правило, с суицидальной целью. Частые причины токсигенного ГС – алкогольная интоксикация, отравление нитролаками и нитрокрасками.
Ятрогенная гипогликемия. Связана с ошибочным или неосторожным введением инсулина и приемом сахароснижающих таблеток. Это инфузия поляризующего раствора, введение инсулина как анаболика, повязки с инсулином на вялотекущие раны и трофические язвы.
Аутоятрогенная гипогликемия – умышленное введение инсулина или прием сахароснижающих таблеток с целью гипогликемии. Характерна для медиков и родственников больных СД и связана с психопатологией [2].
Гипогликемия органической природы в результате избыточной инкреции инсулина или инсулиноподобных соединений. Чаще это связано с опухолью β-клеток поджелудочной железы – инсулиномой, реже – с их гиперплазией (незидиобластоз) или микроаденоматозом [6]. При этой патологии надо исключать синдром множественной эндокринной неоплазии [7]. Иногда опухоли, не связанные с поджелудочной железой, продуцируют инсулин или инсулиноподобные вещества. Это паранеопластическая гипогликемия. Псевдопаранеопластической называют гипогликемию, сопровождающую большие опухоли, которые усиленно поглощают глюкозу и блокируют глюконеогенез в печени и почках токсическими продуктами онкопроцесса.
ГС изредка осложняет острый, реже хронический панкреатит, что объясняется массивным выходом инсулина из поврежденных β-клеток.
Ряд эндокринопатий – врожденная гиперплазия надпочечников, пангипопитуитаризм, селективный АКТГ- или СТГ-дефицит, болезнь Аддисона, гипотиреоз и тиреотоксикоз – часто осложняются гипогликемией вследствие дефицита гормонов, оппонирующих инсулину.
Соматогенная гипогликемия при циррозе, жировой дистрофии, абсцессе печени, изредка при хроническом гепатите и холангите обусловлена уменьшением глюконеогенеза. ГС у больных хронической почечной недостаточностью объясняется снижением глюконеогенеза в почках и плохим питанием вследствие интоксикации с тошнотой и рвотой. ГС у пациентов с сердечной недостаточностью тоже связана с плохим питанием, истощением, уменьшением запасов жира и гликогена. Нарушен и глюконеогенез вследствие вторичной дисфункции печени и почек
Церебральная или энцефалопатическая гипогликемия изредка осложняет травматические или сосудистые повреждения головного мозга. Играет роль гипертонус n. vagus с вагусно-инсулярными пароксизмами или повреждение аденогипофиза с дефицитом СТГ, АКТГ и кортизола.
Аутоиммунная гипогликемия, или болезнь Хирата, – редкая форма ГС, связана с антителами к инсулину, инсулиновым рецепторам и антигенам β-клеток. Антитела возникают спонтанно, блокируя инсулин и вызывая СД. Эпизодически тоже по неясной причине комплекс «инсулин–антитело» распадается с высвобождением инсулина и тяжелым ГС. Антитела к рецепторам инсулина и антигенам β-клеток могут изначально повышать чувствительность тканей к инсулину или стимулировать его секрецию. Поэтому иногда до манифестации СД типа 1 отмечается гипогликемия.
Ферментопатические гипогликемии связаны с временным либо стойким дефектом ферментов энергообмена. Этот ГС, характерный для младенческого и детского возраста, бывает редко, практически как казуистика. В тех же возрастных группах изредка наблюдается дисрегуляторная гипогликемия, которая обычно имеет транзиторной характер.
Негипогликемия означает невольную ошибку лабораторного анализа гликемии. Ложная химическая гипогликемия часто фиксируется у больных лейкемическим лейкозом, эритробластозом, миеломной болезнью и даже при банальном воспалительном лейкоцитозе [2, 8].
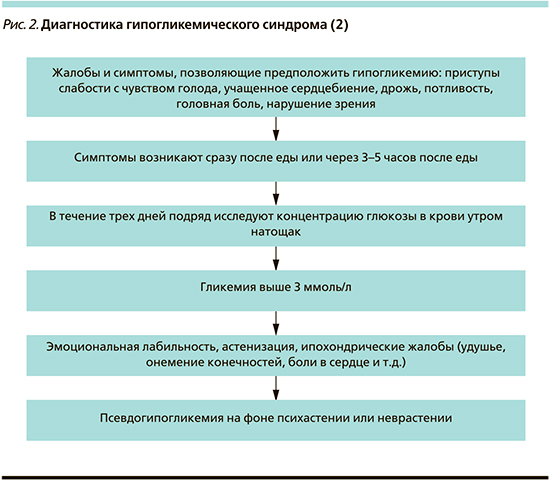
Псевдогипогликемия подразумевает психопатологический синдром по типу истерии с имитацией субъективных симптомов гипогликемии. Природа алиментарной, т.е. связанной с голодом, гипогликемии в пояснении не нуждается.
Клиническая картина и диагностика гипогликемического синдрома
Главная особенность ГС состоит в том, что его симптомы неспецифичны, вариабельны и плохо коррелируют с гликемией. Основу клинических симптомов ГС составляют нарушения функции ЦНС и ВНС. Известно, что чувствительность нервных структур к дефициту глюкозы зависит от локализации, функции, принадлежности к той или другой подсистеме. Первые симптомы гипогликемии обусловлены расстройством высших корковых функций ЦНС, проявляясь рассеянностью, снижением памяти, раздражительностью, либо, напротив, вялостью, сонливостью и апатией. Эти нарушения называют ранними нейрогликопеническими симптомами.
Параллельно возникают симптомы активизации ВНС: головокружение, головная боль, холодный пот, «урчание» и дискомфорт в животе (сосет под ложечкой), тошнота и саливация, спазмы в животе, снижение зрения, звон в ушах, зябкость и даже озноб, внутренняя дрожь, онемение и похолодание конечностей. Большинство симптомов связано с симпатико-адреналовой частью ВНС, поэтому их называют адренергическими.
Гликопения ниже 3 ммоль/л провоцирует дисфункцию древних корковых образований и диэнцефальных структур. Корковая дисфункция – это психопатологические реакции в виде оглушенности, дезориентации, психомоторного возбуждения, неадекватной речи и агрессивных поступков, галлюцинаций и кратковременных обмороков. Диэнцефальные нарушения – это углубление вегетоневротических расстройств: тремор рук, онемение губ, языка и конечностей, потоотделение и пилоэрекция, гиперемия или бледность кожи, тахикардия, анизокория, страбизм, нистагм, повышение сухожильных рефлексов и мышечные фасцикуляции.
Углубление гликопении сопровождается грубой неврологической симптоматикой, включающей тонические и клонические судороги, тризм, угнетение сухожильных рефлексов, параличи мышц конечностей, патологические стопные рефлексы, симптомы менингеальные и орального автоматизма. Затем утрачивается сознание, т.е. развивается ГК.
Эти симптомы формируют клинические маски гипогликемии: делирий, реактивный психоз, вегетативно-сосудистый или миастенический криз, приступ эпилепсии или истерии, острая нейромиопатия, инсульт, имитация опухоли головного или спинного мозга и др. [1, 3, 6].
Клинические фантомы затрудняют диагностику ГС, поэтому при коме или реактивном состоянии априорно вводят внутривенно 40 мл 40%-ного раствора глюкозы, что служит и экстренной терапией, и диагностикой «ех juvantibus».
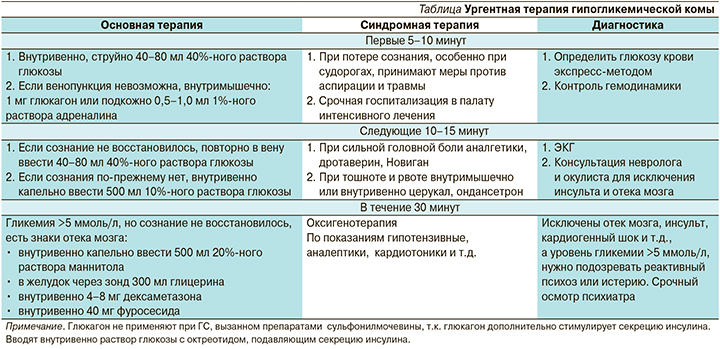
Экстренное лечение ГК и патогенетическая диагностика ГС
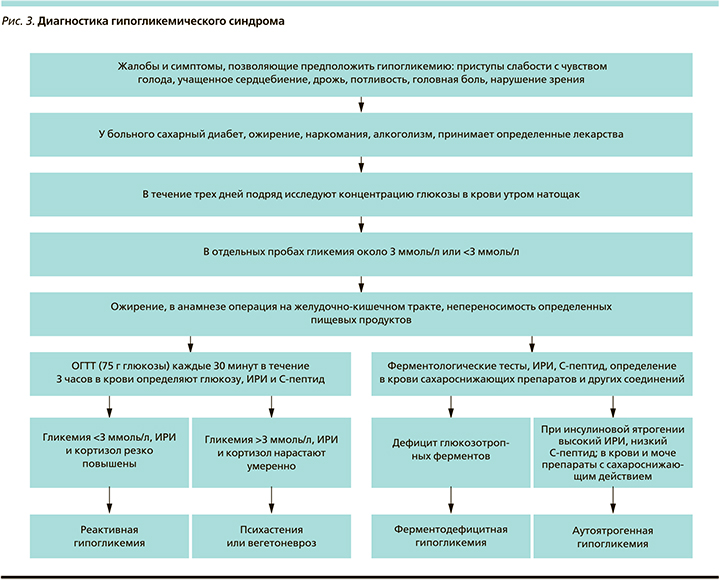
Ургентная терапия ГК представлена в таблице. Природу ГС уточняют с помощью предлагаемых тестов, проб и алгоритмов (рис. 1–3).

Тесты определения гликемии. Предпочтительнее глюкокиназный или глюкозооксидазный методы, но чаще используют ортотолуидиновый метод. Важно знать, что ортотолуидиновый метод завышает цифры гликемии у больных хронической почечной недостаточностью и после инфузии коллоидных плазмозаменителей [8].
Гормональные тесты и комбинированные индексы. В 15–20% при ГС органической природы тощаковая гликемия нормальная. Поэтому вместе с гликемией определяют иммунореактивный инсулин (ИРИ) и рассчитывают индекс «ИРИ/гликемия» (см. ниже). При инсулиновой ятрогении низкий уровень С-пептида, при паранеоплазии высокое содержание инсулиноподобного фактора 2.
3-часовой оральный глюкозотолерантный тест (ОГТТ) проводят не ранее 10 часов утра и не позднее 16 часов пополудни, спустя не меньше 7 часов после еды. Запрещается курить, двигаться, пить воду и есть.
Взрослый в течение 5 минут выпивает 250–300 мл слабого чая с 75 г глюкозы. Ребенку дают глюкозу в расчете 1 г на кг массы тела. Гликемию контролируют до пробы и каждые 30 минут. Проба положительная, если в одном из замеров гликемия снижается на 50% и больше от исходной.
Глюкагоновый тест. Внутривенно вводят глюкагон (30 мкг на кг веса, но не больше 1 мг). До введения и каждые 5 минут в крови тестируют глюкозу, ИРИ, С-пептид, а при подозрении на болезнь Гирке и алкогольный ГС – молочную кислоту.
В норме гликемия возрастает вдвое, а ИРИ – в 2–3 раза от исходного. При инсулиноме ИРИ, С-пептид повышаются значительнее и возникает ГС.
Тест с инфузией кальция. 10%-ный раствор лактата, глюконата или карбоната кальция в дозе 10 мг Са2+ на 1 кг веса инфузируют внутривенно в течение 2 часов. До и после инфузии в крови определяют гликемию и ИРИ. В норме снижение гликемии и повышение ИРИ не больше 10–15%. При инсулиноме рост ИРИ многократный и развивается гипогликемия.
Проба с голоданием. На старте пробы и далее каждый час определяют в крови глюкозу, ИРИ, С-пептид. За пациентом непрерывно наблюдают, чтобы быстро купировать гипогликемию. У половины больных с инсулиномой ГС развивается в первые 3–4 часа, у остальных – спустя 24 часа.
Индекс ИРИ мкЕД/мл/Гликемия ммоль/л в норме не выше 5. Перед пробой индекс повышен при многих видах ГС и даже при ожирении. В ходе пробы при инсулиноме индекс растет, а при других формах ГС снижается.
Более чувствителен индекс Тернера (ИТ), рассчитанный по формуле:
ИТ=инсулин плазмы (мкЕД/мл)×100) / глюкоза плазмы (мг%).
Величина ИТ у здоровых ниже 30, у лиц с ожирением около 100, у больных с инсулиномой выше 150.
Выводы
В заключение нужно подчеркнуть, что ГС и ГК опасны тяжелыми осложнениями: острым нарушением мозгового кровотока, отеком мозга, апоплексией гипофиза, фатальной кардиоаритмией и даже стволовыми нарушениями с гибелью больного. Гипогликемию следует рассматривать как угрозу для жизни, требующую быстрой диагностики и неотложной помощи. Поэтому к ГС в полной мере применимо выражение periculum in mora.


