Обоснование
Первичное чрескожное коронарное вмешательство (ЧКВ) считается предпочтительной стратегией реперфузии у пациентов с острым инфарктом миокарда с подъемом сегмента ST (ОИМпST) на электрокардиограмме и доказанно снижает уровень летальности, риск повторного инфаркта миокарда и инсульта [1–5]. Однако существует определенный процент неудач ЧКВ, которые могут быть связаны со сложностью анатомии поражения и техническими проблемами, возникающими в ходе самого вмешательства. Одной из причин может стать невозможность доставки стента в целевую зону. Частота такого рода осложнения ЧКВ составляет 3,3%, однако эти цифры имеют тенденцию к уменьшению в современной практике ввиду совершенствования как самих стентов и систем доставки, так и техники стентирования. Анатомические особенности, такие как выраженная извитость и/или кальциноз, служат основной причиной (92% случаев) недоставки стента в целевую зону [6]. При неуспешной попытке ЧКВ следующим шагом является рассмотрение возможности проведения открытой операции аортокоронарного шунтирования. Ввиду отсутствия доказательной базы нет точных данных о том, что открытая операция в таких ситуациях будет нести потенциальную пользу для пациента, а временные задержки, связанные с подготовкой, по нашему мнению, негативным образом могут отразиться на исходах для пациентов с ОИМпST. Следует отметить, что операционная летальность при проведении экстренного аортокоронарного шунтирования в течение уже долгого времени остается на высоком уровне: от 10 до 15% [7, 8]. Данный клинический пример описывает применение внутривенной тромболитической терапии препаратом Алтеплаза после безуспешной попытки первичного ЧКВ с положительным клиническим эффектом.
Клинический случай
Пациент П. был доставлен бригадой скорой медицинской помощи с жалобами на выраженный болевой синдром ангинозного характера, потливость.
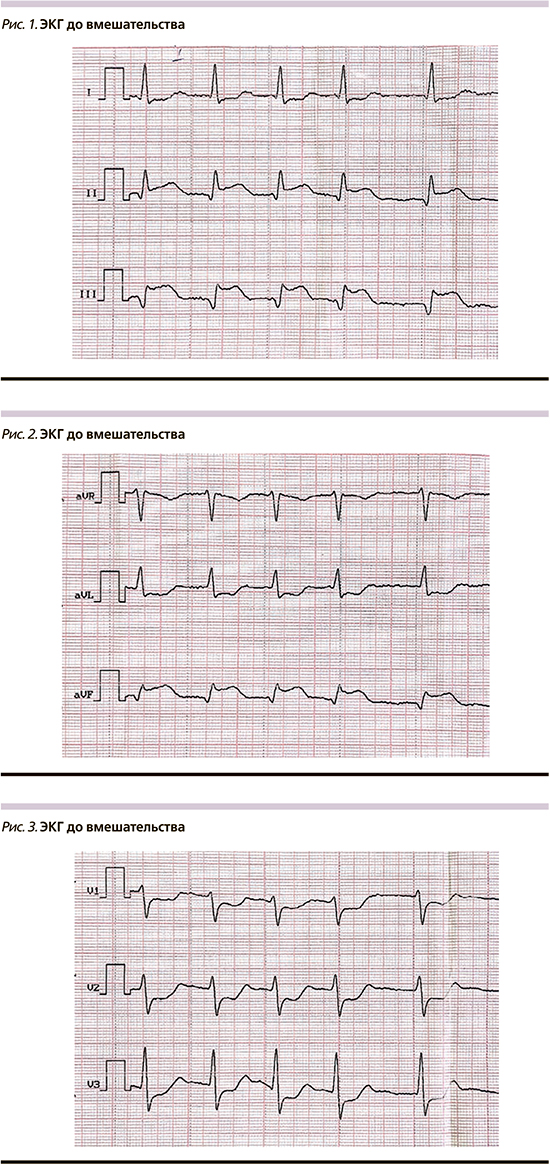
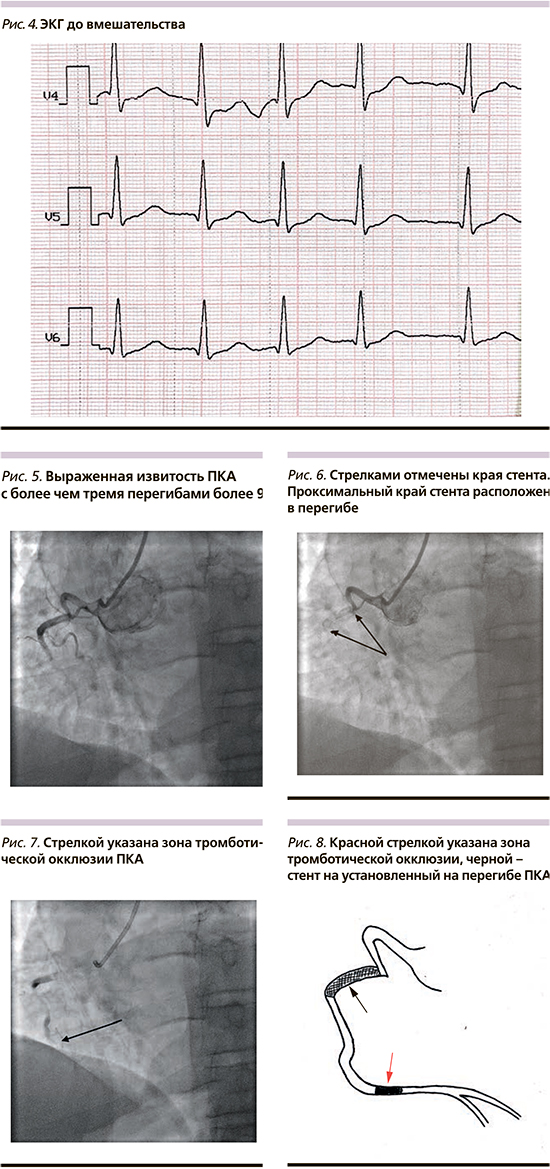
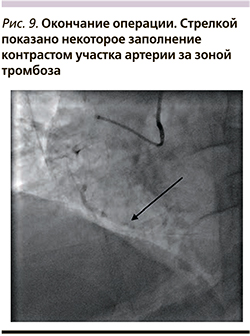
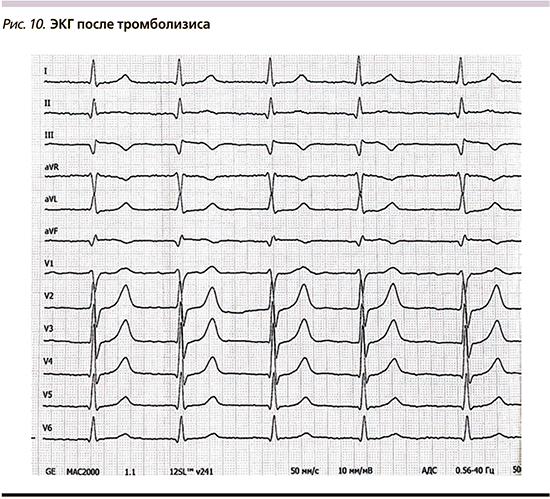
С учетом клиники и данных электрокардиограммы (рис. 1–4) у пациента был диагностирован ОИМпST нижней локализации. Из анамнеза стало известно, что диагноз ишемической болезни сердца пациенту был выставлен 9 лет назад, тогда же пациенту было выполнено ЧКВ со стентированием правой коронарной артерии (ПКА) и передней нисходящей артерии (ПНА). Пациент страдал постоянной формой фибрилляции предсердий, а также имел длительный анамнез артериальной гипертензии с повышением артериального давления до 230 мм рт.ст., несмотря на постоянный прием антигипертензивных препаратов. Коронарография была проведена с использованием правого трансрадиального доступа. По данным коронарографии определялась выраженная извитость ПКА с умеренным кальцинозом. Стент, установленный в средний сегмент ПКА, был проходим, однако дистальный его край располагался на анатомическом перегибе ПКА (рис. 5, 6). Также определялась тромботическая окклюзия дистального сегмента ПКА с отсутствием антеградного кровотока (TIMI 0) (рис. 7, рис. 8). При ангиографии левой коронарной артерии были выявлены следующие особенности: стеноз ПНА в среднем сегменте до 65%, ангиографически расцененный как пограничный, стент в ПНА проходим без признаков рестеноза. Ствол левой коронарной артерии и огибающая артерия не имели ангиографических признаков атеросклероза. С учетом клинической картины (выраженный болевой синдром ангинозного характера), данных электрокардиограммы (подъем сегмента ST в отведения II, III, aVF, с реципрокными изменениями в I, aVL, V1–V4), а также данных ангиографии (признаки тромбоза дистального сегмента ПКА: окклюзия без четкой покрышки, задержка контраста перед окклюзией, отсутствие заполнения сегмента артерии за окклюзией через коллатерали), было принято решение о проведении экстренного ЧКВ ПКА. Однако ввиду наличия выраженной извитости, особенностей расположения ранее установленного стента относительно изгибов в среднем сегменте и высокого отхождения устья ПКА возникли значительные трудности с проведением различных коронарных проводников в дистальные отделы ПКА. Использование различных эндоваскулярных инструментов: проводниковых катетеров с хорошей поддерживающей способностью (RBU – 4,0, AL – 2,0, EBU – 3,75), различных коронарных проводников (Fielder, Whisper ES, Fielder XT), удлинителя проводникового катетера и микрокатетера, а также использование различных эндоваскулярных приемов: конверсия доступа в бедренный, методика заведения дополнительного коронарного проводника («buddy wire»), методика «заякоревания» баллонным катетером для глубокого проведения удлинителя проводникового катетера не увенчались успехом: завести коронарный проводник за зону окклюзии не удалось. Ввиду бесперспективности вмешательства от дальнейших попыток решено отказаться. При контроле отмечалась дефрагментация тромба в дистальном сегменте с некоторым прохождением контрастного вещества за зону тромбоза (кровоток TIMI 1 – отсутствие реперфузии) (рис. 9). Ввиду сохраняющегося болевого синдрома и большой зоны ишемического повреждения консилиумом у операционного стола с участием кардиолога и сердечно-сосудистого хирурга принято решение о начале внутривенной тромболитической терапии препаратом Алтеплаза по ускоренному протоколу (болюс в течение 1–2 минут в дозе 10 мг, затем капельно в течение 1 часа в дозе 90 мг). С целью снижения рисков осложнения в области бедренного доступа тромболизис решено начать после закрытия пункционного отверстия ушивающим устройством (AngioSeal). Через час от начала тромболизиса была выполнена электрокардиография – сегмент ST на изолинии (рис. 10), болевой синдром был купирован. Дальнейший послеоперационный период без рецидива болевого синдрома и без осложнений. От проведения повторной коронарографии пациент отказался и был выписан в удовлетворительном состоянии на 13-е сутки.
 Обсуждение
Обсуждение
В нашем случае причиной неудачи ЧКВ стали несколько факторов: высокое отхождение устья ПКА, что создавало предпосылки к неустойчивому положению проводникового катетера и снижению его поддерживающей способности, а также выраженная извитость коронарной артерии, ее кальциноз и наличие ранее установленного стента в области изгиба. Эти факторы привели к невозможности провести коронарный проводник за целевую зону, что слжит обязательным условием для проведения баллонного катетера, тромбаспиратора и стента. Ввиду того, что пациент имел некупированный болевой синдром, возможность провести открытую операцию аортокоронарного шунтирования рассматривалась нами как операция крайне высокого риска, а необходимость в подготовке операционной потенциально снижала пользу от данного вмешательства. Возможность выполнения тромболитической терапии после неуспешного первичного ЧКВ не описана в рекомендациях. С учетом особенностей ангиографической картины: некоторая дефрагментация тромба с частичным заполнением артерии за тромбом по окончании попытки ЧКВ, а также ускоренный протокол введения Альтеплазы, по нашему мнению, могли значительно повысить успех тромболитической терапии. Решение начать введение тромболитика после удаления интродьюсера и полного гемостаза (давящая повязка для трансрадиального доступа и ушивающее устройство для трансфеморального доступа) было связано с желанием уменьшить риск осложнений в области доступа, связанного с проведением тромболизиса после вмешательства. Ограничением нашего клинического случая является отсутствие ангиографического контроля после окончания тромболитической терапии ввиду отказа пациента от повторного вмешательства.
Заключение
Первичное ЧКВ – предпочтительная стратегия лечения пациентов с ОИМпST. Несмотря на усовершенствование методики стентирования, на сегодняшний день до сих пор существует определенный процент неудач ЧКВ, в т.ч. связанных с невозможностью доставки стента в целевую зону. В актуальных рекомендациях европейского общества кардиологов не существует четких указаний относительно дальнейшего ведения пациентов после неуспешной попытки первичного ЧКВ. Таким образом, дальнейшая стратегия ведения таких пациентов зависит в первую очередь от индивидуальной оценки риска и пользы, а также от доступности сердечно-сосудистой операционной и опыта операционной бригады в проведении экстренных операций аортокоронарного шунтирования.


