Введение
Дивертикулярная болезнь толстой кишки (ДБТК) относится к полиэтиологическим заболеваниям, что требует не только индивидуального подхода к коррекции ее клинических проявлений и осложнений, но и учета системных причин и сопутствующих нозологий [1]. Длительное время считающаяся болезнью цивилизации ДБТК демонстрирует в последние годы значительный рост заболеваемости и в развивающихся странах [2].
В практике врача любой специальности встречаются больные с жалобами на боли в животе, и у 3 таких пациентов из 100 причиной считается ДБТК [3] – самая распространенная патология среди органических заболеваний толстой кишки, по данным анализа инструментальных исследований [4, 5].
От хронической абдоминальной боли страдают от 20 до 25% больных ДБТК [6], а среди пациентов, перенесших атаку острого дивертикулита, стойкий абдоминальный болевой синдром сохраняется у 35% [7].
К основным клиническим проявлениям симптоматической неосложненной дивертикулярной болезни (СНДБ) относятся боль, метеоризм и изменение характера и частоты стула, совпадающие с симптомами синдрома раздраженного кишечника [8, 9] и приводящие к значительному ухудшению качества жизни [10]. Однако эффективность спазмолитиков для купирования болевого синдрома путем воздействия на висцеральную гиперчувствительность (как основной механизм формирования боли) составляет не более 53–61% [11]. Это диктует необходимость поиска новых схем консервативной терапии СНДБ и персонификации подхода к лечению.
Цель исследования: поиск рацио-нальной схемы лечения симптоматической дивертикулярной болезни толстой кишки в зависимости от возраста больных, длительности анамнеза заболевания и наличия сопутствующей патологии.
Методы
С 2003 по 2016 г. под наблюдением находились 396 пациентов в возрасте от 24 до 89 лет (средний возраст – 61,4±9,3 года) с инструментально подтвержденными дивертикулами толстой кишки. На момент включения в исследование обязательным критерием служило наличие таких клинических проявлений симптоматической неосложненной дивертикулярной болезни (СНДБ), как абдоминальная боль, метеоризм, а также изменение характера и частоты стула в отсутствие эндоскопических признаков воспаления слизистой оболочки толстой кишки.
Критерии исключения: онкологические заболевания, стадия декомпенсации сахарного диабета, декомпенсированная сердечная недостаточность, недееспособность больного, осложненные формы ДБТК, органические заболевания желудочно-кишечного тракта (язвенная болезнь, воспалительные заболевания кишечника, билиарная патология).
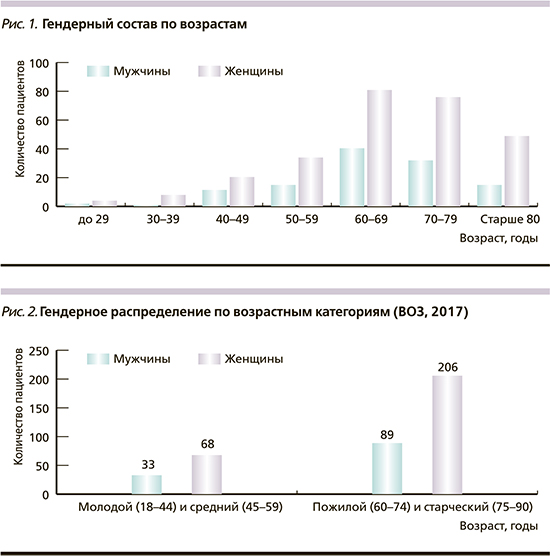
Среди пациентов преобладали женщины – 274 (средний возраст – 67,9±7,4 года), мужчин было 122 (средний возраст – 64,5±7,9 года). Гендерное распределение по возрастам представлено в рис. 1, из которого следует, что самой многочисленной была группа 60–69 лет (женщин – 82, мужчин – 41). Второй по численности была возрастная группа от 70 до 79 лет с явным преобладанием женщин (76 против 33 мужчин). Такое распределение подтверждает рост заболеваемости ДБТК с каждым десятилетием жизни. Необходимо подчеркнуть, что гендерных различий в заболеваемости ДБТК нет. Для объективности дальнейших расчетов с учетом полученного неравномерного распределения мы выделили (согласно рекомендациям ВОЗ, 2017) пациентов молодого и среднего возраста (18–44 и 45–59 лет), а также пациентов пожилого и старческого возраста (60–74 и 75–90 лет) численностью групп соответственно 101 и 295 человек (рис. 2).
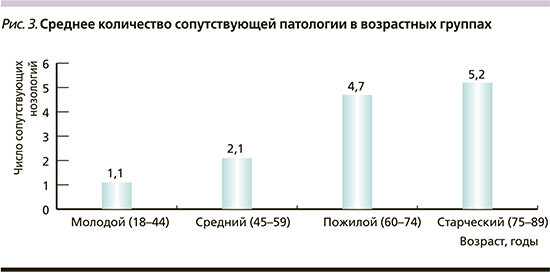
По сопутствующим заболеваниям наибольшее количество патологий имело место в пожилом и старческом возрасте (рис. 3). Спектр основных заболеваний и числа пациентов с установленными на момент включения в исследование диагнозами представлен в табл. 1.
Для дальнейшего длительного наблюдения больные были разделены на группы в зависимости от принимавшихся медикаментозных препаратов. С целью рандомизации исследования проведена генерация псевдослучайной последовательности чисел в каждой из выделенных возрастных категорий (<60 и ≥60 лет). Затем после «перетасовки» списка пациентов, заданных номерами историй болезни, произведено разделение «перетасованного» списка на соответствующие группы. Сравнение основной и контрольной групп проведено при их обязательном соответствии возрасту и сопутствующей патологии.
С целью купирования абдоминального болевого синдрома пациентам назначались миотропные спазмолитики (тримебутин 600 мг/сут или мебеверин [Дюспаталин] 400 мг/сут), при необходимости – средства для восстановления частоты и характера стула. Миоспазмолитики отменялись после купирования болевого синдрома (не менее 7 дней без боли). Для сравнительной оценки эффективности миоспазмолитиков до начала лечения и через 7 и 14 дней оценивалась выраженность пяти клинических симптомов: боли/дискомфорт в животе, вздутие, нерегулярность стула (послабления и запоры), абдоминальная чувствительность при пальпации живота, общее недомогание от 0 (симптом отсутствует) до 3 (симптом сильно выражен) по трехбалльной визуально-аналоговой шкале (ВАШ). Общий показатель выраженности симптомов равен сумме баллов по отдельным симптомам.
У больных с неустойчивым стулом допускался разовый прием 2 мг лоперамида. Пациентам с запорами рекомендовали прием лактулозы (Дюфалак, Эбботт Биолоджикалз) в дозе от 15 до 30 мл или псиллиума (Мукофальк, Др. Фальк Фарма ГмбХ) от 2 до 6 пакетиков в сутки в зависимости от тяжести запора.
При клинических симптомах синдрома избыточного бактериального роста (СИБР) в тонкой кишке, таких как вздутие и урчание в животе, диарея, стеаторея, синдром мальабсорбции, снижение массы тела, назначались невсасывающиеся кишечные антисептики (рифаксимин по 400 мг 2 раза в сутки 7 дней или нифуроксазид по 200 мг 4 раза в сутки 7 дней).
Дополнительно 50 пациентам группы <60 лет и 50 пациентам 60 лет и старше на 30 дней назначен защищенный бутират (Закофальк NMX – комбинированный препарат масляной кислоты и пребиотика инулина с постепенным высвобождением активных веществ в толстой кишке) в дозе 3 таблетки в сутки за 20–30 минут до еды.
Для определения значимости различий между средними величинами применяли t-критерий Стъюдента. Различия считали значимыми при уровне значимости р<0,05. При оценке данных, не отвечавших нормальному распределению, использовали непараметрические методы: корреляционный анализ с применением коэффициента ранговой корреляции Спирмена.
Результаты
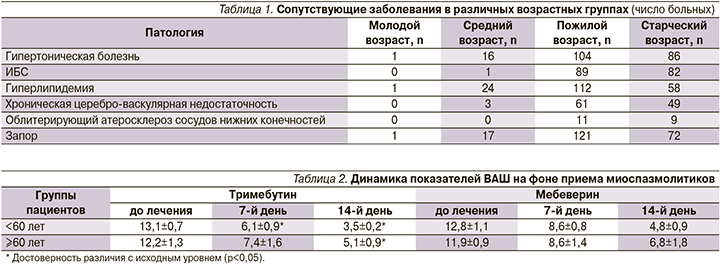
 С целью купирования абдоминального болевого синдрома в группе <60 лет тримебутин был назначен 44 пациентам, мебеверин – 57. В группе ≥60 лет 96 пациентов получали тримебутин и 102 – мебеверин. К 14-му дню наблюдения более выраженное и статистически значимое снижение суммы баллов по ВАШ отмечено у пациентов обеих групп, принимавших тримебутин (табл. 2). При этом в группе <60 лет достоверный эффект тримебутина достигнут уже на 7-й день.
С целью купирования абдоминального болевого синдрома в группе <60 лет тримебутин был назначен 44 пациентам, мебеверин – 57. В группе ≥60 лет 96 пациентов получали тримебутин и 102 – мебеверин. К 14-му дню наблюдения более выраженное и статистически значимое снижение суммы баллов по ВАШ отмечено у пациентов обеих групп, принимавших тримебутин (табл. 2). При этом в группе <60 лет достоверный эффект тримебутина достигнут уже на 7-й день.
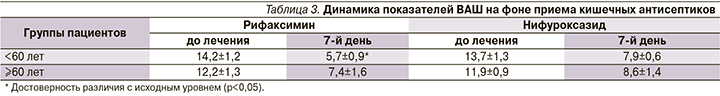
При назначении невсасывающихся кишечных антисептиков для оценки эффективности мы также использовали ВАШ, определив сумму баллов до начала лечения и через 7 дней и не изменив в течение их приема базисную терапию. В обеих возрастных группах были отобраны по 15 человек с некупирующимися симптомами кишечной диспепсии (вздутие, урчание, неустойчивый стул), которым был назначен либо рифаксимин, либо нифуроксазид. Достигнутые при этом результаты лечения представлены в табл. 3.
Максимальное снижение суммы баллов по ВАШ отмечено в группе пациентов <60 лет, принимавших рифаксимин (на 59,8% от исходного против 42,3% в группе нифуроксазида). При ретроспективном анализе историй болезни выявлена корреляция эффективности рифаксимина (по сумме баллов ВАШ) с возрастом больных: максимальное снижение отмечено в группе <45 лет (коэффициент корреляции – 0,39).
Серьезной проблемой пожилого возраста служит полиморбидность и как следствие – вынужденная полипрагмазия. В нашем исследовании среди 295 больных 60 лет и старше на момент включения в исследование пациенты пожилого и старческого возраста имели соответственно 4,7 и 5,2 заболевания на 1 человека. Самыми частыми были системный атеросклероз, запор и гиперлипидемия. Запор выявлен у 193 (65,4%) пациентов, а гиперлипидемия – у 170 (57,6%).
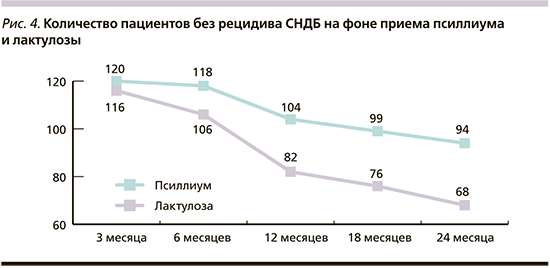
Препараты псиллиума и лактулозы давно широко известны как эффективные слабительные с пребиотическими свойствами, безопасные при длительном приеме. В нашем исследовании 120 пациентов принимали псиллиум и 116 – лактулозу. В течение 2 двух лет мы оценивали число рецидивов СНДБ (возобновление болевого синдрома и симптомов кишечной диспепсии). Установлено, что в группе псиллиума за двухлетний период наблюдения число рецидивов было на 20% меньше, чем в группе лактулозы (рис. 4).
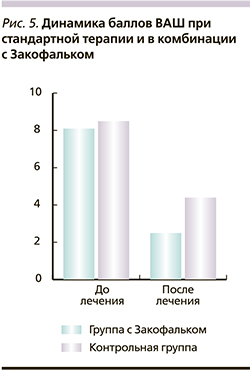
Дополнительно к базисной терапии части пациентов (по 50 человек) групп <60 и ≥60 лет назначали курс лечения препаратом масляной кислоты (Закофальк NMX) в форме, препятствовавшей ее полному всасыванию в верхних отделах желудочно-кишечного тракта. В качестве контроля случайным образом были отобраны 30 пациентов, соответствовавших по возрасту и полу. Проведена оценка динамики показателей ВАШ. Выявлены достоверные различия между основной и контрольной группами по купированию симптомов СНДБ в пользу терапии масляной кислотой (рис. 5).
Обсуждение
Высказанное более 30 лет назад предположение, будто микроскопическое воспаление слизистой оболочки толстой кишки при дивертикулезе схоже с таковым при воспалительных заболеваниях кишечника [12], получило в настоящее время развитие: у больных бессимптомным дивертикулезом и СНДБ с неизмененной эндоскопической картиной выявляется низкий уровень воспаления, ассоциированного с дивертикулами [13, 14].
У трети пациентов с СНДБ диагностирован бессимптомный СИБР [15], который достоверно ассоциирован с абдоминальными болями [16]. Новые аспекты патогенеза ДБТК диктуют необходимость поиска новых подходов к лечению.
Эффективность тримебутина обусловлена его сродством к µ-, δ- и κ-опиоидным, а также к 5-НТ4 и 5НТ3 (серотониновым)-рецепторам миоцитов, при активации которых развивается двоякое действие: стимулирующее – при гипокинетических состояниях гладкой мускулатуры кишечника и спазмолитическое – при гиперкинетических.
Для коррекции СИБР предпочтение следует отдавать антибиотикам, действующим в просвете кишки и не поступающим в системный кровоток. Препарат рифаксимин, ингибируя ДНК-зависимую РНК-полимеразу бактериальных клеток, подавляет их рост и образование бактериями аммиака и других токсических соединений.
В нашей практике мы руководствуемся принципом «многоцелевой монотерапии» (Лазебник Л.Б., 1992) – использованием системных эффектов одного лекарства для одновременной коррекции нарушенных функций нескольких органов или систем. Препарат псиллиум служит ярким примером возможности реализации этого принципа, поскольку он обладает доказанным гиполипидемическим действием, что делает его приоритетным в лечении пожилых больных запорами и гиперлипидемией [17], кроме того, способствует снижению массы тела, что актуально для пациентов с дивертикулезом, т.к. ожирение – это независимый фактор риска дивертикулита и кровотечения [18, 19].
Ранее мы отмечали, что у больных старше 75 лет выявляются морфологические изменения слизистой оболочки толстой кишки, свидетельствующие об ишемии кишки, ассоциированной с сопутствующей сердечно-сосудистой патологией [20]. В этих случаях необходимо назначение защищенных препаратов масляной кислоты, оказывающей противовоспалительное и антиатрофическое действия с восстановлением барьерных функций слизистой оболочки кишки [21]. Кроме того, введение масляной кислоты повышает порог болевой чувствительности и усиливает обезболивающее действие спазмолитиков.
Заключение
На основании результатов проведенного нами исследования можно сделать следующие выводы:
- Наиболее эффективным препаратом для купирования абдоминального болевого синдрома у пациентов с ДБТК всех возрастных групп остается триметабутин.
- При лечении СДБТ у больных моложе 45 лет целесообразно назначение кишечных антисептиков (рифаксимин, нифуроксазид) не менее чем на 7 дней с момента обращения за медицинской помощью.
- Больным СДБТ старше 75 лет необходима нормализация стула с преимущественным назначением слабительных препаратов, обладающих пребиотическим действием. При сочетании ДБТК и запора с гиперлипидемией препаратом выбора служит псиллиум (Фитомуцил, Мукофальк, Фибролакс).
- При наличии у больных старческого возраста сопутствующей сердечно-сосудистой патологии с целью коррекции возможной ишемии стенки кишки на микроскопическом уровне показана терапия защищенным препаратом масляной кислоты (Закофальк).


