Значение солнечного света для нашей планеты сложно переоценить. Солнце – это важнейший источник энергии, которую улавливают растения и посредством фотосинтеза образуют кислород, что обеспечивает саму возможность существования животных и людей на земле. Солнечный свет влияет на периоды сна и бодрствования человека, которые сменяются с циркадной периодичностью. Не менее важно для организма излучение солнца в ультрафиолетовом диапазоне. Под действием ультрафиолетового излучения (УФИ) образуется жизненно необходимый витамин D, при недостатке которого развивается рахит.
Помимо положительных эффектов солнечный свет может вызывать ожоги, провоцировать старение кожи, развитие фотодерматозов и канцерогенез [1]. Солнечный ожог – это наиболее распространенная островоспалительная реакция кожи в ответ на чрезмерное действие солнечного или искусственного УФИ [2].
От всего электромагнитного спектра, излучаемого солнцем, который достигает поверхности земли, УФИ составляет приблизительно 5 %.
В соответствии с длиной волны и ее биологическими эффектами УФИ можно разделить на три диапазона: УФ-А (320–400 нм), УФ-В (290–320 нм) и УФ-С (200–290 нм). УФИ, достигающее нашей кожи, на 95 % состоит изУФ-Аина5%изУФ-В.УФ-С обычно отфильтровывается озоновым слоем стратосферы земли. В свою очередь УФ-А подразделяют на два поддиапазона: УФ-А I (дальний) с длиной волны 340–400 нм и УФ-А II (ближний) с длиной волны 320–340 нм [1].
Воздействие УФИ на кожу человека определяется многими факторами, включающими географическое положение, близость к экватору, высоту над уровнем моря, время года, продолжительность дня, облачность, осадки, которые влияют на интенсивность УФИ на поверхности земли. При этом каждый человек подвергается УФИ в зависимости от своего поведения, одежды, времени, проведенного на улице, профессии и др. Индивидуальная восприимчивость к УФИ может прогнозироваться путем оценки минимальной эритемной дозы – биодозы. Биодоза – это минимальная продолжительность облучения, при которой возникает четко очерченное покраснение кожи. На практике индивидуальную восприимчивость к УФИ часто определяют косвенно – на основании выявления типа светочувствительности кожи в соответствии с критериями Фицпатрика (табл. 1) [3].
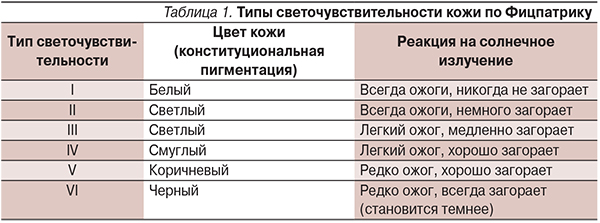
Загар – это индуцированная меланиновая пигментация кожи, возникающая под действием УФИ. Определение типа светочувствительности проводят на основании конституциональной меланиновой пигментации кожи и самооценки. Так, например, на вопрос, легко ли вы загораете, люди с I–II типами светочувствительности отвечают отрицательно. Таким образом, люди с I–II типами светочувствительности кожи больше подвержены солнечным ожогам [2].
В действительности солнечный ожог могут получить люди с любым типом кожи, однако коренное население тропических стран с детства привыкает к солнцу и крайне редко получает солнечные ожоги. Принято считать, что чаще всего солнечные ожоги получают летом, когда проводят много времени на пляже в солнечных странах. На самом деле солнечный ожог легко можно получить и зимой, например, на горнолыжном курорте. Воздействию УФИ человек также может подвергаться от искусственных источников: солярии, кабины для фототерапии, дуговые лампы.
Солнечные ожоги обычно классифицируют как поверхностные, или I степени. Рубцы после солнечных ожогов обычно не образуются. Не бывает и других последствий, свойственных термическим ожогам, – утраты чувствительности, ангидроза, выпадения волос [2].
Вначале УФИ вызывает вазодилатацию сосудов кожи, которая приводит к характерной эритеме. В течение часа после воздействия УФИ тучные клетки высвобождают ряд медиаторов, таких как гистамин, серотонин, фактор некроза опухоли; активируется синтез простагландинов и лейкотриенов. Высвобождение цитокинов вносит дополнительный вклад в развитие воспаления, сопровождаемое инфильтрацией кожи нейтрофилами и Т-лимфоцитами. В течение 2 часов после экспозиции УФИ наблюдается повреждение клеток эпидермиса. Как эпидермоциты, так и клетки Лангерганса в зоне поражения претерпевают апоптотические изменения в результате УФИ-индуцированного повреждения ДНК. Солнечная эритема достигает пика выраженности через 24 часа после воздействия УФИ.
При небольшой интенсивности и продолжительности действия УФИ приводит к усилению пигментации кожи, известному как загар, который обеспечивает некоторую защиту от дальнейшего УФИ-индуцированного повреждения [4, 5].
Неосложненные солнечные ожоги характеризуются минимальной продолжительностью заболевания и самостоятельным разрешением без серьезных последствий. В редких случаях воздействие УФИ может быть настолько тяжелым и распространенным, что приводит к ожогам II степени, обезвоживанию или вторичной инфекции [2].
Солнечные ожоги могут получить люди любого пола и возраста. Однако, по некоторым данным, распространенность солнечных ожогов среди детей выше, чем среди взрослых, а среди мужчин выше, чем среди женщин [6, 7].
При сборе анамнеза у пациентов с солнечными ожогами часто обнаруживается, что они недавно загорали, активно отдыхали или работали под солнцем, пользовались солярием. Болезненная эритема развивается через 3–4 часа после экспозиции УФИ. Возможны также повышение температуры, озноб, недомогание, тошнота, в тяжелых случаях – рвота. Эритема в острый период может сопровождаться образованием пузырей, а через 4–7 дней сменяется обильным шелушением. Клинические проявления усиливаются под влиянием фотосенсибилизирующих лекарственных препаратов, при злоупотреблении алкоголем. УФИ может проникать через одежду, особенно если она влажная [8, 9].
УФ-лучи с более короткими волнами вызывают более выраженную эритему, поэтому УФ-В-лучи являются основной причиной солнечных ожогов. Однако УФ-А-лучи составляют большую часть УФИ, достигающего поверхности земли. Поэтому считается, что УФ-А-лучи также ответственны за краткосрочные и долгосрочные эффекты УФИ [1].
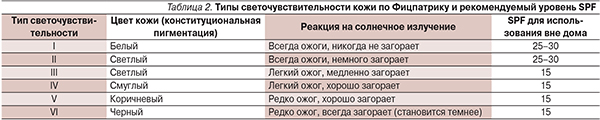
Профилактика солнечных ожогов должна проводиться в отношении всех, особенно лиц со светочувствительностью кожи I–II типов. Рекомендуется избегать пребывания на солнце с 10.00 до 16.00, когда солнце находится высоко в небе. Показано носить закрытую одежду, широкополые шляпы, беречь слизистые оболочки, т. к. возможен солнечный ожог красной каймы губ, языка, а также использовать солнцезащитные очки. Существует множество эффективных солнцезащитных средств с разной степенью защиты от солнца (SPF), в т. ч. разрешенные детям. Солнцезащитное средство с необходимым SPF можно подобрать в зависимости от типа светочувствительности кожи по Фицпатрику (табл. 2) [3].
Ряд исследователей сообщают, что солнцезащитное средство с SPF-15 обеспечивает здоровым лицам полную защиту от УФ-В-лучей, вызывающих солнечные ожоги [3].
Лечение солнечных ожогов в большинстве случаев является амбулаторным и симптоматическим. Только при тяжелом поражении УФИ-ожоге II степени может потребоваться госпитализация больного с целью интенсивной инфузионной терапии, профилактики инфекционных осложнений, специфического ухода за кожей.
Для уменьшения воспаления и облегчения боли могут быть использованы нестероидные противовоспалительные средства, наиболее эффективные на ранней стадии заболевания. Чаще всего применяются аспирин, ибупрофен. Холодные примочки, влажные обертывания в закрытом помещении, холодная ванна также приносят временное облегчение и при необходимости могут повторяться. По мере стихания острого воспаления возможно применение легких эмолентов, например содержащих алоэ вера. Хотя в проведенных клинических исследованиях эмоленты не показали способности уменьшать время выздоровления, они снижали выраженность симптомов у пациентов с солнечными ожогами [10].
Среди современных дерматопротективных средств наружного применения широко применяется декспантенол. Препарат стимулирует процессы регенерации и обладает противовоспалительным действием. При местном применении дексапантенол быстро абсорбируется, превращаясь в активный метаболит – пантотеновую кислоту, восполняя ее дефицит. Пантотеновая кислота необходима для синтеза коэнзима А, который катализирует в организме ацилирование, участвует практически во всех метаболических процессах (цикл трикарбоновых кислот, обмен углеводов, жиров и жирных кислот, фосфолипидов, белков и др.), обеспечивает образование кортикостероидов, ацетилирование холина с образованием ацетилхолина. Декспантенол показан к применению при различных поверхностных нарушениях целостности кожи, в т. ч. при солнечных ожогах. В соответствии с основными принципами наружной терапии чем острее воспалительный процесс, тем более щадящей должна быть терапия.
Так, при солнечных ожогах в течение первых 3–4 дней и при небольшой площади поражения: например, когда поражена одна область тела – лицо, шея, можно рекомендовать применение холодных примочек. Для холодной примочки можно использовать кипяченую воду, слабый водный раствор спирта (5–10 %), некрепкий настой черного крупнолистового чая, 0,02 %-ный раствор фурацилина. Примочку следует делать 2–3 раза в день по 20–30 минут. За это время смоченная и отжатая марлевая салфетка должна смениться 15–20 раз. Благодаря своим физическим свойствам холодная примочка, оказывая противовоспалительное действие, снимает боль, что приносит облегчение пациенту. При распространенных солнечных ожогах показаны влажные обертывания, которые следует проводить в закрытом помещении, поскольку на солнце обертывание или одевание влажной одежды будет способствовать проникновению УФ-лучей. Влажные обертывания можно заменить холодной ванной или душем. Хорошей альтернативой примочкам и обертыванию может оказаться распыление на пораженные участки тела термальной воды, которую можно найти практически во всех лечебно-косметических линиях для ухода за кожей. Примочки и обертывания не рекомендуется делать дольше 3–4 дней.
После купирования острого воспаления, уменьшения эритемы и боли можно рекомендовать использовать декспантенол в форме крема или мази 2–3 раза в день на пораженные участки кожи. Декспантенол в виде спрея можно начать использовать еще в остром периоде солнечного ожога, ориентируясь на субъективные симптомы у пациента. Лечение следует проводить столько, сколько это необходимо для облегчения симптомов солнечного ожога и до полного восстановления кожи.



