Каждый второй пациент на амбулаторном приеме у оториноларинголога – больной риносинуситом (РС). В России, по данным Минздравсоцразвития, хроническим риносинуситом (ХРС) страдают 15 % взрослого населения и 5 % детей [1]. Однако эти данные не включают пациентов, которые не обращаются за медицинской помощью, занимаются самолечением, и многих больных, которым неправильно поставлен диагноз. Еще одной причиной неточных показателей распространенности ХРС является отсутствие возможности проводить эндоскопическое исследование носа и носоглотки, компьютерную томографию (КТ) околоносовых пазух (ОНП).
Качество жизни больных, страдающих ХРС, существенно снижено и сравнимо с качеством жизни пациентов с кардиологическими заболеваниями и хронической обструктивной болезнью легких [2]. Актуальность проблемы ХРС обусловлена и тем, что существующие схемы консервативной терапии, даже его хирургическое лечение не всегда приносят пациенту выздоровление.
ХРС – это воспаление слизистой оболочки носа и ОНП, длящееся более 12 недель и характеризующееся двумя и более симптомами из числа следующих:
- затруднение носового дыхания;
- выделения из носа (в т. ч. постназальный синдром);
- лицевая боль;
- снижение или отсутствие обоняния [3].
К возникновению ХРС может привести множество предрасполагающих факторов: анатомические нарушения (аномалии внутриносовых структур), атопия, иммунодефицитные состояния, непереносимость нестероидных противовоспалительных средств (НПВС), цилиарная дисфункция.
Аномалии строения полости носа диагностируются у большинства пациентов, имеющих ХРС. Однако мета-анализ публикаций не позволил установить достоверную связь между этими анатомическими вариантами и наличием клинических проявлений синусита [1]. Чаще всего аномалии строения полости носа являются случайной находкой, которую находят у здоровых пациентов на КТ. При наличии иммунодефицита у пациентов с ХРС при гистологическом исследовании обнаруживается аккумуляция воспалительных клеток, преимущественно эозинофилов, со сниженным апоптозом, а также повышение уровней провоспалительных цитокинов (интерлейкинов-2, -4, -5, -6, -8, -13, -16). Очевидно, именно поэтому у 100 % пациентов с нарушением первичного гуморального иммунитета обнаруживается воспалительный процесс в ОНП. Тот же факт подтверждается тем обстоятельством, что у половины ВИЧ-инфицированных пациентов имеются признаки ХРС. В клинической практике описано сочетание непереносимости НПВС, бронхиальной астмы и полипозного РС. Изменения в ОНП на КТ имеют более 80 % таких пациентов. Причем эти изменения могут быть вызваны как инфекционным процессом, так и аллергическим воспалением.
У 65,7 % пациентов с верифицированным диагнозом аллергического ринита присутствуют симптомы ХРС [4]. Теоретически развитию ХРС могут способствовать два патогенетических фактора аллергического ринита. Первый из них – отек слизистой оболочки, вызываемый попаданием аллергенов, особенно в зонах остиомеатального комплекса, включая задний остиомеатальный комплекс, что вызывает нарушение аэрации ОНП, а это, согласно современной концепции функциональной эндоназальной ринохирургии, является основополагающей причиной возникновения воспалительного процесса в ОНП. Вторым фактором аллергического ринита, способствующим возникновению бактериального РС, является излишняя продукция слизи, эвакуация которой может задерживаться. Таким образом, бактерии получают возможность беспрепятственно осуществлять процессы своей жизнедеятельности. Однако эпидемиологические исследования не выявили повышения заболеваемости РС в период сезонного пыления растений. С другой стороны, по данным разных источников литературы, от 50 до 84 % пациентов с этим заболеванием имеют положительные результаты кожных проб, в основном на антигены, попадающие в организм через верхние дыхательные пути. При круглогодичном аллергическом рините могут возникать большие трудности в элиминации антигенов по сравнению с сезонным аллергическим ринитом. Поэтому в схему лечения обострений ХРС, возникающих на фоне аллергического ринита, обоснованно включение антигистаминных препаратов [3].
В настоящее время имеют преимущества антигистаминные препараты 2-го поколения, среди которых явным преимуществом обладают активные метаболиты, т. к. они не подвергаются метаболизму в организме и их можно назначать при нарушениях работы печени и почек. Кроме того, активные метаболиты не вступают во взаимодействие с другими препаратами, поэтому их можно назначать одновременно с макролидами и системными противогрибковыми средствами. Ярким представителем активных метаболитов является цетиризин, который не только блокирует Н1-рецепторы, но и подавляет активность эозинофилов [7]. Биоэквивалентность Цетрина оригинальному препарату цетиризина была продемонстрирована в доказательном исследовании. К сожалению, в России оториноларингологи вынуждены обращать внимание на достаток пациента и его возможности следовать врачебным рекомендациям. Приверженность терапии при использовании данного препарата выше, чем у других препаратов 2-го поколения – активных метаболитов.
Роль патогенной микрофлоры, неоспоримая в течение многих лет, в последнее время ставится под сомнение. В 2005 г. было проведено интересное исследование. Забор материала производили у пациентов с односторонним РС с обеих сторон. В непораженной пазухе находили аэробные и анаэробные микроорганизмы – такие же, как и в пораженном синусе [5]. Кроме того, у здоровых лиц были найдены аналогичные микроорганизмы в таких же концентрациях, что и у больных РС [6]. Таким образом, роль бактерий при ХРС не ясна. Об этом свидетельствует безуспешность системной антибиотикотерапии в некоторых случаях, причиной которой может быть резистентная, кворумная или атипичная (внутриклеточная) флора. В частности, появились публикации, в которых сообщается об обнаружении золотистого стафилококка внутри клеток слизистой оболочки носа при ХРС [8]. В будущем лечение ХРС должно быть направлено на разрушение биопленок, вентиляцию синусов, устранение патогенных бактерий, а также влиять на чувствительность кворума в биопленках и их структуру. При остром РС (ОРС), когда возникают подозрения на вышеперечисленные факторы, а также при обострении ХРС обоснованным является использование коротких курсов системных антибиотиков 2-й линии.
Целью настоящего исследования явилось совершенствование системной антибактериальной терапии ОРС и обострения ХРС.
Для достижения цели исследования были поставлены следующие задачи:
- оценить эффективность левофлоксацина (Леволет; Dr.Reddy’s, Индия) для лечения ОРС и обострения ХРС;
- оценить безопасность использования препарата Леволет у пациентов, включенных в исследование.
Материал и методы
Проспективное открытое исследование было проведено на кафедре оториноларингологии ГОУ ДПО РМАПО Росздрава на базе ЛОР-отделения Центральной клинической больницы гражданской авиации. В рамках исследования были обследованы 20 пациентов, находившихся на амбулаторном лечении.
В исследование были включены мужчины и небеременные, некормящие женщины от 18 до 70 лет с острым бактериальным или обострением хронического гнойного РС, прошедшие до этого безуспешную терапию системными антибиотиками в соответствии с Национальными рекомендациями по лечению РС среднетяжелой степени тяжести.
Согласно международным документам, определение степени тяжести острого РС должно базироваться на субъективной оценке пациентом своего состояния по 10-сантиметровой визуальной аналоговой шкале (ВАШ). На этой шкале сам пациент указывает точку, соответствующую выраженности симптомов заболевания. Значения от 0 до 3 см (баллов) соответствуют легкой степени заболевания, 4–7 баллов – среднетяжелой, 8–10 баллов – тяжелой форме заболевания.
Критерии исключения:
- тяжелая степень заболевания и осложненное течение ОРС;
- участие в исследованиях других лекарственных препаратов;
- нежелательные реакции, возникшие ранее при приеме фторхинолонов.
Пациенты могли быть исключены из исследования по их собственному желанию или по решению исследователя. Причины исключения пациента вносились в Индивидуальную регистрационную карту. Все пациенты, включенные в исследование, принимали препарат Леволет в дозе 500 мг/сут в один прием в течение 10 дней.
Всем испытуемым проведены следующие исследования:
1. У пациентов врачом проводилась субъективная оценка состояния слизистой оболочки полости носа с помощью передней риноскопии, эндоскопического осмотра. Оценка проводилась по специально разработанной визуально-аналоговой шкале (цвет и степень увлажненности слизистой оболочки полости носа, выраженность отека носовых раковин, характер отделяемого).
При статистической обработке данных учитывались следующие признаки:
- наличие или отсутствие отека носовых раковин;
- наличие или отсутствие патологического секрета.
2. Для количественной оценки жалоб использована модифицированная балльная система V.J. Lund и D.W. Kennedy (1995). Количественная оценка включала анализ пяти основных симптомов заболевания:
- затруднение носового дыхания;
- лицевые тригеминальные боли;
- головную боль;
- нарушения обоняния;
- выделения из носа.
Оценка проведена по двухбалльной системе, суммарный показатель мог составить от 0 до 10 баллов (табл. 1).
Таблица 1. Схема количественной оценки симптомов.
Таблица 2. Количественная оценка жалоб на Т0.
Таблица 3. Количественная оценка жалоб на Т1.
Таблица 4. Количественная оценка жалоб на Т2.
3. Необходимость проведения оториноларингологических манипуляций, таких как ЯМИК-процедура, пункция верхнечелюстных пазух, промывание пазух через естественные соустья, определялась врачом-оториноларингологом в зависимости от риноскопической картины, тяжести симптомов, а также анамнеза заболевания (на какие сутки заболевания проводились осмотр пациента и его включение в исследование).
4. Оценивали наличие или отсутствие нежелательных явлений. Безопасность препарата Леволет устанавливали путем регистрации нежелательного явления в анкете согласия пациента на участие в исследовании.
Пациентов наблюдали в течение недели. Сравнивали показатели всех исследований до и после лечения.
Критерии эффективности лечения:
- улучшение количественной оценки – уменьшение суммы баллов по результатам количественной оценки жалоб (р < 0,05);
- улучшение субъективной оценки врачом состояния слизистой оболочки полости носа с помощью передней риноскопии, эндоскопического осмотра, ослабление симптомов по визуально-аналоговой шкале (р < 0,05).
Критерии безопасности:
- частота развития аллергических реакций;
- частота развития нежелательных явлений.
Результаты и обсуждение
Характеристика исследуемых больных
В группу вошли 20 человек, из них 7 с диагнозом “острый бактериальный РС” (3 мужчины и 4 женщины) и 13 человек с обострением ХРС (5 мужчин и 8 женщин) от 19 до 50 лет (средний возраст – 28 лет). Одна пациентка выбыла из исследования по причине развития у нее на третий день тянущих болей по протяжению связок в кистях и ступнях (в дальнейшем этот эффект рассматривался как побочный).
Анализ результатов врачебного наблюдения
У всех пациентов на основании передней риноскопии и оптической эндоскопии зарегистрированы признаки воспаления (отечность, гиперемия носовых раковин, слизистое отделяемое). Грубых деформаций костных структур не выявлено. Наличие патологического (гнойного) секрета выявлено у всех пациентов, что свидетельствует в пользу гнойного процесса. Отек носовых раковин справа во время исходного визита (Т0) отмечен у 100 % пациентов. К моменту заключительного визита (Т2) он сохранился у 50 % пациентов, это почти в 3 раза меньше, чем на момент первого осмотра (р < 0,05, критерий Мак-Немара). Отек носовых раковин слева присутствовал у 93 % пациентов основной группы до лечения, после лечения он сохранился лишь у 17 % пациентов (почти в 5,5 раз меньше, чем на момент Т0), что также статистически значимо отличается от показателей Т0. Полученные данные свидетельствуют об эффективности препарата Леволет в отношении уменьшения отека носовых раковин при остром бактериальном РС.
Анализ количественной оценки жалоб
Все пациенты жаловались на заложенность носа (средний балл – 1,4), лицевую боль (средний балл – 1,35), головную боль (средний балл – 1,2), снижение обоняния (средний балл – 1,05), выделения из носа (средний балл – 1,45).
Для повышения достоверности результатов пациентов просили во время исследования не пользоваться вазоконстрикторными и другими интраназальными средствами.
Уже на визите Т1 показатели количественной оценки жалоб составили заложенность носа (средний балл – 0,85), лицевую боль (средний балл – 0,55), головную боль (средний балл – 0,6), снижение обоняния (средний балл – 0,45), выделения из носа (средний балл – 0,65).
На визите Т2 при количественном подсчете жалоб только у 4 пациентов периодически появлялось затруднение носового дыхания (средний балл – 0,2), у 5 пациентов наблюдалось снижение обоняния (они чувствовали только резкие запахи), средний балл – 0,25, у 3 пациентов периодически возникала головная боль (средний балл – 0,15). Результаты представлены в табл. 4.
Результаты сравнения количественной оценки жалоб на Т0, Т1, Т2 представлены на рисунке, из которого следует, что большинство значений количественной оценки симптомов уже на визите Т1 значительно снизились по сравнению с Т0 (р < 0,05, критерий Вилкоксона). Кроме того, получена статистически достоверная разница между значениями количественной оценки жалоб на визитах Т0 и Т2 (р < 0,05, критерий Вилкоксона).
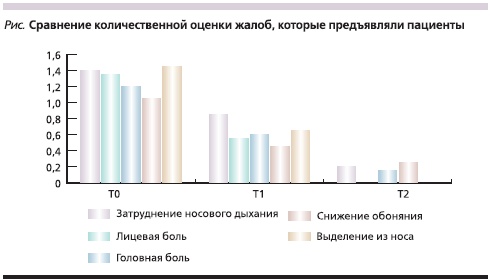
Хочется отметить, что с пациентами приходилось неоднократно проводить беседы по поводу необходимости завершить 10-дневный курс приема препарата Леволет, т. к. они не видели необходимости принимать таблетки 10 дней, когда на 3-й день отметилось значительное улучшение самочувствия, а на 7-й день все симптомы у большинства пациентов практически нивелировались.
Оценка необходимости проведения манипуляций
В настоящее время в стандартах лечения РС присутствует такая манипуляция, как пункция верхнечелюстной пазухи; В.Т. Пальчун указывает на необходимость проведения до 7 пункций верхнечелюстных пазух до получения чистых промывных жидкостей. Только в некоторых клиниках России альтернативой пункции является ЯМИК-процедура, которая является неинвазивным методом и позволяет санировать все пазухи одновременно. При остром РС проводят 3–5 ЯМИК-процедур, 7–10 – при обострении ХРС. При возникновении обострения ХРС после эндоскопической синусотомии оториноларингологи имеют возможность промыть пазухи через расширенные естественные соустья. В среднем необходимо от 3 до 5 процедур промывания пазух до чистых промывных жидкостей.
Необходимость проведения этих манипуляций и уменьшение их числа взяты за критерий эффективности препарата Леволет при лечении острого бактериального РС и обострения ХРС. У пациентов, включенных в исследование, пункцию верхнечелюстной пазухи не провели никому. ЯМИК-процедуры провели 7 пациентам, их число было ограничено до 3 процедур. Промывание пазух через естественные соустья (по 3 процедуры) провели 4 пациентам; 9 пациентам проводить какие-либо манипуляции не понадобилось.
Уменьшение числа манипуляций, в т. ч. инвазивных, свидетельствует о хорошей эффективности препарата Леволет у пациентов с острым бактериальным РС и обострением ХРС.
Оценка безопасности препарата Леволет
Во время применения препарата Леволет в течение 10 дней у больных ОРС не было отмечено ни одного случая развития аллергических реакций. Одна пациентка была исключена из исследования, т. к. у нее возникла реакция со стороны сухожилий при предыдущем приеме фторхинолонов. У одной пациентка развились диспепсические явления. Удовлетворительно перенесли прием препарата 19 пациентов.
Заключение
Лечение острого бактериального РС и обострений ХРС – одна из приоритетных задач оториноларинголов и врачей общего профиля как из-за опасности осложнений, так и из-за значительного снижения качества жизни больных. Поэтому совершенствование методов лечения ОРС не теряет своей актуальности. Множество системных антибиотиков, появляющихся на современном рынке, и широко доступных общественности требует проверки их безопасности и эффективности. В данной работе изучался генерик левофлоксацина – Леволет.
Проведенное исследование имеет практическое значение. Анализ полученных данных показал значительную эффективность препарата Леволет в лечении больных острым бактериальным РС и обострением ХРС, что подтверждают данные существующих исследований. Положительная динамика наблюдалась по результатам всех использованных методов, а именно по данным клинического осмотра, количественной оценки жалоб, необходимости проведения манипуляций (пункций верхнечелюстных пазух, ЯМИК-процедур, промывания оперированных пазух через расширенные соустья) и субъективной оценки качества жизни.
Проведенное исследование показало, что препарат Леволет удовлетворительно переносится пациентами. Диспепсия возникла только у одной пациентки, и одна больная была исключена из исследования из-за возникновения реакции со стороны сухожилий. Проявления аллергического характера выявлены не были.
Выводы
- Препарат Леволет эффективен при лечении острого бактериального РС и обострении ХРС.
- Препарат Леволет хорошо переносится больными.
Информация об авторе:
Анготоева Ирина Борисовна – кандидат медицинский наук, кафедра оториноларингологии
Российской Медицинской академии последипломного образования. Тел. 8 (495) 490-01-08



