Введение
Как в развитых, так и в развивающихся странах доля пожилых людей в структуре населения неуклонно растет, пожилое население, по классификации ВОЗ, состоит из пожилых людей в возрасте от 60 до 74 лет, старых от 75 до 89 лет и долгожителей – старше 90 лет. При этом по мере старения развивается необходимость в оказании специализированной медицинской помощи [1, 2].
Возрастные изменения кожи
С возрастом кожа претерпевает прогрессивные дегенеративные структурные и физиологические изменения, возникающие вследствие естественного старения во всех системах и органах; старение – непрерывный и неизбежный процесс, который оказывает свое влияние как на кожу, так и на придатки кожи [3]. Постепенно (по мере старения) снижаются регуляторные функции кожи, а сосудистая сеть атрофируется. Замедляется процесс деления клеток, в результате запускаются все нарушения, связанные с ороговением клеток, появляется выраженный ксероз кожных покровов, теряется жидкость, которая находится во внутри- и межклеточном пространствах. Кожа у пожилых людей начинает напоминать тонкую папиросную бумагу, снижаются процессы обновления клеток, а также замедляются процессы образования эластина и коллагена, имеющиеся волокна становятся все более разреженными и беспорядочными, в связи с чем кожа теряет тургор и упругость, происходит образование заломов и морщин. Развиваются процессы иммунной недостаточности, ведущие к формированию иммунопатологических реакций, аутоиммунных процессов, кроме того, происходит атрофия сально-волосяных фолликулов, изменяется гидролипидная мантия кожи [4].
Дерматологические заболевания в геронтологии: данные исследований
По данным D.J. Pallin et al. (США), за период с 1993 по 2005 г. возросло количество госпитализаций геронтологических пациентов с различными дерматологическими нозологиями в отделения неотложной помощи, в т.ч. зачастую в связи с различными инфекциями кожи. Количество госпитализируемых возросло с 1,2 млн в 1993 г. до 3,4 млн. в 2005-м; стоит отметить, что за тот же промежуток времени во много десятков раз развил свою активность и MRSA (метициллин-устойчивый Staphylococcus aureus) [5].
В исследованиях, проведенных в разных странах, фиксируются различные дерматологические заболевания, предположительно это связано в значительной степени и с качеством оказываемой помощи, и с результативностью проводимой диагностики. Кроме того, стоит отметить, что пациентам, достигшим возраста 70–80 лет, зачастую дсложно продолжать вести достаточно активный образ жизни, а полноценные гигиенические процедуры для геронтологических пациентов оказываются весьма проблематичными в связи со старческой ареактивностью [6].
Ретроспективное поперечное исследование проведено в отделении дерматологии больницы Пулау Пинанг, Малайзия, в период с апреля по август 2019 г. В исследовании учувствовали 455 человек: 231 (50,8%) мужчина и 224 (49,2) женщины, средний возраст которых составил 74,8 года. Наиболее часто встречающимися кожными заболеваниями были экзема (у 126 [27,6%]), ксероз кожи у (63 [13,8%]), буллезный пемфигоид (у 40 [8,8%]), опоясывающий лишай (у 37 [8,1%]) и трихофития у (35 [7,7%]). Среди исследуемой популяции наиболее часто встречающимися коморбидными заболеваниями были сахарный диабет (у 123 [27%]) пациентов, артериальная гипертония у (79 [17,4%]) и ишемическая болезнь сердца( у 59 [13%]). В текущем исследовании были выделены множественные факторы, увеличивающие развитие кожных заболеваний, а также влияющие на результаты лечения. Среди них были употребление алкоголя, коморбидные заболевания, полипрагмазия и полифармация в лечении основного заболевания [7].
В другом исследовании, проведенном на базе дерматологического отделения Регионального учебного центра в Северной Танзании, в период с января по апрель 2013 г. обследованы 142 пациента в возрасте 55–99 лет, средний возраст которых составил 67,5 лет. Группа различных видов экзем (43,7%) была ведущими заболеваниями. Наиболее частыми типами экземы были неклассифицированная (33,9%), атопическая (21,0%), ксеротическая (17,7%), застойная (9,7%), множественная (8,1%), себорейная (8,1%) и контактная экзема (1,6%). Вторую по частоте группу составили папулосквамозные заболевания (15,4%), из которых наиболее часто встречались псориаз (50,0%), красный плоский лишай (32,0%) и кератодермия (18,0%). Группа инфекционных дерматозов составила 11,3% от всех заболеваний и распределилась следующим образом: грибковые (50,0%), бактериальные (31,0%) и вирусные инфекции (19,0%).
Подгруппа грибковых инфекций распределялась следующим образом: микоз стопы (50%), разноцветный лишай (12,5%), онихомикоз (12,5%), интертригинозный дерматит (12,5%), хромобластомикоз (12,5%). Подгруппа вирусных инфекций: опоясывающий герпес (67%), простой герпес (33%). Подгруппа бактериальных инфекций распределилась следующим образом: импетиго (60,0%) и лепра (40,0%). В группу опухолевых заболеваний (9,8% всех заболеваний) вошли саркома Капоши (43,0%), келоиды (29%) [8], грибовидный микоз (14,3%), акральная лентигинозная меланома (7,1%) и базальноклеточная карцинома (7,1%). Единственный случай базальноклеточной карциномы был у светлокожего пациента родом из Европы, но проживавшего в Танзании в течение 15 лет [9, 10].
В аналогичном исследовании группы ученых из Финляндии оценивалось распространение дерматологических заболеваний у 552 взрослых пациентов в возрасте от 70 до 93 лет. Было установлено, что почти 80% пациентов страдали хотя бы одним кожным заболеванием, которое требовало дальнейшего лечения или наблюдения. Более трети (39,1%) больных имели одновременно три и более кожных заболевания, из которых наиболее частыми оказались микоз кожи стоп (48,6%), онихомикоз (29,9%), розацеа (25,6%), актинический кератоз (22,3%) и астеатозная экзема (20,8%) [11, 12].
Наиболее распространенные дерматологические заболевания в РФ
В средней полосе РФ лидирующими из геронтологических заболеваний являются микоз кожи стоп и онихомикоз. Таким образом, стоит более подробно рассматривать основные геронтологические дерматозы и новообразования кожи в практике врача-дерматовенеролога [6].
Онихомикоз и микоз кожи стоп
Онихомикоз и микоз кожи стоп – инфекции, приводящие к изменениям ногтевых пластин, утолщению кожи, развитию онихогрифоза, причем явления онихомикоза и микоза кожи стоп – это не только косметологическая проблема, встречающаяся у 80% пациентов после 60 лет. Зачастую при длительной персистенции гриба в толще ногтевой пластины или кожи у пациентов развиваются боль, дискомфорт при ходьбе, образуются кровоточащие трещины, происходит отслаивание ногтевых пластин, что существенно влияет на качество жизни и физическую активность геронтологических пациентов. Перед началом лечения онихомикоза и микоза кожи стоп следует клинически оценивать и подтверждать диагноз при помощи микроскопического исследования пораженных ногтевых пластин, соскоба чешуек с гладкой кожи пациента. Для определения вида возбудителя необходимо проводить культуральное исследование или диагностику моллекулярно-биологическими методами [13, 14] (рис. 1).
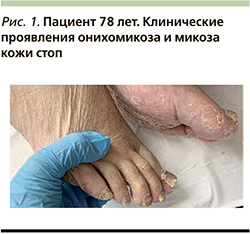
Для локализованной формы микоза кожи и при поражении единичных ногтевых пластин наиболее часто применяют наружную противогрибковую терапию: крем клотримазол, кетоконазол, тербинафин для гладкой кожи и лак аморолфин или циклопироксоламин для онихомикоза. Лечение должно сопровождаться постоянным уходом за кожей стоп с использованием кератолитических мазей, недопущением образования гиперкератотических разрастаний ногтевых пластин. Пациенту необходимо объяснять важность посещений подологических кабинетов для систематической обработки стоп и ногтевых пластин, а также дезинфицирующей обработки обуви. Местная терапия менее эффективна при тотальном поражении ногтевых пластин или распространенном микозе гладкой кожи, в связи с чем целесообразно начать применение системных антимикотических препаратов (тербинафин, итраконазол, кетоконазол или флуконазол), которые должны быть использованы с осторожностью в отношении пожилых пациентов, особенно с заболеваниями печени: ведение таких пациентов должно производиться под постоянным контролем уровня препарата в плазме, а также под постоянным контролем биохимического анализа крови [15]. Необходимо уточнять у пациента наличие существующих коморбидных патологий и принимаемых лекарственных средствах, тщательно производить сбор анамнеза. Пациенты, принимающие антимикотических препараты в сочетании с трициклическими антидепрессантами, селективными ингибиторами обратного захвата серотонина, атипичными антипсихотиками, β-адреноблокаторами или тамоксифеном, должны находиться под наблюдением врача-терапевта на предмет лекарственного взаимодействия [13].
Новообразования и паранеопластические дерматозы
Следующее место в списке самых распространенных проблем занимают новообразования и паранеопластические дерматозы, развивающиеся в ответ на злокачественные новообразования внутренних органов и систем.
Доброкачественные пролиферативные новообразования встречаются практически у каждого пациента, достигшего возраста 65 лет. Себорейный кератоз, проявляющийся очагами пролиферации кератиноцитов и меланоцитов в результате очаговой утраты эпидермальнгого гомеостаза, различные по виду и форме акрохордоны, сенильные гемангиомы, лентиго – все эти пролиферативные новообразования характерны для стареющей кожи и не несут злокачественного потенциала.
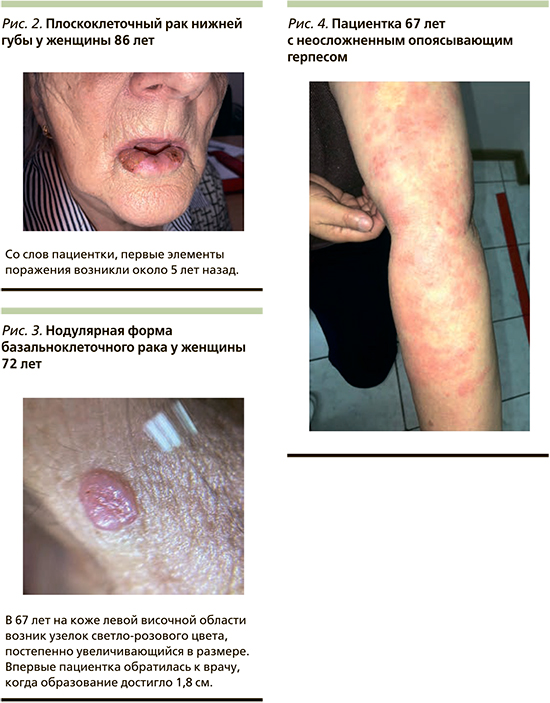
Злокачественные неоплазии: плоскоклеточный рак кожи (рис. 2), базальноклеточный рак кожи (рис. 3), меланома, а также редкие опухоли, такие как карцинома из клеток Меркеля и ангиосаркома, возникающие из-за суммарного повреждения ДНК и сниженной репаративной функции. Возникновение злокачественных неоплазий экспоненциально возрастает у пациентов с течением времени [6, 16, 17].
Говоря о пожилом возрасте, необходимо учитывать аллергические и зудящие дерматозы – еще одну из наиболее распространенных проблем, с которой пациенты обращаются к врачу-дерматовенерологу. Изменения структуры кожи, связанные с потерей филлагрина и развитием выраженной сухости (ксероза) кожи, астеатозная экзема, развивающаяся в зимний период, не единственные причины, которые могут вызывать зуд у геронтологических пациентов [18].
У 10–50% пациентов патогенез зуда может иметь различную этиологию. Данный симптом может быть связан с эндокринными расстройствами (сахарный диабет, тиретоксикоз), неврологическими нарушениями, нарушениями гепатобилиарной системы: кожным зудом, ассоциированным с холестазом, обструкцией желчевыносящих протоков. Зуд может являться паранеоплас-тическим признаком на фоне злокачественных опухолей (лимфогранулематоз или лейкоз), проявляться как побочная реакция на лекарственные препараты. В редких случаях с учетом данного анамнеза нельзя исключать развития стертых форм чесотки, велика вероятность развития т.н. чесотки чистоплотных, которая достаточно трудно диагностируется, а самым значимым ее клиническим проявлением является зуд в ночное время [19].
VZV-опоясывающий герпес
Еще одним заболеванием, которому подвержены пациенты в возрасте старше 65 лет, является Varicella Zoster (VZV-опоясывающий герпес). Возникает VZV в результате нарушений, связанных с иммунной реактивностью и реактивацией герпеса, пожизненно находящегося в латентной форме в ганглиях человека, который когда-либо перенес ветряную оспу [20]. Существуют наблюдения, что у части пациентов пожилого возраста острая фаза опоясывающего герпеса протекает с незначительными признаками, при этом в большинстве случаев может развиваться постгерпетическая невралгия (ПГН) [21, 22]. ПГН – частое осложнение опоясывающего герпеса, проявляющееся выраженным болевым синдромом спустя 120 дней после перенесенного острого заболевания. Существуют рекомендации, согласно которым пациентам пожилого возраста необходимо соблюдать достаточные дозировки противовирусной терапии (аномальные нуклеозиды: ацикловир, валацикловир и др.), чтобы значительно уменьшить и профилактировать ПГН [23] (рис. 4).
Заключение
На основании вышеизложенного врачам-дерматовенерологам необходимо учитывать складывающуюся демографическую ситуацию в мире. Значительное социально-экономичес-кое и медицинское бремя онкологичес-ких заболеваний у пожилых пациентов требует определенной онконастороженности от врачей различных специальностей. Кроме того, необходимо осуществлять персонализированный подход к лечению дерматозов у геронтологических пациентов с учетом данных анамнеза и коморбидной патологии.



