Введение
Хронический тонзиллит (ХТ) занимает значимое место среди всех заболеваний детского возраста (до 9% от всей патологии). У часто болеющих детей эта цифра, по некоторым данным, может достигать 45%, среди ЛОР-заболеваний показатель у детей доходит до 65–79% [1, 2]. В качестве осложнений возможны абсцессы, как паратонзиллярные, так и заглоточные. А из системных осложнений наиболее часто встречаются ревматоидный артирит, осложнения со стороны сердечно-сосудистой системы и почек [1]. Лечение ХТ часто осложняется тем, что антибиотикотерапия нередко оказывается малоэффективной [3, 4]. Одной из возможных причин низкой эффективности антибиотикотерапии ХТ является то обстоятельство, что ее могут назначать некорректно, кроме того, пациенты нарушают схемы назначаемого лечения, что осложняет курацию больных [5, 6]. В лечении ХТ широко применяют физиотерапевтические методы, такие как лазеротерапия, ультразвуковое воздействие на ткани небной миндалины, механическая санация лакун небных миндалин [7]. Для лечения ряда патологии ЛОР-органов перспективным и высокоэффективным направлением является использование лазерофореза, что позволяет обеспечивать доставку фармпрепарата непосредственно в очаг поражения [8–9].
Цель исследования: разработать комплексный подход к сочетанному применению лекарственной лазеротерапии и низкочастотного ультразвука в лечении детей дошкольного и раннего школьного возраста с диагнозом ХТ, c частыми декомпенсациями. Доказать преимущества данной методики.
Методы
Амбулаторно наблюдали 94 ребенка в возрасте от 6 до 11 лет с достоверно установленным диагнозом «хронический компенсированный тонзиллит» (J35.0). Для контроля проводимого лечения использовали объективный осмотр детей, термометрию, общие анализы крови и мочи, бактериологический посев с определением чувствительности к антибиотикам из небных миндалин, иммунограмму; биохимическое исследование включало показатели общего белка, С-реактивного белка (СРБ), мочевины, антистрептолизина О (АСЛ-о). Все дети были обследованы до лечения и после него через 6 и 12 месяцев. Все они получили классическое медикаментозное лечение: антибактериальная терапия проводилась согласно микробиологической картине посева флоры из небных миндалин каждого ребенка индивидуально. Не все пациенты требовали антибактериальной терапии системными антибиотиками. При необходимости применяли следующие средства:
- аугментин–амоксициллин+клавулановая кислота, флемоклав солютаб–амоксициллин+клаву-лановая кислота, цедекс–цефтибутен;
- пробиотики назначали для восстановления нормальной флоры, кишечника, ротоглотки (линекс), бифиформ, нормабакт;
- обезболивающие средства применяли при выраженном болевом синдроме (нурофен–ибупрофен);
- антигистаминные препараты – для уменьшения отека небных миндалин, задней стенки глотки. Применялись препараты последнего поколения из-за удобства приема и минимизации седативного действия (декзалтрадин, цетиризин);
- антисептики – для лечения и профилактики рецидивирования ХТ (раствор бетадина, мирамистина);
- ароматерапия эфирными маслами (эвкалипт, лаванда, масло чайного дерева);
- иммуностимулирующая терапия проводилась детям, в анамнезе которых выявлены частые эпизоды обострения ХТ (имудон, иммунорикс, ликопид);
- смягчающие средства – облепиховое, персиковое масла. Для орошения задней стенки глотки и небных миндалин пациентов обучили правильно вводить масла через нос, запрокинув голову.
Медикаментозное лечение детям назначали согласно строго возрастным дозировкам. В условиях ЛОР-кабинета проводили санацию лакун небных миндалин 0,8%-ным раствором белого стрептоцида для удаления казеозных пробок, затем после эвакуации патологического содержимого проводили физиотерапевтическое лечение.
Пациенты в количестве 94 человек (из них девочек 48/51%, мальчиков 46/49%) были распределены в три группы. Первую составили 29 человек (мальчиков 13/14%, девочек 16/17%), получавших традиционное медикаментозное лечение и плацебо-лазеротерапию с помощью аппарата Милта-Ф-8-01 в сочетании с плацебо-терапией низкоинтенсивным ультрафонофорезом в области миндалин аппаратом «Тонзиллор-М»; 33 пациента (из них мальчиков 17/18%, девочек 16/17%), получавших лазеротерапию с помощью аппарата «Милта-Ф-8-01» и низкоинтенсивный ультрафонофорез на область миндалин аппаратом «Тонзиллор-ММ», попали во 2-ю группу, а 32 больных (мальчиков 16/17%, девочек 16/17%) 3-й группы наблюдались при комплексном лечении с применением лекарственной лазеротерапии и низкоинтенсивного ультрафонофореза геля российского производства на основе альгината натрия с введенными в него фармпрепаратами (гидрокортизон и мочевина) на область миндалин с помощью аппарата «Тонзиллор-ММ».
При лечении пациентов 1-й группы лазерный аппарат и «Тонзиллор» не включали.
Дети 2-й группы получали лазерное облучение аппаратом «Милта-Ф-8-01» на проекцию небных миндалин от 3–5 минут на поле с частотой повторения импульсов лазерного излучения 600 Гц при длине волны 0,85 мкм, затем в небные миндалины за счет ультразвуковой кавитации импрегнировали 0,9%-ный раствор NaCL с помощью аппарата «Тонзиллор ММ» (увлажняли прокладку излучателя) от 10 до 20 секунд озвучивания при амплитуде колебаний около 40 мкм, при частоте ультразвука 26,5 КГц на каждую миндалину, курс лечения составил 10 процедур ежедневно.
Больные 3-й группы получали сочетанное физиотерапевтическое лечение: после санации небных миндалин последовательно проводили лазеротерапию в тех же параметрах, что и во 2-й группе. Затем в небные миндалины за счет ультразвуковой кавитации аппаратом «Тонзиллор ММ» в тех же параметрах в подслизистый слой импрегнировали гель на основе альгината натрия с мочевиной и гидрокортизоном, введенными в него. Курс лечения составил 10 процедур ежедневно. На первых процедурах возникли затруднения при воздействии излучателем аппарата «Тонзиллор-ММ» на двух детей 6 и 7 лет, со второй процедурой проблем не было. Эффективностью данной методики считали купирование болевого синдрома, санацию казеозных масс лакун небных миндалин, а также нормальные показатели клинического обследования.
Статистическая обработка полученных результатов проводилась с использованием пакетов прикладных программ Statistica 10.0 мм.
Так как тонзиллит является хроническим процессом, до начала лечения был проведен осмотр и констатировано наличие казеозных масс на первом приеме у всех 94 детей. Первая группа (29 детей) получала классическое медикаментозное лечение и плацебо-лазеротерапию (аппарат не включали). Через 10 дней санация казеозных пробок наступила у 20 (68,96%) пациентов, однако через месяц наличие казеозных масс было обнаружено у 11 (37,93%) больных, через 6 месяцев патологическое отделяемое выявлено у 13 (44,8%) детей, а через год – у 17 (58,6%). В данной группе было 3 эпизода лакунарной ангины у разных детей в сроках от 7 до 12 месяцев после проведенного лечения. Во 2-й группе после проведенного классического медикаментозного лечения и лазеротерапии отмечено отсутствие казеозных пробок у 27 (81,81%) детей через месяц, патологическое отделяемое обнаружено у 6 (18,18%) детей, через 6 месяцев – у 8 (24,24%), через 12 месяцев – у 9 (27,27%). Эпизодов обострения в виде ангин в данной группе за период наблюдения не отмечено. В 3-й группе после курса комплексного лечения отмечена санация у 29 (90,6%) детей, через месяц казеозные массы выявлены у 4 (12,5%) детей, через 6 месяцев – у 4 (12,5%), через 12 месяцев – у 5 (15,6%).
На первичном осмотре до начала лечения у детей пальпировались подчелюстные лимфатические узлы около 15 мм, несколько уплотненные у 90 (95,7%) детей: в 1-й группе – у 27, во 2-й – у 31, в 3-й – у 32, из них некоторая болезненность при пальпации отмечена у 67 (71,5%) детей: 1-я группа – 23 ребенка, 2-я – 19, 3-я – 25. После проведенного лечения в 1-й группе сохранились лимфатические узлы без изменения при пальпации у 27 детей, болезненность при пальпации сохранилась у 20 больных через 1, 6, 12 месяцев. Во 2-й группе после комплексной терапии отмечено уменьшение размера лимфатических узлов до 13 мм, при пальпации отмечена более эластичная консистенция лимфатических узлов у 25 детей, болезненность при пальпации купировалась у 14 детей, через месяц результаты не изменились; через 3 месяца со стороны размеров лимфатических узлов и их консистенции результаты не изменились у 22 детей, 3 ребенка вернулись к исходным данным; через 6 и 12 месяцев 22 из них сохранили полученные положительные результаты, 3 пациента сохранили исходный размер лимфатических узлов. Болезненность лимфатических узлов исчезла в 1-й группе (20 детей)через 1, 6 и 12 месяцев; отрицательной динамики не было. Во 2-й группе через месяц у 15 детей не было болезненности лимфатических узлов при пальпации, через 6 месяцев у 18 детей наблюдали положительный результат, через 12 месяцев – у 17. В 3-й группе через месяц у 6 детей, а через 6 и 12 месяцев незначительная болезненность при пальпации сохранилась у 4 детей данной группы, что подтвердило правильность выбора сочетанного медикаментозного лазерного и ультразвукового лечения, направленного на снятие болевого синдрома за счет противовоспалительного, противо-отечного, анальгезирующего действий геля на основе альгината натрия в сочетании с фармпрепаратами (гидрокортизон и мочевина).
Термометрия проводилась всем детям на первичном осмотре, при этом отметили нормальную или субфебрильную температуру – 37,1±0,3°С. Симптомов интоксикации отмечено не было. В 1-й группе, температура тела составила 37,0±0,4°С, во 2-й группе – 36,9±0,4°С, 3-й группе – 36,7±0,3°С. Локальная термометрия небных миндалин в 1-й группе – 3,4±0,3°С, во 2-й – 37,3±0,4°С, в 3-й – 37,1±0,3°С.
Клинический анализ крови на первом осмотре: лейкоциты – 7,4±0,4×109/л, СОЭ – 7±0,4 мм/ч; после плацебо-лазеротерапии – 7,1± 0,3×109/л, СОЭ – 6,8±0,3 мм/ч; в группе пациентов, получавших лазерное облучение, – 7,0±0,0×109/л, СОЭ – 6,5±0,5 мм/ч соответственно. У больных, получавших комплексное лечение лекарственным ультразвуком и лазеротерапией, отмечен лейкоцитоз 6,4±0,4×109/л, СОЭ – 6,1±0,4 мм/ч. При клиническом обследовании значительного лейкоцитоза и повышенного СОЭ не было выявлено, хотя в 1-й группе цифры оказались выше, чем в группе, получавшей сочетанное физиолечение, что говорит о комплексном противовоспалительном действии лазеротерапии, низкочастотного ультразвукового лечения, а также состава применяемого геля основе альгината натрия с гидрокортизоном и мочевиной, которые сами по себе обладают противовоспалительным и противоотечным действиями. При контроле проводимого лечения отрицательной динамики не выявлено.
Бактериологическое исследование проводили при первичном обращении всех пациентов. Выделенные культуры: Streptococus pyogenes – 22 (23%) человека, Staphylococcus aureus – 29 (31%), Streptococcus viridans – 15 (16%), Staphylococcus epidermidis – 14 (15%), Candida – 14 (15%). После плацебо-лазеротерапии санация не отмечена в группах: S. pyogenes – 20% детей, S. аureus – 29%, S. viridans – 13%, S. epedermidis – 14%, Candida – 3%. После плацебо-лазеротерапии отмечены положительные изменения в группе, получавшей лазеротерапию: S. pyogenes – 7%, S. аureus – 11%, S. viridans – 6%, S. epedermidis – 10%, Candida – 3%, в группе комплексного лечения S. pyogenes – 3%, S. aureus – 4%, S. viridans – 4%, S. epedermidis – 8%, Candida – 1%. Самую высокую степень санации получили дети на комплексном лекарственном физиолечении, при этом колонизация микроорганизмов уменьшилась на 2–3 порядка.
При проведении первичного исследования с взятием мазка-соскоба из лакун небных миндалин перед началом лечения выявлено: лейкоцитов – 38,0±0,5 в п/зр., эозинофилов – 13,3±0,6 в п/зр., тучных клеток – 8,2±0,5 в п/зр., найдены нити мицелия и дрожжеподобные грибы без цифровых данных. После плацебо-лазеротерапии: лейкоцитов – 28,0±0,5, эозинофилов – 7,3±0,6, тучных клеток – 5,2±0,5 в п/зр., найдены нити мицелия и дрожжеподобные грибы без цифровых данных. В группе классической лазеротерапии: лейкоцитов – 16±0,6, эозинофилов – 5,3±0,6, тучных клеток – 3,1±0,4 в п/зр., найдены нити мицелия и дрожжеподобные грибы без цифровых данных. Отмечена высокая степень санации при цитологическом исследовании в группе комплексного физиотерапевтического лекарственного воздействия. Лейкоциты – 8,0±0,6, эозинофилы – 2,3±0,6, тучные клетки – 1,1±0,4 в п/зр., не найдены нити мицелия и дрожжеподобные грибы (см. таблицу).
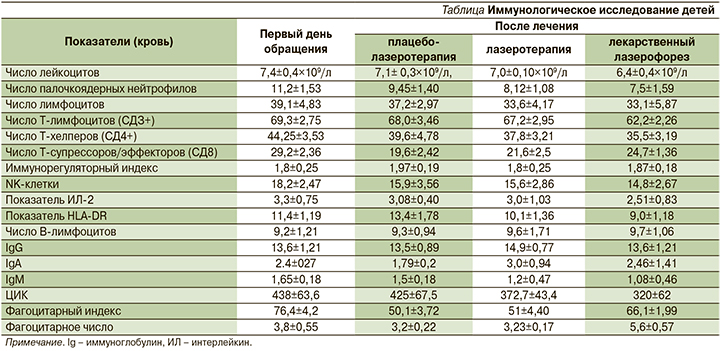
Руководствуясь нормативами показателей общего белка у детей от 1 года до 16 лет (60,0–80,0 г/л), на первичном приеме было решено провести всем детям данный скрининг для выявления обострения ХТ. Общий белок составил 74,7±9,6 г/л. После плацебо-лазеротерапии показатели снизились за счет классического медикаментозного лечения до 66,5±8,4 г/л. Пациенты, в группе которых применяли классическую лазеротерапию в комплексном лечении, общий белок составил 61,2±4,6 г/л, у детей, к которым применяли сочетанное физиотерапевтическое лечение, данные по общему белку составили 54,5±2,6 г/л. В 3-й группе получены самые низкие результаты в границе возрастных норм для данных пациентов.
СРБ-исследование – очень чувствительный метод, быстрее других реагирующий на повреждение тканей организма. Наличие СРБ говорит о воспалительном процессе в организме и констатируется только во время обострения воспалительного процесса, служит хорошим маркером проводимого лечения. До лечения на первичном приеме у всех пациентов определили уровень СРБ, который составил 5,1±0,5 мг/л, после плацебо-лазеротерапии отмечена тенденция к уменьшению уровня до 4,2±0,3 мг/л; у детей, получавших лазеротерапию, констатировали 4,0±0,2 мг/л, у пациентов с сочетанным лекарственным физиолечением были самые низкие из всех групп уровни 3,9±0,3 мг/л. Хотя в исходном варианте цифры СРБ не превышали существенно допустимых норм, тем не менее отмечено самое высокое снижение воспалительного индекса в группе детей с сочетанным физиолечением и фармпрепаратами, входящими в состав применяемого геля на основе альгината натрия с гидрокортизоном и мочевиной.
Так как при ХТ органом-мишенью являются почки, всем детям проводили исследование уровня мочевины. До лечения средний показатель уровня мочевины составил 6,5±1,2 ммоль/л, после плацебо-лазеротеарпии – 6,4±1,3 ммоль/л, пациенты, получавшие классическое лазерное облучение, имели цифры после курса лечения 5,3±1,2 ммоль/л, в группе комплексного подхода – 3,9±1,1 ммоль/л. Хотя исходные цифры не соответствовали патологии со стороны почек, отмечена тенденция к уменьшению показателей во всех группах, особенно ярко это отмечено в группе комплексного подхода, в этой группе детей отклонений и увеличения показателей не отмечено и в отдаленном периоде. Клинический анализ мочи проводили для контроля состояния выделительной функции почек у детей с ХТ. Клинические показатели были в пределах нормы до, после лечения и в отдаленном периоде.
АСЛ-о в группе детей из 94 пациентов до начала лечения выявлено у 60 (56,4%) пациентов, цифры были 200 ЕД, что является вариантом нормы, у 20 (18,8%) детей цифры составили 220 ЕД, у 14 (13,16%) – 240 ЕД. В группе детей с повышенным уровнем АСЛ-о в анамнезе констатирована перенесенная скарлатина. После плацебо-лазеротерапии АСЛ-о 200 ЕД отмечены у 73 (68,62%) детей, среди пациентов, получавших лазеротерапию и Тонзил-лор, отмечена санация у 81 (76,14%) ребенка, а в результате комплексного лечения купирование повышенных показателей имело место у 89 (83,66%). Исследование проводили абсолютно всем детям до и после курсов лечения. Результаты АСЛ-о дали самую высокую санацию в группе детей с применением комплексного лекарственного физиотерапевтического лечения – гель на основе альгината натрия с гидрокортизоном и мочевиной+Тонзиллор и лазерное облучение.
Обсуждение
Анализируя динамику субъективных данных в процессе проводимого лечения, выявлены более значительные положительные сдвиги в группе детей, получавших в комплексном лечении сочетание классического медикаментозного лечения и лекарственного лазерного облучения аппаратом «Милта-Ф-8-01», а также ультразвуковое воздействие аппаратом «Тонзиллор-ММ». В результате выполненного исследования установлено, что сочетанное воздействие различных видов физиотерапии (лазерного облучения и ультразвука), которые сами по себе обладают противовоспалительным действием, а непосредственно применяемый гель на основе альгината натрия с гидрокортизоном и мочевиной, также обладает противовоспалительным и противоотечным действиями. В синергизме данный вид комплексного подхода показал более высокую эффективность лечения ХТ у детей дошкольного и раннего школьного возраста, о чем свидетельствуют показатели функционального состояния небных миндалин и данные клинической, биохимической, иммунологической картины у детей. Предлагаемое сочетанное лечение дает возможность уменьшать число эпизодов обострения ХТ у детей, предотвращать поражение органов-мишеней при данной патологии.
Заключение
Курс сочетанного медикаментозного лечения и физиотерапевтического воздействия: лазерного облучения, низкоинтенсивного ультразвука, ускоряет процесс купирования воспалительного компонента. Минимизируется число обострений ХТ в отдаленном периоде. Дети посещают детский сад, не пропускают учебу. Данное комплексное лечение возможно проводить в условиях реабилитационных отделений поликлинического звена, детских дошкольных учреждениях, школах санаторного типа, а также включать в комплекс санаторно-курортного лечения. Метод прост, удобен, безболезнен, хорошо переносится детьми, даже раннего возраста.



