Обоснование
На сегодняшний день внебольничная пневмония (ВП), несмотря на существующие достижения в ее диагностике, лечении и профилактике, остается важнейшей медико-социальной проблемой. В первую очередь это связано с высокими показателями заболеваемости (около 700 тыс. случаев в год) и смертности (стандартизированный коэффициент смертности составил 23,2 случая на 100 тыс. населения) от пневмонии в Российской Федерации [1]. При этом отмечается неуклонный рост данных показателей. Так, еще в 1999 г. было выявлено 440 тыс. случаев ВП, в 2010 г. – 480 тыс. случаев среди взрослого населения. В крупных европейских странах (Великобритания, Италия, Франция, Испания, Германия) общее число больных ВП в год составляет более 3 млн человек, в США диагностируется 5–6 млн случаев ВП, из которых более 1 млн пациентов необходима госпитализация; число летальных исходов – более 60 тыс. в год. Чаще ВП поражает пациентов пожилого и старческого возраста с какой-либо коморбидной патологией либо детей до 5 лет [2].
Известно, что именно от первоначально правильной оценки тяжести состояния, вовремя начатой антимикробной терапии, а также от верно выбранных методов диагностики зависят практически все решения по ведению пациентов с ВП. Следовательно, с учетом низкой осведомленности студентов и врачей терапевтического профиля в вопросах ведения пациентов с ВП крайне важно выявить «проблемные» места для последующего их устранения.
Целью данного исследования стало определение уровня базовых знаний по вопросам профилактики, диагностики и базового лечения ВП среди врачей терапевтического профиля (врачи общей практики, терапевты) с применением метода анонимного анкетирования.
Методы
В рамках многоцентрового исследования KNOCAP (The assessment of physicians’ knowledge of community-acquired pneumonia basics) представлены результаты анонимного проспективного опроса по оценке знаний и предпочтений среди врачей терапевтического профиля в вопросах профилактики, диагностики и ведения пациентов с ВП. Исследование начато в 2014 г. на базе Белгородского государственного национального исследовательского университета. За текущий период проекта (2017–2019) получены и проанализированы результаты анкетирования 429 врачей терапевтического профиля из 11 центров России и Украины.
За основу был взят метод анонимного анкетирования, для чего на основании актуальных клинических рекомендаций [4] разработана оригинальная анкета. За неверный ответ респонденту начислялось 0 баллов, в зависимости от полноты ответа за неполный или частично верный – от 0,25 до 0,75, за верный – 1 балл. Следовательно, при всех верных ответах максимальный средний балл составлял 1. Оценивались средние значения каждого респондента, средние по отдельным вопросам, средние значения по всей анкете. Среднее значение совокупности верных, частично верных и неверных ответов характеризовалось как «средний уровень полноты ответа на вопрос» (СПО), эквивалентное понятие – как «средний уровень правильности ответов». Также анализировались закономерности ответов на отдельно взятые вопросы; допускались статистически несистемные пропуски на ответы. На вопросы, требовавшие обязательного «написательного» ответа (вопросы № 12 и 13) в его отсутствие, начислялось 0 баллов.
Вся информация, изложенная в анкетах, была внесена в электронную базу данных и обработана с помощью прикладных программ Microsoft Excel, Statistica 10. Статистическая обработка показала, что анализируемое распределение ожидаемо нормальное (критерий Колмогорова–Смирнова, d=0,04635; p<0,20; Лиллиефорса – p<0,05). Статистическая значимость различий при сравнении исследуемых центров фиксировалась при уровне двустороннего р<0,05 на основании анализа произвольных таблиц сопряженности с использованием χ2-критерия Пирсона.
Малые центры, не имевшие при сравнении между собой статистической значимости различий (р>0,05), были объединены для соблюдения условий и ограничений использования произвольных таблиц сопряженности.
Следует подчеркнуть, что данная методика оценки знаний не может полноценно отразить общий уровень компетенции врачей и разработана исключительно для настоящего исследования.
Промежуточные результаты исследования были представлены на конгрессах Межрегиональной ассоциации по клинической микробиологии и антимикробной химиотерапии (MAKMAX) в 2015 г. [6] и Европейского респираторного общества (ERS) в 2017 г. [7]. В журнале Research Result in Pharmacology представлен фрагмент исследования, посвященный оценке знаний среди врачей и студентов в вопросах, касающихся фармакотерапии ВП [8]. Принят доклад к представлению на Конгрессе Европейского респираторного общества (ERS) в 2019 г. [15].
Результаты
В первом вопросе респонденту предлагалось определиться с предпочтениями относительно использования нормативных документов в лечении ВП. Следует отметить, что данный вопрос позволяет косвенно отразить ориентированность студентов в использовании актуальных нормативных документов и не предполагает наличия правильного ответа. Были предложены следующие варианты ответов: приказ, стандарт, руководство, лечу исходя из личного опыта, затрудняюсь ответить и «другое», где предлагалось вписать свой вариант. Большинство респондентов указали стандарт (31,9%), 31,5% выбрали 2 и более нормативных документов для лечения ВП (включая в их число клинические рекомендации), приказ и «другое» использовали по 9,3% опрошенных, 6,1% выбрали руководство, лечили, исходя из личного опыта, – 4,2% опрошенных, руководства использовали 1,4%, при этом затруднение в ответе испытали 6,3% практикующих врачей.
В следующем вопросе респонденту необходимо было выбрать из предложенных ответов наиболее часто встречающегося возбудителя ВП. Streptococcus pneumoniae обладает повышенной вирулентностью, способен в 30–50% случаев заболеваний вызывать воспалительную реакцию нижних отделов дыхательных путей [9]. Следовательно, пневмококк – основной возбудитель ВП. Верно на этот вопрос ответили 45,5% опрошенных (рис. 1). СПО от 33,7 до 86,7% в разных центрах (p<0,01).
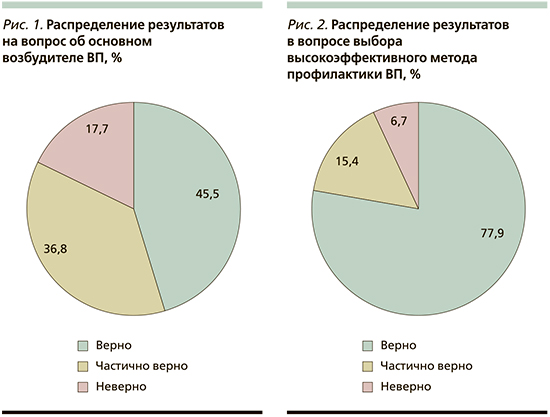
Следующим был вопрос, в котором необходимо было выбрать высокоэффективные по настоящим меркам методы профилактики ВП. Среди предложенных вариантов: закаливание, гомеопатическая и иммуномодулирующая терапия, единственно верным был ответ «вакцинация пневмококковой и противогриппозной вакциной», который выбрали 77,9% респондентов (рис. 2). СПО от 68,4 до 100,0% в разных центрах (p<0,05).
Положительное отношение к проведению вакцинации выразили 85% опрошенных специалистов, по разным причинам неопределенное – 12%, по 1,5% распределились ответы «никогда не слышал» и «отрицательное» отношение к пневмококковой вакцине.
Следующий вопрос, касающийся выбора основного диагностического признака при осмотре пациента в ВП, предполагал наличие единственно верного ответа – синдром уплотнения легочной ткани, который характеризуется наличием инфильтрации, затемнения на рентгене, а также комплексом клинических проявлений (крепитация, бронхофония, усиление голосового дрожания, притупление перкуторного звука) [10]. С данным вопросом справились 27,7% респондентов (рис. 3). СПО от 10,0 до 73,7% в разных центрах (p<0,01).
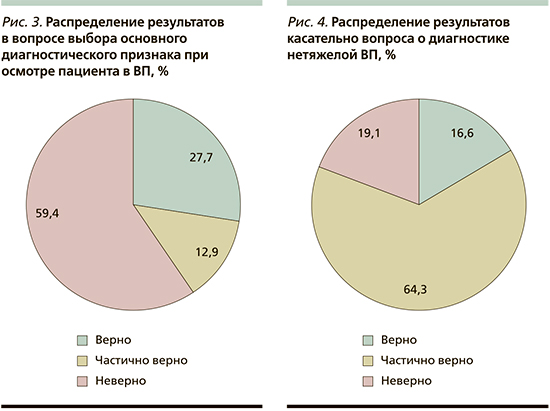
Диагностический минимум нетяжелой ВП включает два обязательных обследования. Респондентам были предложены следующие варианты ответов: рентгенография в одной проекции, рентгенография в двух проекциях, общеклиническая биохимия крови, общий анализ крови, клинический анализ мокроты, микробиологический анализ мокроты и «затрудняюсь ответить». Из вышеперечисленного респондентам необходимо было выбрать лишь общий анализ крови и рентгенографию в двух проекциях, с чем справились лишь 16,6% опрошенных (рис. 4). СПО составил от 39,1 до 60,0% в разных центрах (p<0,05).
В следующем вопросе анкетируемым необходимо было выбрать необходимые критерии, отсутствие которых не позволяет подтвердить диагноз ВП. Были предложены следующие варианты ответов: отсутствие температуры и лейкоцитов, отсутствие рентгенологического исследования, отсутствие синдрома уплотненной легочной ткани, отсутствие кашля, хрипов в легких и «затрудняюсь ответить». Недоступность или отсутствие рентгенологического подтверждения очаговой инфильтрации в легких (флюорография органов грудной клетки или рентгенография) диагноз пневмонии делает неточным/неопределенным [12]. Верный ответ выбрали более половины опрошенных врачей – 55,7% (рис. 5), в то время как СПО среди центров составил от 54,3 до 90,0% (p<0,01).
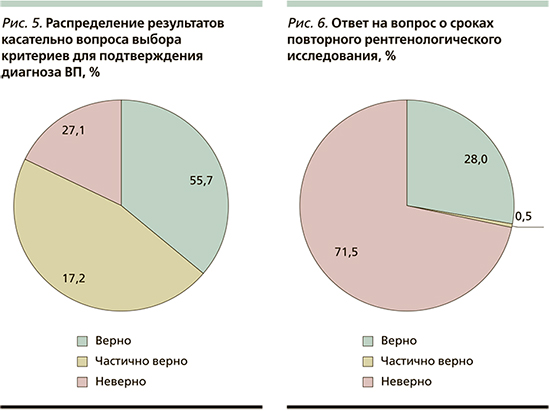
При положительной динамике лечения ВП повторное рентгенологическое исследование целесообразно не ранее чем через 14 дней [13, 14]. Лишь 28% респондентов выбрали единственно верный вариант (рис. 6). СПО среди центров: от полного отсутствия правильных ответов до 41,7% (p<0,01).
С вопросом, в котором необходимо было выбрать возможные причины задержки начала антимикробной терапии (АМТ), справились 84,1% опрошенных специалистов, указав, что не бывает оснований для задержки в начале АМТ при подтвержденном диагнозе (рис. 7). СПО от 20,0 до 100,0% в разных центрах (p<0,01).
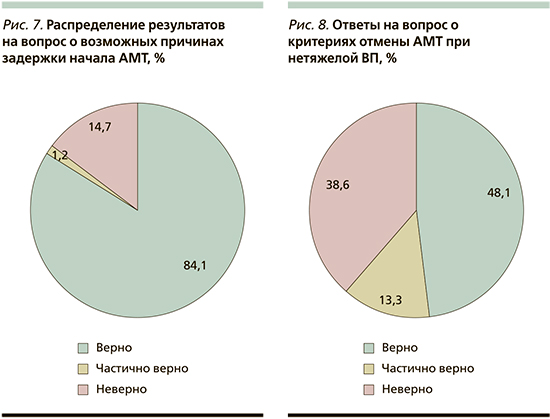
Ключевым критерием отмены АМТ при нетяжелой ВП является стойкая нормализация температуры тела на протяжении 48–72 часов при положительной динамике других симптомов и отсутствие признаков клинической нестабильности [14]. С данным вопросом справились 48,1% врачей (рис. 8). СПО среди центров составил от 30,0 до 80,0% (p<0,01).
Дополнительно было проанализировано 2 вопроса, посвященных выбору стартовой АМТ при нетяжелой ВП у пациентов без факторов риска и с таковыми. СПО первого составил от 13,0 до 35,4%, второго – от 8,7 до 30,3% и показал значимое расхождение с актуальными клиническими рекомендациями [5]. Детальный разбор предпочтений врачей в вопросах АМТ с анализом типичных ошибок будет представлен в отдельной работе. В последнем вопросе анкеты необходимо было указать наличие или отсутствие субъективной потребности в проведении образовательных программ по вопросам ведения пациентов с ВП. Так, большинство (68%) респондентов высказались о необходимости таких мероприятий.
Обсуждение
Основные сложности возникли в вопросах «написательного» характера, где необходимо было указать оптимальную стартовую терапию при лечении нетяжелой ВП у пациента при отсутствии или наличии факторов риска и сопутствующих заболеваний. Менее половины опрошенных респондентов не смогли правильно указать основной диагностический признак при осмотре пациента с ВП и сроки проведения повторного рентгенологического исследования при положительной динамике лечения ВП. В то же время исследование показало, что специалисты предпочтительнее используют такие нормативные документы, как стандарт и приказ. Проведенный анализ подтвердил несоответствие знаний в вопросах ведения пациентов с ВП актуальным клиническим рекомендациям 2010 г. [4] и проекту новых клинических рекомендаций 2018–2019 гг. [5].
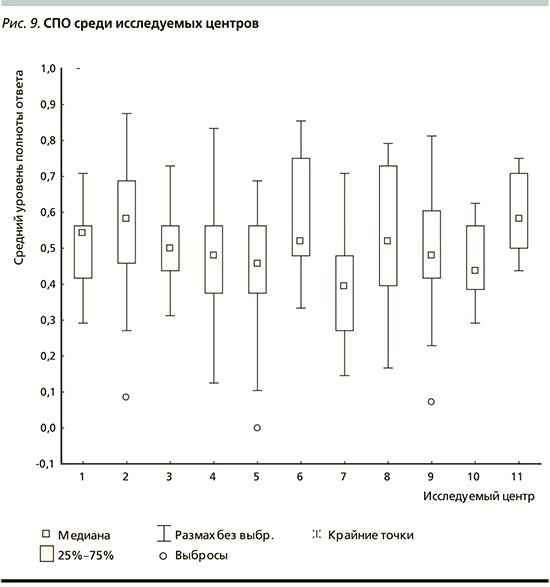
Проделанная работа также выявила статистические значимые различия в ответах на отдельные вопросы среди обозначенных центров. СПО среди исследуемых центров представлен ниже (рис. 9).
Заключение
В настоящее время существует огромный резерв по оптимизации знаний практикующих врачей терапевтического профиля, ведь проведенный опрос выявил недостаточный уровень знаний в некоторых вопросах для корректного ведения пациентов с ВП. В связи с этим были даны соответствующие рекомендации центрам относительно «проблемных» для них вопросов, что позволит им в дальнейшем повысить уровень качества медицинской помощи. Кроме того, должны быть введены специальные программы обучения для информирования и повышения качества знаний врачей в данной области.



