Актуальность проблемы изучения ГЭРБ
Повышенное внимание к проблемам профилактики, диагностики и лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ) обусловлено широкой распространенностью данной патологии. Ежедневно изжогу испытывают примерно 7% всего населения [1, 2], 43% населения – более 2 раз в неделю [3]. В развитых странах распространенность ГЭРБ варьируется в пределах 10–40% [1, 2, 4–6]. В России распространенность ГЭРБ составляет 18–46% [2]. Cогласно данным многоцентрового исследования МЭГРЕ (Эпидемиология Гастроэзофагеальной РЕфлюксной болезни в России), распространенность ГЭРБ колеблется от 11,6 до 23,67% в различных регионах страны [7]. В странах Азии этот показатель ниже, но достаточно значим – 5–10% [8]. Не случайно в 1997 г. Европейским обществом гастроэнтерологов (ESG – European Society of Gastroenterology) на VI Объединенной европейской гастроэнтерологической неделе (UEGW, 1997) в Бирмингеме (Великобритания) ГЭРБ была провозглашена болезнью XXI в. [9].
Определение ГЭРБ
В соответствии с клиническими рекомендациями Российской гастроэнтерологической ассоциации «Лечение гастроэзофагеальной рефлюксной болезни» ГЭРБ – это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции органов гастроэзофагеальной зоны и характеризующееся регулярно повторяющимся забросом в пищевод желудочного, в ряде случаев дуоденального содержимого, что приводит к появлению клинических симптомов, ухудшающих качество жизни пациентов, повреждению слизистой оболочки дистального отдела пищевода с развитием в нем дистрофических изменений неороговевающего многослойного плоского эпителия, катарального или эрозивно-язвенного эзофагита (рефлюкс-эзофагита – РЭ), у части больных – цилиндроклеточной метаплазии [1]. В VI Национальных рекомендациях по диагностике и лечению кислотозависимых и ассоциированных с Helicobacter pylori заболеваний указывается, что ГЭРБ – хроническое рецидивирующее заболевание, характеризующееся забросом в пищевод желудочного и/или дуоденального содержимого, возникающим вследствие нарушений моторно-эвакуаторной функции эзофагогастродуоденальной зоны и проявляющимся симптомами, беспокоящими больного, и/или развитием осложнений. Наиболее характерные симптомы ГЭРБ – изжога и регургитация, наиболее распространенное клинико-эндоскопическое проявление – РЭ [10].
В соответствии с рекомендациями Монреальского консенсуса 2006 г. [11] диагностически значимыми для ГЭРБ критериями считают следующие симптомы: изжога, регургитация, некоронарные ретростернальные боли, изменения слизистой оболочки пищевода по данным эндоскопического исследования, признаки гастроэзофагеального рефлюкса по данным инструментальных исследований при условии наличия типичных и/или атипичных симптомов ГЭРБ либо ее осложнений. Причем в Монреальской классификации нашли свое отражение не только подразделение проявлений ГЭРБ на пищеводные и внепищеводные, но и предполагаемые ассоциированные состояния (рис. 1) [12]. Необходимо отметить, что ряд типичных и атипичных симптомов и ассоциированные заболевания создают многогранную клиническую картину («маски»), симулируя другую патологию. Это создает трудности в диагностике и в ряде случаев отодвигает сроки установления правильного диагноза на несколько лет, что негативно сказывается на прогнозе заболевания. С другой стороны, данные проявления могут сами ухудшать состояние и прогноз пациентов. Так, в клинических рекомендациях РГА указывается на наличие кардиального синдрома как внепищеводного проявления ГЭРБ [2].

Соответственно, изучение проблемы данных масок ГЭРБ не только имеет медицинское, социальное значение, но и определило цель одного из научных направлений нашей кафедры за последние 20 лет. Представленный обзор включает результаты исследований, посвященных этому вопросу, проведенных с участием сотрудников нашей кафедры.
Кардиальная маска
В данном подразделе мы представим обзор результатов исследований, посвященных различным аспектам кардиального синдрома у больных без фоновой кардиальной патологии, проведенных с участием сотрудников кафедры и опубликованных в разные годы [13–35].
Целью первого исследования было изучение проявлений кардиального синдрома, непосредственно связанного с ГЭРБ, у больных, не имевших фоновой кардиальной патологии. Первая фаза исследования представляла собой проспективное клинико-инструментальное интервенционное исследование, в котором наблюдались 52 пациента с ГЭРБ (из них 30 мужчин и 22 женщины, средний возраст – 29,8±1,5 года) – основная группа. Диагноз был верифицирован на основании данных анамнеза, типичных жалоб, 24-часовой рН-метрии, эзофагогастродуоденоскопии (ЭГДС), рентгеновского исследования пищевода, желудка и двенадцатиперстной кишки. Наличие фоновой кардиальной патологии исключалось на основании данных анамнеза, электрокардиограммы (ЭКГ) покоя, эхокардиографии, пробы с физической нагрузкой, суточного мониторирования ЭКГ, измерения артериального давления. Контрольную группу представляли 50 здоровых лиц (31 мужчина, 19 женщин, средний возраст – 32,3±2,1 года).
Изжога отмечена у всех пациентов, ноющие боли умеренной интенсивности в эпигастральной области и пилородуоденальной зоне – у 78,8%, чувство горечи во рту по утрам – у 61,5%, регургитация, отрыжка воздухом – у 53,8%, метеоризм – у 50,0%, дисфагия и одинофагия – у 26,9% больных. По данным ЭГДС, недостаточность кардии диагностирована у 59,6%, грыжа пищеводного отверстия диафрагмы – у 26,9%, РЭ I степени – у 26,9%, единичные эрозии в кардиальной части желудка – у 5,8%, в антральном отделе – у 15,3%, эрозивный бульбит – у 23,1% больных. Гиперацидность регистрировалась у 51,9%, нормацидность – у 36,5%, гипоацидность – у 11,5%. рН пищевода при неэрозивной рефлюксной болезни (НЭРБ) составил 2,18±0,11 ЕД, при эрозивной рефлюксной болезни (ЭРБ) – 2,14±0,1, рН желудка – 1,90±0,1 и 1,86±0,1 ЕД соответственно. Дуодено-гастральный рефлюкс выявлен у 61,5% пациентов.
Клинические проявления кардиального синдрома имели место у 78,8% больных. Сильные и умеренные боли за грудиной отмечены у 26,9%, длительные ноющие и колющие боли в области сердца – у 59,6% пациентов; они возникали или усиливались на фоне проявлений ГЭРБ, не сопровождались признаками ишемии миокарда по данным ЭКГ и эхокардиографии, не купировались сублингвальным приемом нитратов. Приступы сердцебиения испытывали 57,7%, перебои в деятельности сердца – 32,7%, субъективную одышку – 32,7%, головные боли – 59,6% и головокружение – 46,2% пациентов, возникавшие или усиливавшиеся при ухудшении течения ГЭРБ, стрессах, на фоне болей в грудной клетке.
Психовегетативная дисфункция манифестировала широким спектром жалоб: на частую беспредметную смену настроения, повышенную ранимости, агрессивность, немотивированные страхи – у 45,0%, 28,6 и 33,3% больных соответственно. Повышенная потливость отмечена у 46,2% пациентов, чувство жара и озноба – у 17,3%, демпинг-подобные состояния – у 19 (36,5%). Вегетативные кризы наблюдались у 53,8% пациентов с соматовегетативным компонентом в виде потливости, перебоев в деятельности сердца, сердцебиения, удушья, головокружения, чувства дурноты; ослабление I тона на верхушке выявлено у 38,4% больных.
При анализе ЭКГ покоя умеренные диффузные изменения миокарда выявлены у 75%, сочетаясь с кардиалгией. Нагрузка на левый желудочек регистрировалась у 21,2%, синусовая тахикардия была у 18 (34,6%), синусовая брадикардия – у 11,5%, синусовая аритмия – у 25,0% обследованных. Суточное мониторирование ЭКГ проведено 31 больному основной группы и 8 пациентам КГ (табл. 1).

В основной группе отмечено меньше эпизодов синусовой брадикардии и больше эпизодов синусовой тахикардии по сравнению с таковыми в КГ. Частота суправентрикулярной и желудочковой экстрасистолии преобладала в основной группе с сочетанием суправентрикулярных и желудочковых экстрасистол у 21 больного. У 10 отмечена только суправентрикулярная экстрасистолия. Крайне тревожным было наличие у 8 пациентов с «ночными кислотными прорывами» преходящего нарушения проводимости по ножкам пучка Гиса, политопной экстрасистолии, у 5 – кратковременных эпизодов суправентрикулярной и желудочковой тахикардий, в 1 случае – синоатриальной блокады II ст., развивавшихся в ночные и ранние утренние часы.
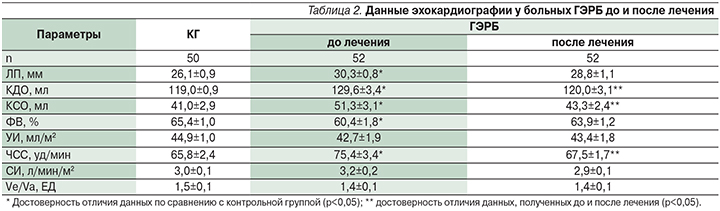
При эхокардиографическом исследовании (табл. 2) все показатели находились в пределах вариаций нормы. Однако пациентов с кардиалгией, нарушениями функции автоматизма, возбудимости и проводимости, диффузными изменениями миокарда отличала тенденция к расширению левого предсердия (ЛП), конечно-диастолического (КДО) и конечно-систолического (КСО) объемов и левого желудочка, снижению фракции выброса (ФВ), что нашло отражение в достоверном отличии средних величин данных показателей от контрольных.
Все 52 больных принимали оригинальный рабепразол в дозах, соответствовавших рекомендациям Российской гастроэнтерологической ассоциации и компании-производителя, в течение 8 недель; получали советы по изменению образа жизни. К 3–7-му дням терапии значительно снизилась частота проявлений ГЭРБ, которые полностью исчезли к 14-му дню. Диспепсические нарушения к 14-му дню выявлены у 15,2% больных, к окончанию лечения они сохранялись у 7,7% пациентов. При ЭГДС эрозии слизистой оболочки пищевода, желудка, двенадцатиперстной кишки не зарегистрированы ни в одном случае. Суточное мониторирование уровня рН в пищеводе и желудке было проведено больным в 1-й, 14 и 56-й дни наблюдения. Время с рН<4 ЕД в пищеводе на 1-й день составило 326,8±15,1 минуты, достоверно снижаясь на 14-й (75,3±3,61, р<0,05) и на 56-й день (58,2±2,81 минуты; р<0,05); причем средний процент времени с рН>4 ЕД в желудке достоверно повысился с 68,5±3,5 до 87,1±4,21 (р<0,05) и 91,4±4,31 (р<0,05) соответственно.
Боли за грудиной исчезли одновременно с прекращением клинических проявлений ГЭРБ. Частота болей в области сердца снизилась до 28,8% (p<0,05), головных болей – до 30,8% (p<0,05), головокружения – до 26,9% (p<0,05), одышки – до 13,4% (p<0,05), повышенной потливости – до 26,9% (p<0,05). Полностью исчезли приступы сердцебиения, ощущение перебоев в деятельности сердца, вегетативные кризы, демпинг-подобные состояния. Частота ослабления I тона уменьшилась до 19,2% (p<0,05).
По данным ЭКГ покоя, частота диффузных изменений миокарда снизилась до 32,7% (p<0,05), нагрузки на левый желудочек – до 7,7% (p<0,05), синусовой аритмии – до 11,5% (р>0,05). Проведение суточного мониторирования ЭКГ (табл. 1) выявило нормализацию частоты эпизодов брадикардии, число эпизодов тахикардии статистически значимо (р<0,05) снизилось. На фоне исчезновения «ночных кислотных прорывов» не регистрировались преходящие нарушения проводимости и эпизоды пароксизмальной тахикардии, политопной экстрасистолии. Частота суправентрикулярной и желудочковой экстрасистолии значительно и достоверно (р<0,05) уменьшилась в 6,7 и 12,8 раза соответственно.
По данным эхокардиографии, после проведенного лечения (табл. 2) средние величины ЛП, КДО и КСО, ФВ приблизились к значениям, практически не отличавшимся от контрольных.
Обсуждение результатов первой фазы исследования. Кардиальный синдром ГЭРБ выявлен у 78,8% больных без фоновой кардиальной патологии. Основными его проявлениями являлись боли за грудиной, кардиалгия, наличие психовегетативной дисфункции, нарушения функции автоматизма, проводимости, возбудимости; тенденция к дилатации левых отделов сердца; снижение глобальной систолической функции левого желудочка, диффузные изменения ЭКГ, развитие миокардиодистрофии. Основными факторами развития прогностически тяжелых и фатальных аритмий можно считать нарушения ритма и проводимости у пациентов с «ночными кислотными прорывами». Механизмом данных проявлений, вероятно, служат нарушения межорганных отношений, висцеро-висцеральных рефлексов, психовегетативный синдром с нарушениями регуляторных влияний на состояние сердечно-сосудистой системы, развитие миокардиодистрофии. Данные первой фазы исследования позволяют сделать вывод, согласно которому оригинальный рабепразол является средством выбора для лечения не только ГЭРБ как таковой, но и такого проявления заболевания, как кардиальный синдром ГЭРБ.
Вторая фаза исследования представляла собой двойное слепое рандомизированное перекрестное исследование. В нем участвовали 80 пациентов (58 мужчин и 22 женщины) со средним возрастом 49,4±2,91 года с некоронарогенными болями в грудной клетке (НКБГ), которые в течение последних трех месяцев имели не менее трех эпизодов болей в грудной клетке в неделю. Данная когорта пациентов была отобрана из больных, проходивших обследование в кардиологическом отделении стационара с подозрением на впервые возникшую или прогрессирующую стенокардию. На основании пробы с дозированной физической нагрузкой, суточного мониторирования ЭКГ, по показаниям – коронарографии и радиоизотопного исследования перфузии миокарда с технецием 99m тетрофосмином диагноз ишемической болезни сердца (ИБС) был исключен. Все отобранные пациенты были подвергнуты предварительной диагностической оценке с анализом анамнеза, жалоб, применением ЭГДС и 24-часовой рН-метрии пищевода, позволившей выявить у них ГЭРБ. У 49 (61,3%) пациентов, вошедших в первую группу выявлены клинические проявления ГЭРБ, патологического ГЭР и/или РЭ, у 30 (61,2%) больных диагностирована НЭРБ, у 19 (38,8%) – ГЭРБ. Вторую группу составил 31 (38,8%) пациент с типичными клиническими проявлениями ГЭРБ. У этих пациентов ЭГДС и рН-метрия не выявили отклонений и они квалифицировались как больные НЭРБ. Рандомизацию проводили методом запечатанных пронумерованных конвертов после предварительной стратификации пациентов по полу. Этап I исследования (пять недель) представлял собой диагностический тест с ингибитором протонной помпы (ИПП) в виде двойного слепого перекрестного исследования. Первоначально больные были рандомизированы в две группы, получавшие оригинальный рабепразол 20 мг утром или омепразол 40 мг утром в течение 7 дней. После 7-дневного периода отмывки пациентам перекрестно меняли лечение. Этот период также продолжался 7 дней. Тест с любым из назначавшихся препаратов признавали диагностически значимым, если индекс болей в грудной клетке снижался не менее чем на 50% от исходного уровня.
На фоне приема оригинального рабепразола имела место более быстрая динамика снижения интенсивности НКБГ у 81,6% пациентов уже к 3-му дню. В то же время в группе омепразола наилучшие результаты (73,5%) были достигнуты только к 6-му дню (рис. 2). При этом с 1-го по 5-й день проведения теста различие между группами лечения было статистически значимо (р<0,05) и только к 6-му дню исследования картина несколько выравнялась (р>0,05). На фоне эффективного лечения рабепразолом полное купирование НКБГ наблюдалось у 52,5% пациентов, тогда как на фоне приема омепразола – только у 38,9% (р<0,05). Во второй группе различия в динамике НКБГ на фоне применения рабепразола и омепразола были статистически не значимы (р>0,05).

Для этапа II (курсовое лечение в течение 12 недель) были отобраны 49 пациентов с наличием проявлений ГЭРБ по данным рН метрии и/или ЭГДС. Участники исследования продолжали прием тех же препаратов, которые принимали после «перекреста» на этапе диагностического теста с ИПП. Таким образом, для курсового лечения 27 больным был назначен рабепразол, 22 – омепразол.
К моменту завершения терапии полное или существенное купирование НКБГ было достигнуто 92% больных, принимавших оригинальный рабепразол, и 76% использовавших омепразол (р<0,05).
Обсуждение результатов второго этапа исследования. Полученные данные свидетельствуют о том, что при ведении больных, страдающих НКБГ, входящими в структуру кардиального синдрома ГЭРБ, в схемы терапии необходимо включать ИПП. При этом предпочтение следует отдавать рабепразолу как более эффективному по сравнению с омепразолом антисекреторному препарату.
Целью следующего исследования стало изучение клинической эффективности оригинального рабепразола в лечении ГЭРБ, протекающей с наличием некардиальных болей в грудной клетке. В исследование включены 37 больных, в т.ч. 16 мужчин и 21 женщина, средний возраст – 47,2±3,8 года, у которых в ходе комплексного обследования выявлена ГЭРБ с наличием внепищеводных проявлений (non-cardiac chest pain). Критерии включения в исследование: наличие у больного верифицированной ГЭРБ; отсутствие типичных для ИБС изменений ЭКГ покоя и по данным суточного мониторирования ЭКГ, отсутствие снижения коронарного резерва по данным пробы с дозированной физической нагрузкой.
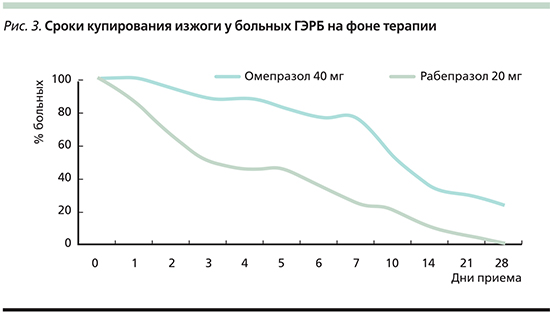
Как видно из рис. 2, в группе больных, принимавших оригинальный рабепразол, отмечено достоверное снижение частоты болей в грудной клетке уже в первые сутки (на 20%), при практически полном купировании данного симптома к окончанию лечения. В то время как в группе омепразола 20%-ное снижение частоты симптома отмечено только к 6–7-му дню, а к окончанию лечения боли в грудной клетке сохранялись почти у 40% пациентов. Необходимо отметить отчетливую корреляцию данного эффекта с динамикой частоты изжоги (рис. 3), что подтверждает связь некардиальных болей в грудной клетке с наличием ГЭРБ.
Бронхолегочная маска
В следующем подразделе мы также представим обзор результатов исследований, посвященных различным аспектам данной проблемы, проведенных с участием сотрудников кафедры, опубликованных в разные годы [19, 26–28, 31, 32, 34, 36–51].
Целью исследования стало выявление частоты внепищеводных проявлений ГЭРБ в терапевтической практике и оценка особенности клинического течения БА при ее сочетании с ГЭРБ.
Под наблюдением находились 162 обследованных больных БА, мужчин было 59 (36,4%), женщин – 103 (63,6%), возраст пациентов находился в диапазоне от 32 до 80 лет (в среднем 68,1±10,2 года). Диагноз БА устанавливался по критериям GINA на основании характерных жалоб, анамнеза, наличия обратимой бронхиальной обструкции по данным ФВД (увеличение объема форсированного выдоха в первую секунду на 15% и более после приема бронходилататора – 200 мкг сальбутамола). Среди больных БА была выделена группа пациентов, имевших симптомы ГЭР (изжогу, отрыжку кислым) и/или документальное подтверждение наличия ГЭРБ в анамнезе. В эту группу (БА+ГЭРБ – I группа) вошли 86 (53,1%) пациентов со средним возрастом 69,4±8,9 года. Средняя продолжительность заболевания была 17,4±10,8 года. В группу сравнения (II группа) были включены оставшиеся 76 (46,9%) (БА без ГЭРБ). Их средний возраст был равен 65,6±11,8 года, средняя продолжительность заболевания – 14,8±9,3.
Среди больных I группы преобладали пациенты со среднетяжелым течением бронхиальной астмы (БА) – 62 (72,1%), меньшее число страдали легкой и тяжелой формами – соответственно 9 (10,5%) и 15 (17,4%) больных. Среди включенных во II группу также превалировали пациенты со среднетяжелым течением БА – 49 (64,5%) человек, легкая и тяжелая формы наблюдались у 13 (17,1%) и 14 (18,4%) человек.
Средние объемы форсированного выдоха за первую секунду (ОФВ1) у пациентов обеих групп были близкими – 68,5±16,9 и 70,7±18,8% от должных величин. Однако были выявлены достоверные различия в значениях максимальной объемной скорости выдоха на уровне 25% форсированной жизненной емкости легких (МОС25) – 43,0±17,7% против 56,6±24,6% соответственно, что свидетельствует о более выраженной дистальной обструкции у лиц с сочетанием БА и ГЭРБ (р=0,024). Кроме того, отмечены статистически значимые различия средних показателей жизненной емкости легких (ЖЕЛ) – 79,5±17,1 против 87,1±17,8% соответственно (р=0,006).
Наличие ночных симптомов БА (приступы затрудненного дыхания) преобладало в I группе у 41 (47,7%) против 23 (30,7%) во II (χ²=4,42, р=0,036). Была получена статистически достоверная положительная корреляционная связь между выраженностью изжоги и тяжестью течения БА (r=+0,565; p<0,05), что свидетельствует о том, что ГЭР является вероятным триггером симптомов БА.
Обсуждение результатов исследования. ГЭРБ выявлена у 53,1% обследованных пациентов, страдавших БА. При этом имелась положительная корреляционная связь между тяжестью течения БА и выраженностью клинических признаков ГЭРБ. У пациентов с сочетанием БА и ГЭРБ достоверно чаще наблюдались ночные симптомы астмы, более выраженные дистальная обструкция и снижение ЖЕЛ, чем у больных БА без признаков ГЭРБ.
Цель следующего этапа исследования – уточнение функциональных нарушений гастроэзофагеальной зоны у больных БА, разработка дифференцированных, комплексных схем их коррекции с помощью современных антисекреторных препаратов.
Были обследованы 97 больных НЭРБ, сочетающейся с БА, – 58 (59,8%) мужчин и 39 (40,2%) женщин в возрасте от 29 лет до 61 года (средний возраст – 45 лет). Верификация НЭРБ проведена на основе типичной клинической картины с учетом данных, полученных с помощью суточного рН-мониторирования ЭГДС. Основным критерием диагноза БА являлась обратимая бронхиальная обструкция, подтвержденная увеличением ОФВ1 на 15% и более после введения симпатомиметика (сальбутамола) и суточными колебаниями пиковой скорости выдоха (ПСВ) свыше 20%. Для подтверждения экзогенного происхождения БА проводили кожные пробы с общепринятыми аллергенами.
Больные были рандомизированы в три группы. Пациенты первой группы (32 человека) получали омепразол в дозе 20 мг 1 раз в сутки. Больные второй группы (32 человека) принимали эзомепразол 20 мг 1 раз в сутки. Третьей группе (33 человека) назначали рабепразол 10 мг 1 раз в сутки в течение 4 недель в стационаре и 4 недели амбулаторно. Всем назначалась базисная терапия БА, включавшая бронхолитики, ингаляционные и пероральные кортикостероиды и симпатомиметики. Затем путем суммирования ежедневных результатов рассчитывали клинические индексы эффективности (КИЭ): I – гастроэзофагеальные симптомы и КИЭ II – легочные симптомы.
Анализ результатов применения ИПП больными НЭРБ на фоне БА обнаружил достоверное уменьшение выраженности клинических симптомов ГЭРБ (рис. 4) и улучшение показателей функции внешнего дыхания (рис. 5). ИПП не только достоверно купировали симптомы НЭРБ, но и приводили к отчетливому улучшению течения БА.
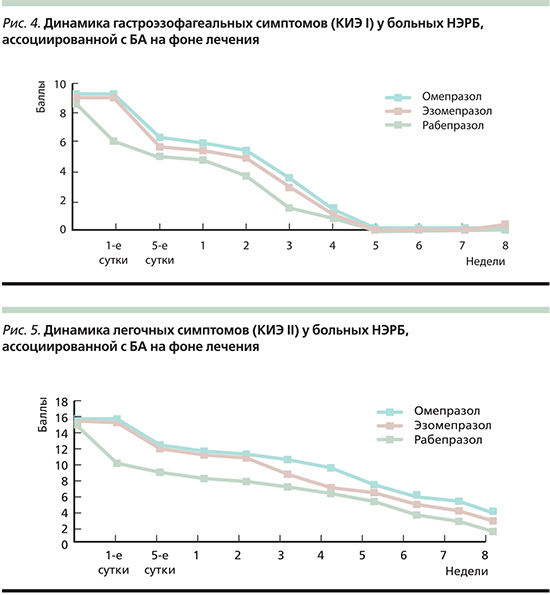
При изучении динамики выраженности изжоги как наиболее типичного клинического маркера НЭРБ выявлено, что прием 10 мг рабепразола уже на 1-е сутки лечения приводил к исчезновению указанного симптома более чем в 28% случаев, к концу 4-й и 8-й недель лечения полное исчезновение изжоги наблюдалось в 83,5 и 98,2% соответственно. Ежедневный прием 20 мг омепразола и 20 мг эзомепразола сопровождался значимым исчезновением изжоги лишь начиная с 5-х суток приема. Купирование изжоги на фоне применения рабепразола было особенно отчетливым в первые 3 дня его приема, когда на 5-й день лечения данные между группами пациентов, принимавших омепразол, эзомепразол к рабепразол, столь существенно не различались. Причем среди пациентов с выраженной и резко выраженной дневной и ночной изжогой ее купирование происходило быстрее в группе лиц, принимавших рабепразол, особенно в первые 4 дня лечения.
У пациентов, получавших омепразол и эзомепразол, уменьшение выраженности изжоги протекало медленнее, различия между группами выравнивались только к концу 1-й недели терапии.
По данным суточного мониторирования рН выявлено, что среднее число рефлюксов с рН ниже 4,0 в сутки после 8 недель лечения омепразолом уменьшилось в среднем с 19,0±0,6 до 3,0±0,01, эзомепразолом – с 19,2±0,6 до 1,8±0,02, рабепразолом – с 19,1 ±2,7 до 1,4±0,5 (р<0,05) . При этом наиболее выраженная положительная динамика оказалась у пациентов, принимавших 10 мг рабепразола, у которых снижение выраженности гастроэзофагеальных симптомов, частоты патологических рефлюксов и рефлюксов продолжительностью более 5 минут достигло максимальных значений. Соответственно, только рабепразол вызывал значимое улучшение показателей КИЭ I с первых суток терапии. Влияние омепразола и эзомепразола начало проявляться лишь с 5-х суток лечения и в целом оставалось менее существенным, по выраженности постепенно приближаясь к эффектам рабепразола.
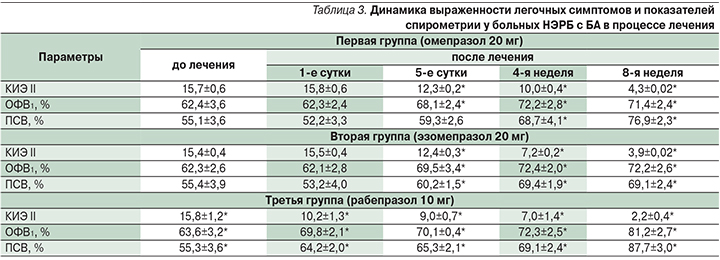
По результатам проведенного анализа выраженности легочных симптомов и показателей спирометрии более быстрый и выраженный положительный эффект наблюдался при приеме 10 мг рабепразола по сравнению с эффектами 20 мг омепразола и 20 мг эзомепразола на протяжении всех 8 недель терапии (табл. 3).
Была обнаружена достоверная положительная корреляционная зависимость (г=+0,574; р<0,001) индексов КИЭ I и КИЭ II на фоне 8-недельного курса лечения, подтвердившая наличие связи между ГЭР и бронхообструктивным синдромом у обследованных пациентов. Наиболее тесная связь была отмечена между легочными симптомами, показателями спирометрии с выраженностью изжоги, причем наиболее выраженный бронхообструктивный синдром наблюдался у пациентов с преобладанием ночной изжоги, в 32,4% случаев сочетающейся с частыми эпизодами ночных апноэ. Данный феномен, по-видимому, делает актуальным более прицельное изучение роли т.н. ночных кислотных прорывов в патогенезе не только кардиального синдрома ГЭРБ, но и БА, ассоциированной с ГЭРБ, в т.ч. в направлении поиска эффективных методов медикаментозной коррекции указанных нарушений.
Обсуждение результатов исследования. Результаты данных исследований позволяют сделать вывод о необходимости комплексного обследования больных БА, включающее суточное мониторирование рН в желудке и пищеводе, ЭГДС для выявления патологии верхних отделов желудочно-кишечного тракта. При выявлении ГЭРБ у больных БА в схему лечения целесообразно включать ИПП, причем оптимальным препаратом, очевидно, следует считать рабепразол в дозе 10 мг 1 раз в сутки с учетом его высокой и быстрой эффективности в отношении купирования симптомов со стороны желудочно-кишечного тракта и респираторной системы.
Оториноларингологическая маска
Целью описываемых исследований, проведенных с участием сотрудников кафедры, опубликованных в разные годы, стало выявление взаимосвязи хронической патологии верхнего отдела респираторного тракта и ГЭРБ, разработка принципов терапии хронического фарингита как внепищеводного проявления ГЭРБ [22, 31, 32, 44, 52–60].
При изучении оториноларингологического статуса 78 амбулаторных больных, страдавших ГЭРБ, выявлено, что лишь у 9 (11,5%) отсутствовала патология, у 55 (70,5%) был диагностирован хронический фарингит (ХФ), у 11 (14,1%) – хронический тонзиллит, у 9 (11,5%) – хронический ларингит, у 11 (14,1%) – хронический ринит, у 6 (7,7%) – хронический гайморит, у 5 (6,4%) – евстахиит и у 6 (7,7%) – хронический адгезивный отит. Как видно из представленных данных, преобладающей патологией был хронический фарингит и у ряда больных отмечена сочетанная оториноларингологическая патология.
С учетом полученных данных о частоте оториноларингологической патологии у больных ГЭРБ было спланировано исследование, включившее 88 больных ГЭРБ, страдавших ХФ. Причем 15 (17%) человек первоначально отметили появление симптомов со стороны глотки и лишь затем к ним присоединилась изжога, а еще у 21 (23,9%) больного имело место одновременное появление жалоб со стороны глотки и пищевода. При этом у 44 была ГЭРБ и у 44 –НЭРБ.
Оценивая характер выявленных при фарингоскопии изменений в зависимости от стадии эзофагита, было отмечено, что атрофический фарингит имел место только у пациентов со стадией эзофагита «В», при всех формах ГЭРБ чаще встречалась гипертрофическая форма ХФ, причем комбинация этой формы фарингита с эзофагитом стадии «А» доминировала.
В целом у больных ГЭРБ катаральная форма ХФ выявлена в 4,5%, гипертрофическая – в 83,3% и атрофическая – в 9,1% случаев, у пациентов НЭРБ катаральная форма была в 22,7% и гипертрофическая – в 77,3% случаев, атрофическая форма не выявлена.
Группы пациентов с ГЭРБ (I группа) и НЭРБ (II группа) получали оригинальный рабепразол в дозе 20 мг один раз в сутки в течение 4 недель. Количество и интенсивность жалоб, характерных для ГЭРБ, уменьшались у всех 44 больных в течение первых 10 дней. Однако у 9 человек полного купирования симптомов к контрольному сроку (28-й день) достигнуто не было (рис. 6).
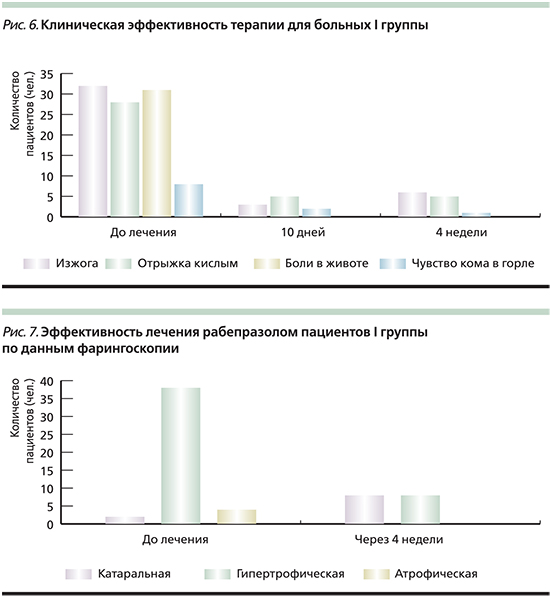
При контрольной рН-метрии через 4 недели от начала лечения у 26 (59,1%) человек в теле желудка зарегистрировано значение рН>4 ЕД. В 8 (18,2%) случаях выявлена нормацидность, в 10 (22,7%) отмечена гиперацидность. Патологические рефлюксы были диагностированы у 10 обследованных, однако по сравнению с исходной рН-метрией их частота значительно снизилась. Эндоскопически признаки эзофагита к этому сроку сохранялись у 6 пациентов, которые вошли в III группу наблюдения, и им была продолжена терапия рабепразолом еще на 12 недель. В эту группу были включены и 8 человек, у которых, несмотря на эпителизацию эрозивно-язвенных дефектов слизистой оболочки пищевода, сохранялись патологические ГЭР и/или жалобы на изжогу, отрыжку.
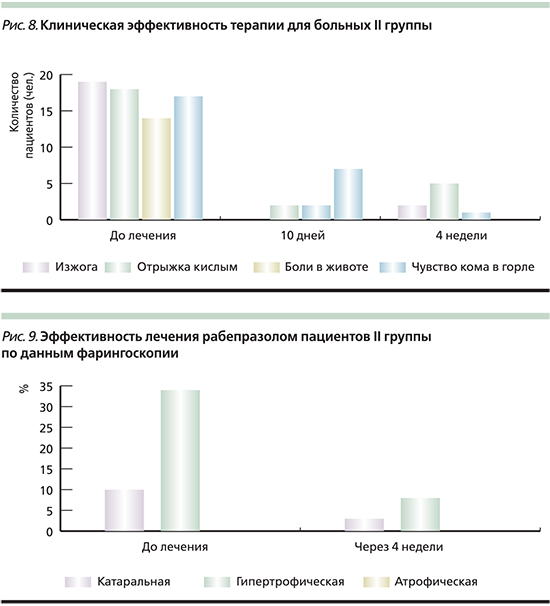
Фарингоскопическая картина на фоне терапии в I группе пациентов характеризовалась существенной положительной динамикой во всех случаях, в т.ч. 28 (63,6%) больными было достигнуто полное купирование клинико-эндоскопических признаков ХФ (рис. 7).
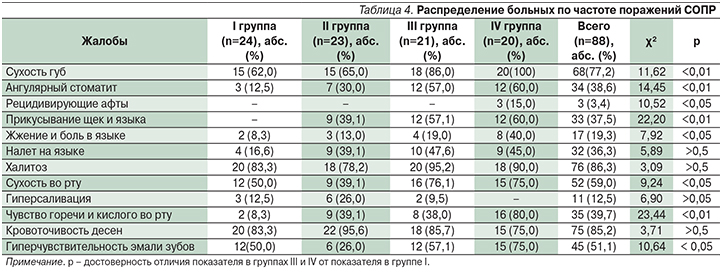
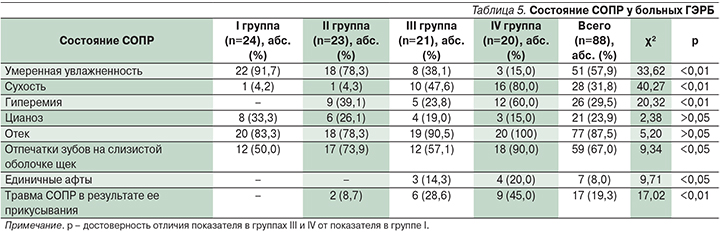
Во II группе (НЭРБ) к 10-му дню жалобы были купированы у 72,7% больных, наиболее длительно сохранялось чувство кома в горле. Через 4 недели клинические проявления болезни сохранялись у 6 человек. При контрольной рН-метрии через 4 недели от начала лечения гиперацидность имелась у 15 (34,1%), у 29 (65,9) – нормацидность. Патологические ГЭР были выявлены в 13 (29,5%) случаях, однако по сравнению с результатами исходной рН-метрии их частота значительно снизилась. При контрольной фарингоскопии гипертрофический фарингит сохранялся у 8 (18,2%) больных, катаральный – у 3 (6,8%), однако их выраженность стала существенно ниже (рис. 9). Терапия рабепразолом была продолжена 12 пациентам II группы в связи с сохранявшимися жалобами на изжогу, отрыжку кислым, и/или выявленными у них патологическими ГЭР при контрольной рН-метрии. Из этих пациентов была сформирована IV группа наблюдения.
Через 12 недель от начала продолженного курса терапии у всех больных III группы изжога и боль в эпигастрии были полностью купированы, при ЭГДС эрозивных изменений пищевода не было обнаружено; рН-метрия выявила гиперацидность у 2 человек, в остальных случаях – нормацидность, патологические ГЭР не были диагностированы ни в одном случае. По данным фарингоскопии гипертрофический фарингит сохранен у одного больного, катаральная форма – у двоих (14,3%). В IV группе по окончании продолженного курса терапии изжога была купирована во всех случаях, рН-метрия у одного больного выявила патологический ГЭР, базальная гиперацидность имела место у 3 человек. При контрольной фарингоскопии эндоскопическая картина улучшилась у всех пациентов, гипертрофический фарингит диагностирован у 1 больного, однако выраженность его была ниже, чем до начала терапии.
Обсуждение результатов исследований. Полученные данные позволили сделать вывод, согласно которому пациентов с длительным хроническим течением ГЭРБ следует направлять на консультативный осмотр к оториноларингологу для исключения вторичной патологии верхних дыхательных путей. В свою очередь пациентам с упорным и/или рецидивирующим течением ЛОР-заболеваний необходимо обследование (сбор жалоб, анамнеза, рН-метрия, фиброгастродуаденоскопия) вследствие высокого риска наличия у них ГЭРБ. Больным ЛОР-заболеваниями, развившимися на фоне ГЭРБ, в качестве основного лечебного средства показано применение ИПП, высокую эффективность в купировании данных внепищеводных проявлений ГЭРБ имеет рабепразол в дозе 20 мг в течение 4 недель. В отсутствие достаточного клинико-инструментального ответа целесообразно продление курса лечения еще на 12 недель.
Стоматологическая маска
Целью описываемых исследований, проведенных с участием сотрудников кафедры, опубликованных в разные годы, явилось изучение изменений тканей полости рта у пациентов с ГЭРБ и оценка их динамики на фоне монотерапии ИПП [26, 27, 31, 32, 61–67].
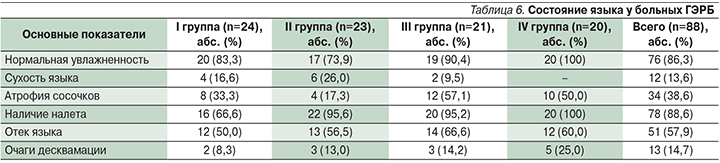
Обследованы 88 больных ГЭРБ: 50 (58,8%) мужчин и 38 (43,2%) женщин, у которых отмечены изменения в полости рта. Диагноз ГЭРБ был поставлен на основании анамнеза, клинических симптомов, эндоскопического, рентгенологического исследований и суточного рН-мониторирования. По результатам исследований все пациенты были разделены на 4 группы.
В I группу вошли 24 (27,3%) пациента с НЭРБ. Остальные группы были определены в соответствии с Лос-Анджелесской классификацией ГЭРБ: II группу составили 23 (26,1%) пациента с РЭ степени А, III – 21 (23,9%) с РЭ степени В, IV – 20 (22,7%) пациентов с РЭ степени С.
При проведении 24-часовой рН-метрии было выяснено, что в I группе имело место увеличение общего времени с рН<4 ЕД, общего числа рефлюксов за сутки до 64,0±6,1, хотя среднее значение рН пищевода находилось в пределах нормы. Во II группе обследованных были выявлены отклонения от нормы всех показателей, определенных в пищеводе при суточной рН-метрии, с незначительным сдвигом рН в кислую сторону до 5,9±0,1 ЕД. В III группе было зарегистрировано увеличение общего времени с рН<4, общего числа рефлюксов до 97,0±9,2, закисление пищевода со средним значением рН, равным 5,4±0,2 ЕД. У больных IV группы наблюдалось закисление в пищеводе до 5,1+0,1 ЕД, увеличение общего количества рефлюксов – почти в 2 раза по сравнению с нормой, увеличение доли времени стоя и лежа с рН<4 ЕД до 15,2±1,0 и 11,0±0,6% соответственно (р<0,05). То есть с возрастанием степени тяжести ГЭРБ было отмечено увеличение количества ГЭР в сутки, сдвиг рН в кислую сторону.
При осмотре полости рта состояние слизистой оболочки отличалось неоднородностью: степень повреждения слизистой оболочки нарастала, достигая статистически значимых различий по сравнению с НЭРБ при высоких степенях («В» и «С») РЭ (табл. 4).
Состояние слизистой оболочки полости рта (СОПР), отраженное в табл. 5, также отличалось неоднородностью, степень повреждения СОПР нарастала, достигая статистически значимых различий по сравнению с НЭРБ при высоких степенях (стадии В и С) РЭ.
У 2,3% пациентов наблюдалось гиперкератотическое утолщение эпителия слизистой оболочки щек в виде бляшек, у одной пациентки III группы очаг локализовался на слизистой оболочке левой щеки в области моляров нижней челюсти. У 7,9% больных на слизистой оболочке щек и губ были выявлены единичные болезненные эрозии овальной формы около 0,5 см в диаметре, покрытые фибринозным налетом и ограниченные гиперемированным венчиком. Пациенты отметили периодичность возникновения таких эрозий и ухудшение состояния в момент обострения ГЭРБ (в среднем 1 раз в 4–6 месяцев). При обследовании языка (табл. 6) у больных ГЭРБ были отмечены его отек с отпечатками зубов на боковых поверхностях, что придавало им фестончатый вид, а также процессы повышенного ороговения нитевидных сосочков и изменения сосочкового аппарата: увеличение размеров нитевидных сосочков всегда сочеталось с обложенностью языка. Десквамативные изменения слизистой оболочки языка были отмечены у больных ГЭРБ во всех группах. Больные отметили увеличение размеров очагов поражения при часто возникавшей изжоге. У больных IV группы наблюдались обширные участки десквамации языка, располагающиеся справа и слева от средней линии, окруженные тонким белесоватым или желтоватым валиком. Пациентов III и IV групп беспокоило чувство жжения, «ошпаренности» языка, боль в языке, ощущение сухости, проходящее при приеме пищи, но увеличивавшееся при приступах ночной и дневной изжоги.
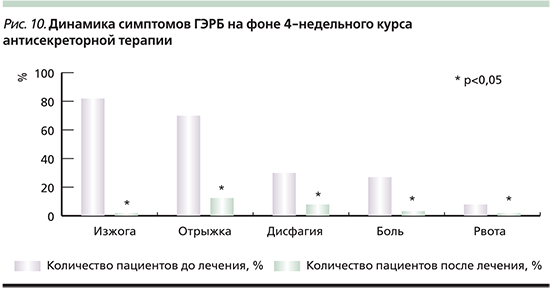
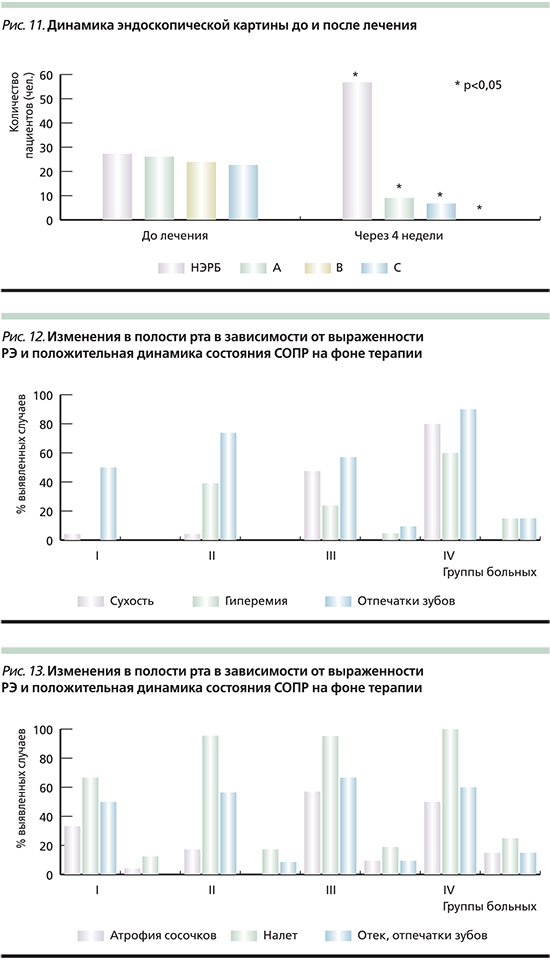
Проведенное лечение (рабепразол 20 мг 2 раза в сутки в течение 4 недель) привело к купированию клинических симптомов основного заболевания (рис. 10). Так, прием рабепразола уже в первые сутки приводил к исчезновению изжоги у 28% пациентов. У большинства пациентов восстанавливалась структура эпителия пищевода и происходила эпителизация эрозивно-язвенных изменений с развитием в ряде случаев фиброзных изменений слизистой оболочки пищевода (рис. 11). После проведенного курса лечения рабепразолом у больных I группы (с НЭРБ) показатели времени с рН<4 ЕД были в пределах нормы, общее число рефлюксов снизилось с 64,0±6,1 до 40,0±1,1, значения рН составили 6,8±0,2 ЕД. Во II группе пациентов также было отмечено восстановление показателей рН до нормальных значений. В III группе время лежа с рН<4 ЕД было незначительно выше нормы, значение рН пищевода по сравнению с начальным исследованием повысилось с 5,4±0,2 до 6,2±0,1 ЕД. У больных IV группы общее время с рН<4 ЕД и время стоя с рН<4 ЕД было незначительно выше нормы, но в целом отмечено улучшение значений по сравнению с начальными результатами. Улучшение состояния СОПР и языка у больных ГЭРБ на фоне терапии рабепразолом иллюстрируется диаграммами на рис. 12 и 13, необходимо отметить статистически достоверную динамику вне зависимости от наличия и тяжести РЭ.
Полученные данные позволили сделать следующий вывод: изменения в полости рта тесно взаимосвязаны с длительностью течения и степенью тяжести ГЭРБ. На фоне лечения рабепразолом имела место существенная редукция изменений СОПР и языка.
Обсуждение полученных результатов
Наши клинические наблюдения позволили сделать вывод: клинические маски ГЭРБ имеются у большей части больных данной патологией, причем в ряде случаев ГЭРБ манифестирует не типичной симптоматикой, а проявлениями клинических масок ГЭРБ. Это создает определенные трудности в их диагностике и в ряде случаев отодвигает сроки установления правильного диагноза, больным могут назначаться диагностические манипуляции не всегда абсолютно безопасные для пациента, неадекватные методы лечения, которые в ряде случаев могут ухудшить течение основного заболевания. С другой стороны, ряд проявлений клинических масок ГЭРБ могут усугублять течение ГЭРБ, требуют применения корригирующей терапии, что удлиняет и удорожает лечение пациентов. Полученные данные позволили сделать вывод, согласно которому оригинальный рабепразол служит средством выбора для лечения не только ГЭРБ, но и проявлений ее клинических масок с учетом его высокой и быстрой эффективности в отношении купирования симптомов ГЭРБ и ее масок.



