Кашель является одним из частых симптомов, возникающих при бронхолегочных заболеваниях и других состояниях, по поводу которых пациенты обращаются за медицинской помощью. По своим характеристикам и исходам заболеваний, при которых он возникает, кашель у детей и взрослых значительно отличается, поэтому принципы лечения «взрослого» кашля нельзя переносить на детей.
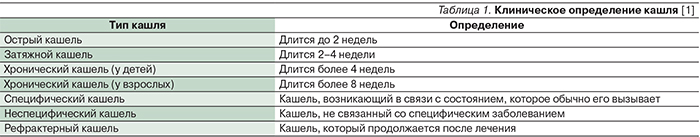
Клинические рекомендации для оценки и лечения кашля у детей и взрослых были разработаны Австралийским мультидисциплинарным комитетом экспертов из различных областей медицины [1]. На основе этих рекомендаций в табл. 1 представлено клиническое определение кашля.
Европейским респираторным обществом (European Respiratory Society, ERS, 2013) были опубликованы основные положения, касающиеся характеристик и причин, вызывающих кашель [2]. Доминирующим этиологическим фактором острого кашля являются инфекции верхних дыхательных путей, круп, коклюш, пневмония, бронхиальная астма в остром периоде. Это далеко не полный перечень, который должен включать еще оппортунистические инфекции, грибковые заболевания, гельминты.
Этиология хронического кашля имеет широкий спектр – от острого до хронического неспецифической природы, который может проходить спонтанно. Судя по анализу научных статей, проблеме хронического кашля уделено больше внимания, чем острому, как за рубежом, так и у нас в стране. Не удивительно, что в разных работах специалистами сообщается о разной этиологии хронического кашля. По данным ERS, у детей наиболее значимыми при бронхитах считаются поллютанты, в т.ч. табакокурение. В систематическом обзоре R.J. Laumbach (2010) отмечается, что у людей и животных задействованы разные механизмы реакций на поллютанты: прямые, через иммунную систему, и нейрогенные [2, 3]. Однако только поллютантами объяснить возникновение кашля не представляется возможным. Когортные исследования детей с хроническим кашлем показали, что реакция на табачный дым имеет место у 56% обследуемых, но в то же время это далеко не единственная причина [4]. К наиболее частым причинам хронического кашля относятся такие заболевания, как микоплазмоз, коклюш, при которых после следующих друг за другом серий кашлевых толчков может возникать рвота с отхождением мокроты. В работе К.С. Волкова и соавт. изучалась этиология аспиратов у 87 детей с затяжным кашлем в возрасте 2–17 лет. У 67,8% детей были выделены антигены респираторных вирусов, у 16,1% – внутриклеточные возбудители (микоплазмы и хламидии, у 49,4% – их ассоциации [5].
Специфический кашель возникает в рамках определенного состояния, при этом рекомендуется проводить поиск с учетом характеристики кашля (например, кашель с металлическим обертоном указывает на трахеомаляцию, кашель со свистящим компонентом – на бронхиальную астму). Клинические состояния, которые необходимо исключить у детей в этой ситуации: врожденные пороки развития дыхательных путей; наличие инородного тела; заболевания легочной паренхимы – хронические обструктивные заболевания легких, интерстициальный фиброз легких, бронхоэктатическую болезнь, саркоидоз, хронический пневмоторакс; а также инфекционные заболевания – туберкулез, абсцесс, коклюш [1].
Неспецифический кашель не связан ни с одним заболеванием, которое может его вызывать. Результаты рентгенографии, общий анализ крови, показатели спирометрии находятся в пределах нормы [2]. По данным недавно проведенного Кокрановского обзора, в котором рассматривалось лечение хронического неспецифического кашля у детей, был сделан вывод об отсутствии убедительно обоснованного применения антигистаминных, ингаляционных кортикостероидов, антагонистов β2-адренорецепторов, антагонистов лейкотриеновых рецепторов и препаратов для лечения гастроэзофагального рефлюкса [6, 7].
Рефрактерный кашель продолжается после проведенного лечения.
У большинства пациентов проходит в результате самоизлечения, поэтому целесообразна выжидательная тактика [4]. Однако это не применимо в тех ситуациях, когда у ребенка имеют место потеря веса, признаки иммунодефицита, симптомы ночного апноэ, появление изменения цвета ногтевых лож.
Для пациентов с хроническим кашлем характерна повышенная активация кашлевого рефлекса, которая может осуществляться посредством периферических и/или центральных механизмов. Хеморецепторы и механорецепторы усиливают ответ при воспалении за счет периферической активации. Под действием постоянных периферических сенсорных нервных импульсов усиливается активация ствола головного мозга (центральная активация), вызывая гиперреагирование на дополнительные стимулы [8].
В дифференциальной диагностике кашля может быть полезным определение следующих характеристик [4]:
- продолжительность;
- тип воспаления (нейтрофильный, эозинофильный, лимфоцитарный);
- кашель как клинический синдром (при бронхитах, ларинготрахеобронхитах, бактериальных бронхитах в результате аспирации).
При опросе у родителей ребенка с кашлем следует установить:
- как давно появился кашель, изменялся ли в недавнем прошлом?
- факторы, которые влияют на кашель: холодный воздух, положение тела, разговор, еда, питье, время суток, аллергены, физическая нагрузка;
- возникает ли во время кашля болевой синдром (в груди, боку, животе), его локализация?
- наличие или отсутствие мокроты, ее характеристики: по цвету (прозрачная, желтая, зеленая и т.д.), количество, наличие следов крови и других включений.
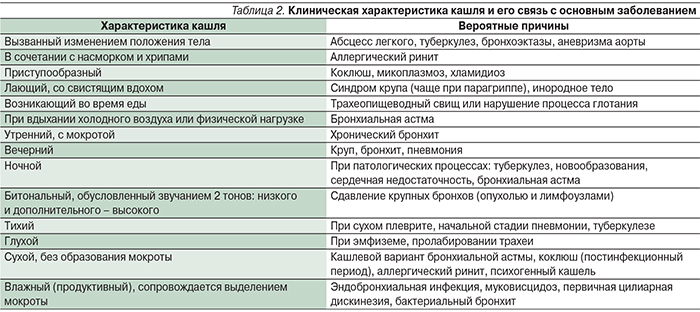
В некоторых случаях при установлении клинического диагноза у ребенка с кашлем целесообразно ориентироваться на следующие характеристики кашля, табл. 2.
На практике чаще врачи сталкиваются с хроническим сухим или влажным кашлем. Наряду с вышеперечисленными причинами, приводящими к сухому кашлю, возможны и другие варианты [4, 6]:
- серные пробки в наружном слуховом проходе;
- острый отит;
- гипертрофия миндалин;
- гастроэзофагеальный рефлюкс;
- у детей, впервые начинающих лечение ингибиторами ангиотензин-превращающего фермента, может возникать сухой кашель, сразу исчезающий после прекращения приема препарата;
- интерстициальные заболевания легких.
Хронический влажный кашель (продуктивный) свидетельствует об усилении секреции в дыхательных путях либо о нарушении их очищения. Согласно разным международным рекомендациям, в случае хронического влажного кашля следует исключать гнойные инфекционные заболевания легких, обусловленные гемофильной палочкой, пневмококком, моракселлой. Лечение кашля данного характера требует антибактериальной терапии в течение 14-дневного курса, а также психотерапии, т.к. продолжительный кашель вызывает тревогу не только у детей, но и у их родителей [4, 6].
На сегодняшний день наряду с многообразными клиническими характеристиками кашля существуют методы объективной оценки, однако они используются в основном в научно-исследовательских учреждениях или специализированных клиниках, занимающихся этой проблемой [9].
В 2013 г. были опубликованы результаты рандомизированных контролируемых, а также наблюдательных исследований детей с острыми инфекциями дыхательных путей при обращении за первичной помощью в странах с высоким уровнем дохода. Этот систематический обзор представил новые оценки ожидаемой продолжительности наиболее распространенных респираторных симптомов детских инфекций дыхательных путей, в т.ч. боль в ухе, горле, кашель. Средняя продолжительность кашля при крупе была равна 2–3 дням, у 50% детей кашель разрешался в течение первых суток. Время разрешения кашля при простуде варьировалось от 7 до 25 дней. Продолжительность кашля при бронхиолите колебалась от 8 до 15 дней [10].
Если найдена причина, лечение кашля заключается в его устранении. Продуктивный кашель следует подавлять в редких случаях – если он изнуряет больного, мешает ночному сну. Клиницисты должны быть знакомы с «time period effect», который был описан в 1989 г. Evald et al. Этот период относится к самопроизвольному прекращению кашля [11]. Существует еще одна проблема, которую следует учитывать при оценке эффективности лечения кашля: т.н. плацебо-эффект у 80% респондентов [12]. N. Hutton в 1991 г. описал следующее: родители, которые хотят положительного эффекта от приема лекарственного препарата уже на первом визите, сообщали о лучшем результате [13]. Таким образом, при нерандомизированных исследованиях продолжительность кашля должна анализироваться, иначе убедительных данных получено не будет.
В рекомендациях по лечению кашля у детей (A.B. Chang, 2005) составители дали оценку силы каждой рекомендации отдельно для пациента, врача и для составителя, табл. 3 [14].
В дополнение к приведенным выше рекомендациям необходимо отметить следующее:
У детей хронический кашель не- часто обусловлен БА и ингаляционные ГК не показаны до тех пор, пока не будут выявлены характерные симптомы для данного заболевания.
При аллергическом рините антигистаминные препараты и иммунотерапия аллергенами не доказаны (слабая рекомендация); применение топических ГК без антигистаминных также не доказано (слабая рекомендация); элиминация аллергена не доказана (слабая рекомендация).
Утверждение, будто постназальный затек (drip-syndrom) оказывает значительное влияние на возникновение кашля, не всегда убедительно. Это, вероятно, связано с заболеванием верхних дыхательных путей [15].
Заподозрить хронический синусит следует в случае, если кашель продолжается более 12 недель (слизисто-гнойные выделения, заложенность носа, ощущение давления, боли в области лица). Явления риносинусита должны подтверждаться с учетом данных компьютерной томографии.
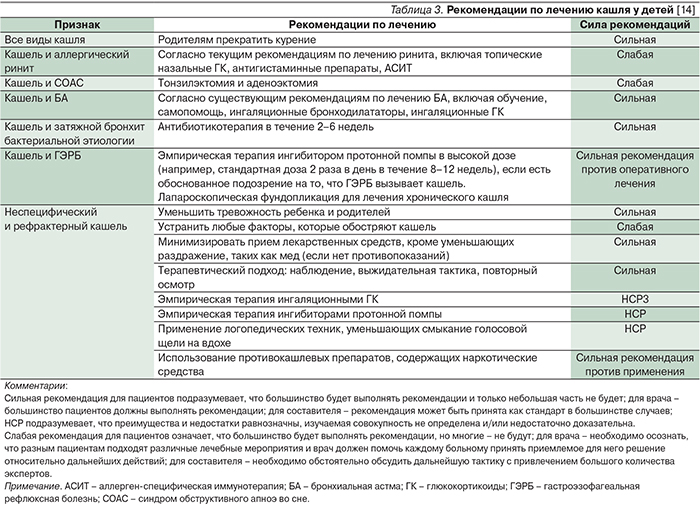
В случае обструктивного апноэ во сне для его диагностики показана полисомнография.
В последние годы ведущие отечественные педиатры уделяют большое внимание различным аспектам лечения кашля [16–21]. Единой классификации препаратов, применяемых при лечении кашля, нет. Арсенал противокашлевых средств огромен, включает разные группы.
Среди них можно выделить основные группы [16]:
- препараты центрального действия;
- препараты с опосредованным противокашлевым эффектом;
- комбинированные препараты.
Противокашлевые препараты центрального наркотического действия тормозят кашлевой рефлекс, угнетая дыхательный центр в продолговатом мозге. Применяются редко, по особым показаниям: при лечении непродуктивного сухого кашля, сопровождающегося рвотой (например, при коклюше). Применение некоторых препаратов ограничено возрастом. Противокашлевые препараты центрального ненаркотического действия в педиатрической практике используются чаще, чем предыдущая группа. Они также подавляют кашлевой рефлекс и назначаются при сухом плеврите, болевом синдроме в т.ч. при переломе ребра, травме грудной клетки. Противокашлевые препараты периферического действия влияют либо на афферентный, либо на эфферентный компонент кашлевого рефлекса. В первом случае препарат ослабляет стимуляцию центральной нервной системы, действуя как мягкий анестетик или анальгетик на слизистую оболочку, изменяя вязкость секрета или расслабляя гладкую мускулатуру бронхов при бронхоспазме. Во втором – действие может заключаться в повышении подвижности секрета или увеличении эффективности кашлевого механизма.
При респираторных заболеваниях вирусной, бактериальной и внутриклеточной этиологии у детей раннего и старшего возраста, сопровождающихся воспалительной реакцией и обструкцией на уровне верхних и нижних дыхательных путей, целесообразно применение фенспирида (Эпистат, Гедеон Рихтер). Основные заболевания, при которых накоплен опыт применения фенспирида, сопровождаются кашлем: заболевания ЛОР-органов (острый и хронический синусит, фарингит, ларингит), трахеобронхит, бронхит (острый и хронический), бронхиальная астма, обструктивный синдром на фоне пневмонии, а также при ряде инфекционных заболеваний (грипп, корь и др.). Эпистат оказывает противовоспалительное, спазмолитическое, антигистаминное действия. Механизм действия обусловлен уменьшением продукции ряда биологически активных веществ (цитокинов, особенно фактора некроза опухолей α, производных арахидоновой кислоты, свободных радикалов), играющих важную роль в развитии воспаления и бронхоспазма. Ингибирование фенспиридом метаболизма арахидоновой кислоты потенцируется его H1-антигистаминным действием, т.к. гистамин стимулирует метаболизм арахидоновой кислоты с образованием простагландинов и лейкотриенов. Фенспирид блокирует α-адренорецепторы, стимуляция которых сопровождается увеличением секреции бронхиальных желез. Препарат применяется как в стационаре, так и в амбулаторное практике у детей в виде сиропа. Эпистат® сироп поставляется с удобным мерным стаканчиком с градуировкой от 2,5 до 20 мл, что дает возможность точно дозировать препарат.
В заключение следует сказать, что проблема кашля у детей заслуживает более детального изучения. Для более успешного ее решения необходим индивидуальный подход с анализом продолжительности кашля, его характера, этиологии, предыдущего лечения.
В случае формирования хронического кашля необходим алгоритм обследования, включающий рентгенографию грудной клетки, исследование функции внешнего дыхания, консультации специалистов – пульмонологов, аллергологов, инфекционистов, отоларингологов.



