Введение
Проблема боли в спине, обусловленной дегенеративными поражениями позвоночника и окружающих тканей, является исключительно актуальной вследствие высокой распространенности. Согласно результатам многочисленных эпидемиологических исследований, на протяжении одного года боль в спине испытывают до половины представителей взрослой популяции [4]. Максимальная заболеваемость регистрируется среди лиц трудоспособного возраста – наиболее социально активной популяции, что обусловливает высокие материальные потери. Установлено, что рецидивирующие боли в спине длительностью более 3 дней периодически отмечают около 20 % взрослого населения. Частота, длительность и интенсивность обострений могут колебаться в зависимости от характера и выраженности физических нагрузок, возраста популяции, особенностей питания и ряда иных факторов. С 1991 по 2008 г. заболеваемость болезнями костно-мышечной системы и соединительной ткани в Москве увеличилась на 23,4 % и составила более 2000 случаев на 100 тыс. взрослого населения. Поэтому разработка новых методов диагностики и консервативного лечения боли в спине является весьма актуальной [1].
Как правило, боль в спине – доброкачественное самоограничивающееся состояние; более чем у половины пациентов болевой синдром регрессирует под влиянием лечения в срок от нескольких дней до нескольких недель. Вместе с тем крайне редко эпизод боли в спине является однократным в течение жизни – у подавляющего большинства пациентов имеет место рецидивирование боли. У значительной части пациентов боль приобретает хронический характер, что может стать причиной длительной нетрудоспособности или стойкой утраты трудоспособности. Среди факторов, способствующих хронизации болевого синдрома, помимо особенностей структурного поражения (выраженный артроз, крупная грыжа межпозвонкового диска) следует отметить психологические и социальные факторы, такие как склонность к депрессивным реакциям, низкий уровень образования и пр. [8]. Предупреждение хронизации болевого синдрома у значительной части пациентов может быть обеспечено ранним устранением боли.
В зависимости от причин возникновения боли в спине подразделяют на первичные (неспецифические) и вторичные (специфические). Основной причиной первичного болевого синдрома в большинстве случаев являются дегенеративно-дистрофические изменения позвоночника с поражением крупных и мелких (дугоотростчатых) суставов, непосредственно остеохондроз с вовлечением в патологический процесс межпозвонковых дисков, вторичные изменения сухожильно-связочного аппарата, прилежащих мышц и фасций с раздражением болевых рецепторов (ноцицепторы). Гораздо реже болевой синдром связан с вторичным поражением спинальных корешков и спинномозговых нервов. В практических условиях далеко не всегда возможно установить единственную причину боли, обусловленной, как правило, сочетанием ряда факторов. Необходимо иметь в виду, что интенсивность болевого синдрома далеко не всегда соответствует выраженности дегенеративных изменений позвоночника и мягких тканей. Зачастую даже достаточно крупные грыжи межпозвонковых дисков, как и грыжи Шморля, являются лишь маркерами остеохондроза, не вызывая клинически значимой компрессии невральных структур [8].
При выработке тактики лечения пациента с болью в спине важным является исключение вторичного характера болевого синдрома. Дифференциальный диагноз следует проводить с соматическими заболеваниями, способными проявляться близким по клинической картине болевым синдромом (патология почек, гинекологическая патология и пр.). При упорном болевом синдроме, мало поддающемся купированию стандартными обезболивающими средствами, следует исключать первичные или метастатические новообразования, воспалительные или травматические поражения костной системы, остеопороз, некоторые другие патологические состояния.
С учетом патогенетических особенностей возникновения боли в спине, общих принципов противоболевой терапии (принимая во внимание данные доказательной медицины) основными направлениями оказания помощи пациентам с неспецифической болью в спине можно считать максимально раннее и полное устранение острого болевого синдром, скорейшую двигательную активизацию пациента, что способствует регрессу симптоматики и уменьшает риск превращения боли в хроническую. Своевременно начатая реабилитация достоверно снижает риск формирования хронической боли. В этой ситуации трудно переоценить роль разъяснительной терапии, обеспечивающей правильное понимание пациентом своего состояния. Надежным ориентиром в расширении двигательной активности служит снижение интенсивности болевого синдрома. Расширение двигательных возможностей пациента не должно усугублять боль.
Для устранения болевого синдрома в настоящее время наиболее широко [9] применяются анальгетики (парацетамол), а также нестероидные противовоспалительные препараты (НПВП). Считается, что при слабой боли показано применение НПВП, при умеренно выраженной боли – НПВП в комбинации с неопиоидными анальгетиками, при выраженном болевом синдроме – назначение опиоидых анальгетиков, локальная анестезия и НПВП.
Обезболивающие свойства НПВП обусловлены ослаблением синтеза простагландинов посредством торможения циклооксигеназы (ЦОГ): тканевой или конституциональной (ЦОГ-1) и индуцибельной (ЦОГ-2). Обе изоформы ЦОГ продуцируются и в периферических тканях, и в клетках ЦНС. Обезболивающее действие ингибиторов ЦОГ обеспечивается непременным вовлечением не только периферических, но и центральных механизмов. Одним из самых востребованных и широко применяемых лекарственных препаратов группы НПВП на сегодняшний день является диклофенак.
Однако, несмотря на достаточно высокую эффективность препаратов группы НПВП, продолжаются поиски адъювантных средств, повышающих ее, позволяющих добиться обезболивающего эффекта с применением меньших доз препаратов и, соответственно, меньшим риском развития побочных эффектов.
В настоящее время накоплен значительный опыт одновременного применения НПВП и комбинации витаминов группы В, что обусловлено их активным участием в метаболизме нервной ткани. Хорошо известно, что витамины выступают в качестве коферментов в обширном спектре биохимических реакций. Тиамин (витамин В1) вовлечен в процессы декарбоксилирования пирувата и метаболизма α-кетоглютаровой кислоты в цикле Кребса, принимает участие в белоксинтезирующих процессах. Кроме того, тиамин способен переключать метаболизм глюкозы на пентозофосфатный путь, благодаря чему обеспечиваются энергетические потребности клетки, создаются запасы субстратов для синтеза нуклеиновых кислот. Пиридоксин (витамин В6) выполняет функции кофермента в реакциях декарбоксилирования и трансаминирования аминокислот в тканях центральной и периферической нервной системы. Цианокобаламин (витамин В12), метаболизируясь в кофактор – кобамид, входит в состав многочисленных ферментов, в частности редуктазы, восстанавливающей фолиевую кислоту в тетрагидрофолиевую. Участвует в переносе метильных и других одноуглеродистых фрагментов, являясь необходимым для образования дезоксирибозы и ДНК, креатина, метионина – донора метильных групп, в синтезе липотропного фактора – холина, в превращении метилмалоновой кислоты в янтарную, входящую в состав миелина, и т. д.
Назначаемые в комбинации витамины группы В обладают способностью потенцировать действие друг друга, стимулируют репаративно-регенеративные процессы в нервной ткани за счет комплексного нейропротективного и нейрометаболического эффектов.
В клинической практике витамины группы В длительное время используются в качестве адъювантных средств при комплексной терапии болевых синдромов, обусловленных, в частности, вертеброгенной патологией. Основанием к применению витаминов группы В у пациентов с болевыми синдромами послужили результаты экспериментальных исследований. В частности, у животных (крысы) в модели ноцицептивного болевого синдрома комбинация тиамина хлорида, пиридоксина и цианокобаламина продемонстрировала способность в значительной степени уменьшать выраженность боли [11].
Исходя из сведений о широком спектре биохимических эффектов указанных витаминов в организме, было высказано предположение, что устранение (или существенное уменьшение) ноцицептивного болевого синдрома может быть обусловлено как подавлением синтеза медиаторов воспаления, так и затруднением их взаимодействия с рецепторами [6]. Особенности взаимодействия рецепторного аппарата и витаминов, а также другие потенциальные механизмы их противоболевого действия рассматриваются в недавно опубликованном обзоре [2]. Было также продемонстрировано, что комплекс витаминов группы В усиливает действие норадреналина и серотонина, медиаторов антиноцицептивных систем центральной нервной системы. Кроме того, в эксперименте обнаружено подавление ноцицептивных ответов не только в заднем роге, но и в зрительном бугре.
Результаты экспериментальных исследований были в значительной степени подтверждены клиническим опытом. На сегодняшний день имеется масса публикаций, посвященных изучению эффективности витаминов группы В в комплексном лечении пациентов с болевыми синдромами в спине. В связи с широким применением в клинической практике диклофенака существенный интерес представляет возможность его назначения с комплексом витаминов группы В. Проведенные клинические исследования подтвердили эффективность такой комбинации [10, 13, 14]. В последующем в ходе двойного слепого рандомизированного исследования было установлено, что одновременное назначение комплекса витаминной группы В и диклофенака пациентам с острой болью в спине по эффективности достоверно превосходит один диклофенак [12]. Положительные результаты получены при лечении этой комбинацией не только мышечно-скелетных болевых синдромов, но и некоторых типов нейропатической боли [7].
С учетом вышесказанного значительный интерес представляет изучение эффективности препарата Нейродикловит, одна капсула которого содержит 50,0 мг диклофенака натрия, 50,0 мг тиамина гидрохлорида, 50,0 мг пиридоксина гидрохлорида и 0,25 мг цианокобаламина, при лечении пациентов с болевыми синдромами, обусловленными дегенеративными поражениями позвоночника.
Накоплен определенный отечественный опыт применения препарата Нейродикловит у данной категории больных. Так, в результате наблюдения за группой из 50 пациентов, страдающих дорсалгией, установлено, что при двухнедельном применении Нейродикловит значительно уменьшает выраженность боли в спине и улучшает показатели жизнедеятельности больных [3]. Препарат характеризуется хорошей переносимостью – серьезных нежелательных явлений у получавших его пациентов отмечено не было. По мнению авторов исследования, анализ результатов применения Нейродикловита у пациентов, страдающих дорсалгией, подтвердил благоприятный профиль эффективности и безопасности препарата, что дает основание рекомендовать его применение у данной категории больных.
В прошлом году было закончено отечественное исследование, посвященное изучению клинической эффективности, переносимости и безопасности Нейродикловита в амбулаторной неврологической практике у пациентов с острым болевым синдромом на фоне грыжи межпозвонкового диска.
Материал и методы
Исследование по своему дизайну носило характер проспективного, сравнительного, рандомизированного и открытого. В него были включены 60 пациентов, наблюдаемых окружными неврологическими отделениями Москвы, с острым болевым синдромом, обусловленным грыжей межпозвонкового диска [1].
Критерии включения в исследование:
- возраст от 45 до 75 лет;
- верифицированная по данным компьютерной или магнитно-резонансной томографии грыжа межпозвонкового диска в соответствии с критериями диагностики по МКБ-10;
- длительность болевого синдрома не более 5 дней;
- интенсивность болевого синдрома не менее 7 баллов по шкале ВАШ;
- неизменность привычных для больного окружения и обстановки в течение периода исследования;
- согласие пациента участвовать в клиническом исследовании.
Соответственно, критериями исключения явились:
- наличие эпилепсии или тяжелых психических заболеваний (шизофрения, олигофрения), приводящих к неспособности пациентов принимать таблетки или ориентироваться в целях исследования;
- тяжелые, декомпенсированные или нестабильные соматические заболевания (любые заболевания или состояния, угрожающие жизни больного или ухудшающие прогноз больного);
- новообразования любой локализации;
- язвенная болезнь желудка или двенадцатиперстной кишки;
- одновременный прием антикоагулянтов;
- серьезные отклонения в значениях лабораторных показателей, требующие дальнейшего обследования больного;
- алкоголизм или наркотическая зависимость;
- установленная беременность, естественное вскармливание.
В том случае, если пациент уже получал курс лечения препаратом со сходным механизмом действия, он отменялся, после чего пациент включался в исследование.
Сорок пациентов получали препарат Нейродикловит по 1 капсуле 2 раза в день в течение 14 дней, группу сравнения составили 20 пациентов, получавших диклофенак по 50 мг 2 раза в день в течение 14 дней. Всем больным, включенным в исследование, проводили клинико-неврологическое обследование, оценку интенсивности болевого синдрома по визуально-аналоговой шкале оценки боли (ВАШ), оценку выраженности тревоги и депрессии по шкале Бека, оценку состояния по шкале общего клинического впечатления (GCI), оценку по шкале самооценки функционального состояния (САН). Основные характеристики клинических групп представлены в табл. 1.
Таблица 1. Характеристика пациентов.
Наряду с оценкой эффективности проводимого лечения изучалась переносимость и безопасность препарата. С целью оценки безопасности и переносимости на каждом плановом визите проводилась регистрация нежелательных явлений. Оценка эффективности исследуемого препарата проводилась по результатам динамики показателей шкал Бека, ВАШ, GCI, САН, клинического неврологического осмотра.
Результаты
Из 60 больных, первоначально включенных в исследование, полный курс лечения прошли все пациенты. Терапевтический эффект разной степени выраженности наблюдали у 38 (95 %) больных в группе пациентов, получавших лечение Нейродикловитом, и у 16 (80 %) – в группе пациентов, получавших лечение Диклофенаком. Улучшение, отмеченное пациентами, заключалось в уменьшении интенсивности боли в поясничном отделе позвоночника, увеличении двигательной активности. В обеих исследуемых группах боль уменьшалась к 3-му дню лечения, а по окончании курса терапии все пациенты отмечали значительное улучшение.
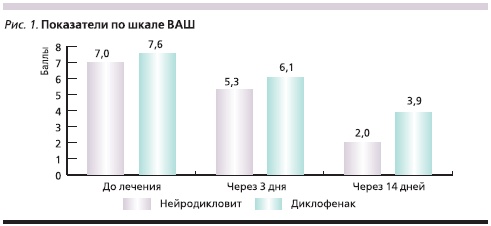
Анализ данных по ВАШ позволил установить значительное снижение среднего суммарного балла через две недели от начала лечения в обеих группах по сравнению с исходными показателями, однако более выраженное снижение отмечено в группе пациентов, получавших лечение Нейродикловитом. До лечения средние значения в группе больных, получавших Нейродикловит, составили 7,00 ± 0,16, а в группе Диклофенака – 7,60 ± 0,09 балла.
Через две недели лечения показатели ВАШ снизились до 2,0 ± 0,3 и 3,9 ± 0,3 балла соответственно. При этом важно отметить, что более выраженное снижение среднего суммарного балла по шкале ВАШ отмечено уже на 3-й день лечения в группе больных, получавших Нейродикловита (до 5,3 ± 0,3 балла против 6,1 ± 0,4 – в группе Диклофенака; рис. 1).
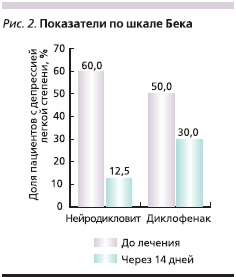
На момент включения в исследование у 24 (60 %) пациентов группы больных, получавших Нейродикловит, и у 10 (50 %) группы сравнения обнаружены депрессивные проявления легкой степени, о чем свидетельствовали показатели по шкале Бека, у остальных пациентов признаков депрессии выявлено не было. По окончании проведенного курса лечения депрессивные проявления легкой степени выявились у 5 больных основной группы и у 6 – группы сравнения (рис. 2).
К концу второй недели лечения у большей части больных отмечено улучшение общего самочувствия, настроения; расширилась двигательная активность; выявлены тенденции к нормализации ночного сна в виде облегчения засыпания; повысилась работоспособность. Указанные изменения имели место в обеих группах, однако положительная динамика в большей степени регистрировалась среди пациентов, получавших Нейродикловит. Указанная тенденция наглядно подтверждена динамикой изменений средних суммарных показателей по шкале САН. До лечения в основной группе больных показатели составили 3,30 ± 0,09 балла, тогда как в группе сравнения – 3,13 ± 0,17. На момент окончания исследования (через две недели лечения) указанные показатели составили 4,60 ± 0,06 и 4,00 ± 0,17 балла соответственно. Итоговое улучшение значений по шкале САН составило +1,3 балла для группы больных, получавших Нейродикловит, и только +0,87 балла для больных группы сравнения.
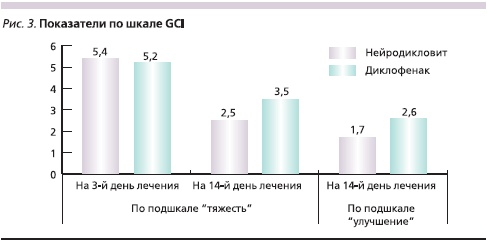
При анализе эффективности лечения в соответствии со шкалой GCI исходный уровень по подшкале “тяжесть заболевания” на 3-й день лечения в основной группе и группе сравнения составил 5,4 ± 0,17 и 5,2 ± 0,13 балла соответственно, а на 14-й день лечения – 2,5 ± 0,08 и 3,5 ± 0,12 соответственно. Таким образом, полученные результаты свидетельствуют о значительном снижении среднего суммарного балла в обеих группах по сравнению с исходным, но более значимый эффект был достигнут в группе больных, получавших Нейродикловит. По подшкале “улучшение состояния” средний суммарный балл к окончанию курса лечения в основной группе составил 1,7 ± 0,2 балла, в группе сравнения – 2,6 ± 0,09 балла, т. е. более значимое улучшение отмечено в группе больных, получавших Нейродикловит (рис. 3).
С учетом результатов анализа динамики средних суммарных показателей по шкалам тревоги и депрессии (Бека), ВАШ, GCI, САН и данных неврологического осмотра улучшение через 3 дня лечения Нейродикловитом отмечено у 75 % больных (25 % без перемен) против 65 % (35 % без перемен) в группе Диклофенака. На 14-й день лечения улучшение наблюдалось у подавляющего большинства больных, получавших Нейродикловит (95 %), и у 80 % пациентов группы Диклофенака. Таким образом, через 2 недели лечения улучшение при лечении Нейродикловитом наблюдалось на 15 % чаще.
В ходе исследования регистрировались все нежелательные явления, возникшие на фоне приема препаратов (табл. 2).
Таблица 2. Нежелательные побочные явления.
Степень тяжести нежелательных побочных явлений варьировалась от легкой до средней. Тяжелых побочных эффектов зарегистрировано не было.
Переносимость Нейродикловита и Диклофенака больными была оценена следующим образом: отличная – 87,5 и 80,0 %, хорошая – 5,0 и 0 %, удовлетворительная – 7,5 и 20,0 % соответственно. Таким образом, безопасность и переносимость препарата Нейродикловит оказались выше, чем у препарата Диклофенак.
Заключение
Результаты проведенного исследования продемонстрировали, что препарат Нейродикловит является эффективным средством лечения пациентов с острым болевым синдромом, обусловленным дегенеративно-воспалительными поражениями позвоночника. Выраженный терапевтический эффект отмечается уже к третьему дню терапии препаратом Нейродикловит. Основными преимуществами Нейродикловита являются высокие эффективность, безопасность и хорошая переносимость. Имеющиеся данные подтверждают, что комбинация в одной капсуле препарата Нейродикловит диклофенака и витаминов группы В в лечебных дозировках обеспечивает потенцированный обезболивающий эффект – более раннее и полное устранение болевого синдрома в сравнении с одним диклофенаком. Учитывая лучшую переносимость, более высокую эффективность и безопасность препарата Нейродикловит по сравнению с препаратом Диклофенак, считаем целесообразным рекомендовать применение Нейродикловита в качестве препарата первой линии при лечении пациентов с острым болевым синдромом, обусловленным дегенеративными поражениями позвоночника, в т. ч. при необходимости длительной терапии.
Информация об авторах:
Камчатнов Павел Рудольфович – доктор медицинских наук, профессор, ГОУ ВПО РГМУ.
E-mail: pavkam7@gmail.com;
Бойко Алексей Николаевич – доктор медицинских наук, профессор, ГОУ ВПО РГМУ.
Тел. 8 (495) 689-12-31, 8 (495) 236-92-28;
Батышева Татьяна Тимофеевна – доктор медицинских наук, профессор, главный врач поликлиники восстановительного лечения № 7.
Тел. 8 (499) 261-81-83, 8 (499) 261-33-93;
Костенко Елена Владимировна – кандидат медицинских наук, доцент, зам. Главного врача поликлиники восстановительного лечения № 7.
Тел. 8 (499) 261-81-83, 8 (499) 261-33-93;
Пивоварчик Елена Михайловна – врач поликлиники восстановительного лечения № 7.
Тел. 8 (499) 261-81-83, 8 (499) 261-33-93;
Ганжула Павел Александрович – кандидат медицинских наук, КДЦ № 1 ЮЗАО.
Тел. 8 (495) 336-6733;
Исмаилов Анвар Магомедович – главный врач городской поликлиники № 120 СВАО.
Тел. 8 (495) 474-54-36;
Лисинкер Лидия Николаевна – врач городской поликлиники № 157 САО.
Тел. 8 (495) 612-74-18;
Хозова Александра Алексеевна – врач городской поликлиники № 158 ЗАО.
Тел. 8 (499) 249-70-69;
Отческая Ольга Васильевна – врач городской поликлиники № 159 ЮЗАО.
Тел. 8 (495) 654-86-70



