Согласно национальным клиническим рекомендациям, хронический ларингит (ХЛ) – воспалительное заболевание слизистой оболочки гортани длительностью более 3 недель. Распространенность ХЛ в группе профессионального риска достигает 34%, среди всей патологии уха, горла и носа на его долю приходится 8,4–10% [1]. К ХЛ могут приводить как экзогенные, так и эндогенные факторы (см. таблицу).

В настоящее время клинически часто применяемой классификацией ХЛ является классификация Ундрица, предложенная еще в 1969 г., основанная на зависимости глубины воспалительного и дистрофического процессов слизистой оболочки гортани [2]. Различают следующие формы ХЛ:
- Катаральный.
- Атрофический.
- Гиперпластический. Последний в свою очередь разделяется на две группы:
- a) диффузный;
- b) ограниченный:
- узелки голосовых складок;
- пахидермия гортани;
- хронический подскладочный ларингит;
- выпадение морганиева желудочка;
- контактная язва.
К основным жалобам при ХЛ независимо от его формы относятся осиплость разной степени выраженности, вплоть до афонии; быстрая утомляемость голоса, изменение тембра голоса; ощущение инородного тела и сухости в горле, кашель и субфебрильная лихорадка.
В связи с полиэтиологичностью заболевания на данный момент нет единого взгляда на лечение ХЛ. Достаточно противоречивые данные о необходимости применения той или иной группы препаратов затрудняют подбор терапии.
Разработка и применение определенного алгоритма обследования больного ХЛ остаются в настоящее время актуальной задачей.
Диагностика ХЛ должна прежде всего включать подробный сбор анамнеза с целью установления факторов, влияющих на развитие обострения. Опрос по органам и системам позволяет заподозрить причину заболевания и как следствие – осуществить рациональный подбор методов обследования и лечения.
Основной способ исследования гортани – непрямая ларингоскопия, метод был внедрен в практику более 100 лет назад испанским учителем пения Мануэлем Гарсиа, является достаточно информативным и не требует сложного оборудования, поэтому на данный момент широко применим в практике. К сожалению, не у всех пациентов в силу анатомических особенностей (нависание надгортанника, короткий и широкий язык, низко расположенная гортань и т. д.) или высокого глоточного рефлекса возможно в деталях осмотреть гортань и оценить ее состояние, пользуясь непрямой ларингоскопией, поэтому метод может быть дополнен фиброоптическим осмотром.
Как правило, проведение фиброларингоскопии требует местной анестезии раствором лидокаина. К преимуществам данной методики можно отнести возможность просмотра изображения гортани на мониторе в увеличенном виде, что дает более детальную информацию, а запись изображения может быть проанализирована без непосредственного участия больного и используется для ретроспективного анализа результатов лечения. Некоторые фиброскопы оснащены манипуляционным каналом, что позволяет проводить локальную анестезию, местное введение лекарственных препаратов, а при выявлении участка дискератоза – и прицельную биопсию.
С целью динамической объективной оценки голоса применяется его компьютерный спектральный анализ (например, лицензионная голосовая программа «Praat»). После записи устной речи и гласных звуков осуществляется анализ следующих параметров: максимальное время фонации, средний показатель, стандартные отклонения и коэффициент вариаций базовой частоты и интенсивности, нестабильность частоты голоса, нестабильность интенсивности голоса, устойчивость пиковых значений амплитуд, соотношение полезного сигнала к шуму, усредненный спектр голоса, динамический диапазон [3]. Данным вариантом программного обеспечения чаще всего оснащены или стационары, или фониатрические центры, врачи амбулаторного звена зачастую не имеют возможности работать с такими программами и не применяют их в своей практике.
Данные бактериологического исследования слизистой оболочки гортани необходимы при выборе антибактериальной терапии, однако технически взятие прицельных мазков представляет определенную сложность, поскольку при выполнении процедуры происходит контаминация стерильной ваты бактериальной флорой из глотки, возникает резкий кашель как защитная реакция на попадание инородного тела (ватника) в гортань [4].
При упорном и нетипичном течении ларингита должна выполнятся ПЦР-диагностика на вирусы простого герпеса, вирусы герпеса 6-го типа, цитомегаловирусы, вирусы Эпштейна–Барр, хламидии, микоплазмы, ДНК грибов, микобактерий туберкулеза и оценка иммунного статуса [5].
К целям лечения ХЛ относятся элиминация воспалительного процесса в гортани, восстановление звучного голоса, предотвращение перерождения воспалительного процесса в злокачественное образование, достижение безрецидивного течения [6].
Немедикаментозное лечение
Одним из основных методов лечения считается строгий голосовой режим: ограничение голосовой нагрузки и запрет шепотной речи [7]. При длительно текущем ларингите с формированием ложноскладковой фонации голосовой покой – это необходимое условие для формирования физиологического типа фонации. Вполне очевидной мерой, направленной на предотвращение рецидивов, является ограничение воздействия вредных факторов внешней среды.
Для уменьшения ирритации слизистой оболочки гортаноглотки рекомендована нераздражающая диета: не разрешается употребление продуктов, раздражающих химически, термически и механически слизистую оболочку. Газированные напитки, а также напитки, содержащие кофеин (кофе, крепкий чай, кока-кола), должны быть исключены из рациона.
Медикаментозное лечение
Применение при ХЛ системных антибактериальных препаратов на данный момент является предметом дискуссии, однако при затяжном течении или же частых рецидивах заболевания использование данной группы медикаментов не вызывает сомнений. В некоторых случаях возможен эмпирический подход к назначению антибиотиков, но желательно проведение бактериологического исследования слизистой оболочки гортани с определением чувствительности к антибактериальным препаратам. По данным бактериологического исследования слизистой оболочки гортани больных с обострением ХЛ, в 89% случаев были выделены микроорганизмы в ассоциациях с преобладанием в 72% Staphylococcus aureus. В группе курящих лиц количество патогенных и условно-патогенных микроорганизмов в 1,5 раза больше, чем в группе некурящих [8]. В другом исследовании в большинстве случаев при ХЛ из гортани высевались различные виды стрептококков. Курильщики по сравнению с некурящими имели большую обсемененность гортани стрептококками с преобладанием факультативных анаэробов. Прием ингибиторов протонной помпы (ИПП) для лечения рефлюкса вызывал увеличение стрептококковой обсемененности ротоглотки [9]. Вероятность обнаружения Helicobacter pylori у курящих больных ХЛ сопоставима с частотой выявления его в гортани у здоровых лиц: 46 и 52% соответственно. Однако у пациентов с доброкачественными образованиями в гортани H. pylori выделен только в 11% случаев, это позволило предположить, что H. pylori предотвращает аллергическое воспаление в дыхательных путях и оказывает иммуномодулирующий эффект [10]. Таким образом, подход к этиотропному лечению обострений ХЛ должен быть основан на данных комплексного обследования, чтобы избежать прогрессирования заболевания.
Применение для лечения обострения ХЛ внутригортанных вливаний не находит единой поддержки среди врачей-оториноларинголов. Ранее данный метод входил в состав терапии ХЛ [11], однако в последние годы накапливается все больше данных о его неэффективности и даже об опасности применения [12]. Это объясняется тем, что при этой манипуляции создаются благоприятные условия для кашля, который оказывает травмирующее действие, вследствие чего на фоне выраженного воспалительного процесса в гортани может усугублять клиническую картину заболевания. Более оправданно назначение курса ингаляционного лечения, позволяющего доставлять лекарственные вещества непосредственно в очаг воспаления.
Физиотерапевтические процедуры при обострении ХЛ не рекомендованы в связи с тем, что постоянное воспаление слизистой оболочки гортани может маскировать гиперпластические процессы, а проведение на этом фоне процедур, улучшающих кровообращение, будет способствовать быстрому и неконтролируемому прогрессированию заболевания.
Для эффективного лечения ХЛ нужно учитывать его возможную связь с заболеваниями других органов и систем.
При лечении любых воспалительных заболеваний вне зависимости от их локализации необходимым условием всегда является нормализация уровня сахара крови.
Отдельного внимания в силу топографо-анатомической связи заслуживает санация очагов хронической инфекции верхних дыхательных путей: курс промывания лакун небных миндалин, лечение хронического синусита.
Выбор медикаментозного лечения при лечении ХЛ у пациентов с патологией нижних дыхательных путей имеет ряд особенностей. Ингаляции симпатомиметиков и глюкокортикоидов позволяет в кратчайшие сроки купировать кашель, что способствует стиханию ХЛ. Однако необходимо четко соблюдать правила применения ингаляторов (делать несколько глотков воды после каждого его использования, т.к. при несоблюдении рекомендаций могут развиваться микоз и выраженная сухость слизистой оболочки гортани, что в свою очередь усугубит течение ларингита.
В группе больных подтвержденной гастроэзофагеальной рефлюксной болезнью (ГЭРБ), гиперацидным гастритом, язвенной болезнью желудка обязательно применение антацидной терапии и/или ИПП [13]. Следует учитывать, что без исключения наличия злокачественного процесса в желудке ИПП противопоказаны, т.к. их применение может маскировать симптоматику и тем самым отcрочивать правильную диагностику. При гиперацидном гастроэзофагальном рефлюксе оправданно назначение антацидов в качестве препаратов стартовой терапии, это уменьшит выраженность симптоматики и позволит провести фиброгастродуоденоскопию, по результатам которой можно исключить наличие новообразования и дополнить терапию ИПП. Необходимо помнить, что фиброгастродуоденоскопия является инвазивной методикой и ее проведение при обострении ХЛ может приводить к усугублению течения заболевания.
В последние годы активно обсуждается влияние некислотного рефлюкса на течение воспалительных заболеваний гортани [14]. При данном виде патологии назначение препаратов, широко используемых в лечении ГЭРБ, может быть неэффективно, а в некоторых случаях способно ухудшать общее самочувствие больного. Для определения характера рефлюкса необходимо проводить суточную pH-метрию с дальнейшим подбором терапии.
Клинический случай
Пациент П. 48 лет поступил в клинику оториноларингологии с жалобами на осиплость, ощущение инородного тела в горле, периодическое покашливание, отрыжку, изжогу. Считает себя больным на протяжении 3 лет, когда впервые появились вышеуказанные жалобы и диагностирована неспецифическая гранулема гортани, было проведено оперативное лечение, после которого отметил улучшение звучности голоса. Осиплость возобновилась спустя полгода от момента удаления доброкачественного новообразования, был диагностирован рецидив гранулемы гортани.
Пациент наблюдался амбулаторно по месту жительства, получал курсы системной антибактериальной терапии с временным положительным эффектом. Обращает на себя внимание, что на протяжении всего времени наблюдения пациента беспокоили жалобы на изжогу и отрыжку, пациент периодически получал длительные курсы антирефлюксной терапии препаратами группы ИПП в стандартной дозировке без эффекта. В период госпитализации в клинике оториноларингологии ПСПбГМУ им. акад. И.П. Павлова больному была выполнена фиброларингоскопия: вход в гортань свободен, надгортанник не изменен, отмечена гиперемия и пастозность слизистой оболочки гортани, слизистая оболочка в межчерпаловидном пространстве выраженно отечная, голосовые складки недостаточно влажные, на поверхности правой голосовой складки визуализируется новообразование (рецидив гранулемы?; рис. 1).
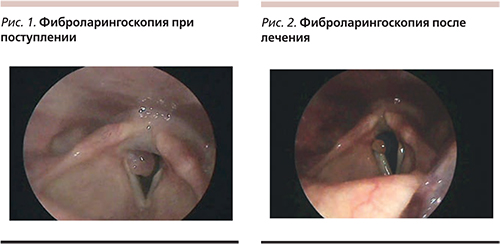
С учетом неэффективности курса ИПП, но выявленных при осмотре признаков гастроэзофагального рефлюкса в качестве этиологического фактора рецидива неспецифической гранулемы был предположен некислотный гастроэзофагеальный рефлюкс (ГЭР). С пациентом проведена беседа по поводу необходимости соблюдения диеты и режима питания, а также даны рекомендации по «позиционному лечению»: выдерживать 3–4-часовой интервал после еды без наклонов и принятия горизонтального положения. Больной консультирован гастроэнтерологом, диагноз некислотного рефлюкса был подтвержден по данным суточной pH-метрии, антирефлюксная терапия скорректирована. Больной отметил улучшение общего состояния, уменьшение частоты изжоги и отрыжки, незначительное улучшение голоса. Спустя месяц была выполнена повторная фиброларингоскопия: отмечено стихание воспалительных признаков, уменьшилась гиперемия и отечность слизистой оболочки гортани, заметно сократилась в объеме гранулема гортани (рис.2).
Учитывая сокращение эпизодов изжоги, отрыжки и уменьшение воспалительной реакции в гортани на фоне консервативного лечения, больному рекомендовано проведение оперативного вмешательства (удаление новообразования гортани) с последующим консервативным лечением ГЭР, что с большой долей вероятности должно предотвратить рецидив гранулемы. Представленный клинический случай указывает на необходимость внедрения в практику обследования больных ХЛ суточной pH метрии, поскольку данный метод позволяет дифференцировать разные виды ГЭР и, соответственно, помогает подобрать рациональную терапию. Также следует отметить, что оперативное лечение ряда заболеваний гортани требует медикаментозной поддержки как в предоперационном, так и в послеоперационном периоде для предотвращения рецидива заболевания.
Безусловно, комплексное обследование больного ХЛ может быть осуществлено только при определенном оснащении медицинского учреждения. Однако при любом уровне оснащенности инструментарием врач-оториноларинголог помимо проведения стандартного ЛОР-осмотра и сбора анамнеза может и должен проводить тщательный опрос по другим органам и системам, уделив особое внимание пищеварительной и гормональной системам, а также патологии нижний дыхательных путей.



