Введение
Проблема лечения переломов длинных костей конечностей по-прежнему является одной из актуальных в современной травматологии и ортопедии, что обусловлено возрастающей тяжестью и множественным характером повреждений, длительностью лечения и высоким процентом неудовлетворительных исходов [6, 9, 10]. Частота выхода на инвалидность при последствиях повреждений опорнодвигательного аппарата вследствие несращения и формирования ложных суставов достаточно высока [2, 7]. Основные трудности в лечении переломов связаны с тем, что процессы консолидации, а также последующее восстановление функции поврежденных конечностей протекают медленно, нередко сопровождаются посттравматической инфекцией, формированием дефектов и деформаций костей, требующих длительного лечения с использованием сложного комплекса оперативных вмешательств [1, 8].
Для получения положительных результатов и окончательной консолидации различных по виду и локализации переломов костей конечностей большое значение приобретают процессы репаративной регенерации костной ткани, происходящие в несколько стадий: катаболизм тканевых структур, дифференцирование и пролиферация клеточных элементов, образование сосудов, образование и дифференцирование тканевых структур, минерализация и перестройка первичного регенерата и реституция кости с возмещением дефекта идентичной тканью. При неполной репаративной регенерации (субституции) дефект заполняется плотной волокнистой соединительной тканью – рубцом [3].
Нарушение репаративной регенерации костей является одним из признаков сложного патологического симптомокомплекса, отражающего ряд физиологических и морфологических изменений в тканях. Наиболее частой местной причиной развития замедленной консолидаци, несросшегося перелома или ложного сустава считается недостаточно прочная (нестабильная) фиксация костных отломков как при консервативном, так и при хирургическом лечении. Среди системных или общих факторов, способных нарушить нормальное течение репаративного остеогенеза, необходимо выделить возрастной фактор, гормональный дисбаланс, тяжелые соматические заболевания и т.д. [4, 5].
В многочисленных исследованиях доказано, что хирургическая стабилизация отломков обеспечивает оптимальные условия для консолидации переломов. Создание высокотехнологичных методик чрескостного, накостного и внутрикостного остеосинтеза значительно расширило возможности хирургических способов лечения пострадавших с переломами длинных костей конечностей. Однако, несмотря на успехи оперативной травматологии и ортопедии, встречаются неудовлетворительные функциональные результаты лечения, обусловленные замедленной консолидацией вследствие нарушения процессов остеогенеза. В результате длительной иммобилизации возникают необратимые функциональные нарушения. По данным различных авторов, нарушения процессов консолидации при лечении повреждений костной системы встречаются в 7,8–31,0% случаев [1]. Использование костных трансплантатов для стимуляции остеогенеза и замещения дефектов нередко заканчивается их лизисом без перестройки и формирования полноценного регенерата.
С целью уменьшения неблагоприятных исходов при лечении переломов конечностей разработана и представлена методика оптимизации костного сращения путем парентерального введения хондроитин сульфата (Хондрогарда). Использование препарата в условиях стабильного фиксации длинных трубчатых костей приводит к улучшению кровоснабжения костной ткани в зоне перелома, что способствует адекватному образованию костной мозоли и в целом значительно сокращает сроки лечения и реабилитации больных.
Цель исследования
Оценка эффективности препарата Хондрогард – раствора для внутримышечного введения больным с переломами длинных костей конечностей в условиях стабильной внешней фиксации.
Материал и методы
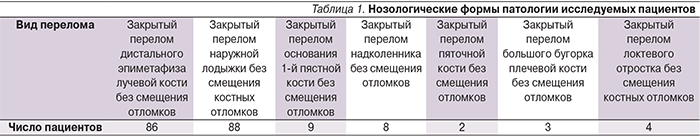
В исследование были включены 200 пациентов с закрытыми переломами костей различной локализации, из них 92 (46%) мужчины и 108 (54%) женщин.
Период исследования составил 5 недель (36 дней). Пациенты получали препарат согласно инструкции по медицинскому применению препарата. На период введения препарата для каждого пациента было запланировано 4 приема лечащего врача (V1 – 0-йдень,V2–14-й,V3–28-й,V4– 36-й день) для проведения исследования, наблюдения, контроля образования костной мозоли, контроля появления аллергических реакций. Рентгенограмма производилась на 0-й, 14-й и 36-й днях исследования.
Критерии включения в программу исследования:
- Мужчины и женщины в возрасте от 18 до 75 лет включительно.
- Способность пациента к адекватному выполнению указаний врача.
- Установленный и документально подтвержденный диагноз: закрытый перелом кости по данным физикального и инструментального методов обследования (рентгенография кости в двух проекциях, табл. 1).
- Отрицательный тест на беременность у женщин детородного возраста.
- Согласие придерживаться барьерных методов контрацепции во время исследования и в течение 2 месяцев после завершения исследования.
Критерии невключения в программу исследования:
- Опухолевое, инфекционновоспалительное или иное заболевание кости, требующее специального лечения.
- Любые заболевания, сопровождающиеся чувствительными и двигательными расстройствами, способные имитировать симптомы закрытого перелома.
- Онкологические заболевания.
- Заболевания желудочно-кишечного тракта.
- Сахарный диабет 1 типа.
- Гиперчувствительность к компонентам препарата.
- Наличие любых психических заболеваний с необходимостью приема транквилизаторов, нейролептиков и/или антидепрессантов в ходе настоящего исследования.
- Беременность и кормление грудью.
- Препятствия или невозможность введения исследуемого препарата в виде внутримышечных инъекций.
- ВИЧ-инфекция.
Результаты исследования
В ходе исследования установлена хорошая переносимость препарата Хондрогард. Неблагоприятных реакций как общих, так и местных (в местах инъекций), отмечено не было.
Критериями эффективности препарата в лечении перелома были отсутствие боли, изменение интенсивности боли в области перелома, рентгенологические признаки консолидации. Критерии эффективности включали скорость и частоту формирования костной мозоли, что подтверждается клиническими и рентгенологическими наблюдениями.
Во всех возрастных группах отмечалось снижение болевого синдрома в период восстановления движений в ранее фиксированном суставе, уменьшение периода реабилитации, повышение эффективности курса лечебной физкультуры и физиотерапевтического лечения.
По данным рентгенологического обследования, у всех пациентов, принимавших участие в исследовании, к 36-му дню или в конце 5-й недели отмечено появление первичной костной мозоли (табл. 2).

Заключение
В результате проведенного исследования выявлена клиническая эффективность препарата Хондрогард (хондроитина сульфат), обладающего эффектом ускорения консолидации переломов различной локализации.
Отмечено, что выраженность эффекта нарастает на протяжении всего периода исследования, достигая максимума к концу 4-й недели после начала применения препарата.
При анализе эффективности проводимой терапии подтвержден высокий показатель безопасности применения препарата и отсутствие серьезных побочных эффектов. Обнаруженные побочные эффекты в большинстве случаев были обусловлены способом введения препарата и купированы без последствий. Данные исследования позволяют рекомендовать Хондрогард (хондроитина сульфат) как достоверно эффективный в повседневной клинической практике препарат для лечения пациентов с переломами в дневном стационаре и в амбулаторнополиклинических условиях.



