Введение
Согласно современному определению ВОЗ, гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции органов гастроэзофагеальной зоны и характеризующееся спонтанным или регулярно повторяющимся забросом в пищевод желудочного или дуоденального содержимого, что приводит к повреждению дистального отдела пищевода и развитию в нем эрозивно-язвенных, катаральных и/или функциональных нарушений [1–3]. К наиболее типичным проявлениям ГЭРБ относятся изжога и отрыжка кислым содержимым. Эти симптомы в большинстве случаев справедливо позволяют заподозрить заболевание. Однако у части пациентов клиническая картина ГЭРБ может быть нетипичной и проявляться вне области пищевода, в т.ч. в виде сопутствующих бронхолегочных расстройств, включая бронхиальную астму (БА) [3–5]. Рядом авторов показана высокая степень корреляции между симптомами БА (кашель, хрипы в легких, диспноэ) и периодическим снижением показателя pH в полости пищевода (возникающим спонтанно или в ходе кислотной перфузии). На сегодняшний день накоплена большая база данных о наличии взаимосвязи и взаимовлияния между БА и ГЭРБ, показана высокая распространенность гастроэзофагеальных рефлюксов среди пациентов, страдающих БА (в т.ч. клинически «немых» рефлюксов), выявлены патогенетические механизмы данного взаимовлияния [5–7]. Ряд клиницистов отмечают, что наличие ГЭРБ служит одним из факторов развития плохо контролируемой БА как у взрослых, так и у детей, что в значительной степени определяет актуальность данной проблемы [8, 9].
 Такие заболевания, как БА и ГЭРБ, имеют черты психосоматических расстройств, т.е. представляют собой такую патологию, которая развивается не только по каким-либо физиологическим причинам, но и вследствие определенных психических процессов, присущих тому или иному пациенту. Когда тщательное медицинское обследование не позволяет обнаружить физическую или органическую причину заболевания или когда патология, очевидно, является следствием таких эмоциональных состояний как гнев, тревога, депрессия, чувство вины, тогда болезнь может быть классифицирована как психосоматическая [10–12]. В лечении психосоматических заболеваний важную роль играют методы психологической коррекции и психотерапии.
Такие заболевания, как БА и ГЭРБ, имеют черты психосоматических расстройств, т.е. представляют собой такую патологию, которая развивается не только по каким-либо физиологическим причинам, но и вследствие определенных психических процессов, присущих тому или иному пациенту. Когда тщательное медицинское обследование не позволяет обнаружить физическую или органическую причину заболевания или когда патология, очевидно, является следствием таких эмоциональных состояний как гнев, тревога, депрессия, чувство вины, тогда болезнь может быть классифицирована как психосоматическая [10–12]. В лечении психосоматических заболеваний важную роль играют методы психологической коррекции и психотерапии.
Психологическая коррекция – это выработка у пациента новых психологически адекватных и личностно выгодных навыков в процессе специально разработанных тренинговых программ. Целью психокоррекции служат оптимизация, исправление и приведение в норму каких-либо психических функций человека, устранение отклонений от оптимального уровня его индивидуально-психологических особенностей и способностей [13, 14]. Психотерапия – это система лечебных воздействий на организм человека через его психику, которая часто определяется как деятельность, направленная на избавление индивидуума от различных проблем (эмоциональных, личностных, социальных и т.п.). Проводится, как правило, специалистом-психотерапевтом через установление глубокого личного контакта с пациентом (часто в форме бесед и обсуждений), а также путем применения различных когнитивных, поведенческих, медикаментозных и других методик [15].
Целью нашего исследования была оценка эффективности использования психотерапевтических методов лечения в дополнение к стандартной медикаментозной терапии пациентов при сочетании БА и ГЭРБ.
Материал и методы исследования
В исследование были включены 60 пациентов с сочетанием БА и ГЭРБ в возрасте от 21 года до 74 лет. Обследованные лица были разделены на две равные группы. Группа 1 включила 30 пациентов (17 мужчин и 13 женщин; средний возраст – 50,90 ± 1,46 года), получавших стандартную медикаментозную терапию. Группа 2 была образована из 30 больных (18 мужчин и 12 женщин; средний возраст – 51,30 ± 1,87 года), которым в дополнение к стандартной терапии было назначено психотерапевтическое лечение. Обе группы не имели значимых различий по возрасту и продолжительности течения заболеваний.
В соответствии с международными клиническими рекомендациями [16] при лечении больных БА соблюдался ступенчатый подход. Основу терапии составили ингаляционные глюкокортикостероиды, длительнодействующие β-агонисты. Бронхолитики короткого действия (БКД) использовались по потребности. Пациенты, нуждавшиеся в системных глюкокортикостероидах, не участвовали в исследовании.
Медикаментозная терапия ГЭРБ включала ингибитор протонной помпы (ИПП) омепразол 20 мг 2 раза в день, прокинетик (домперидон 10 мг 3 раза в день), антациды по потребности. При рефлюкс-эзофагите, обусловленном забросом в пищевод дуоденального содержимого, в т.ч. желчных кислот, больные принимали урсодезоксихолевую кислоту в дозе 250–350 мг/сут в зависимости от массы тела пациента.
Для определения типов реагирования и индивидуально-личностных особенностей больных на окружающую обстановку им проведены тесты по следующим опросникам [10, 12]:
- Характерологический опросник Леонгарда–Шмичека, предназначенный для выявления типов акцентуаций (чрезмерность проявления некоторых черт характера).
- Индивидуально-типологический опросник (ИТО), представляющий собой инструмент исследования индивидуально-типологических свойств личности.
- Клинический опросник для выявления и оценки невротических состояний (КОВОНС).
Опираясь на результаты тестирования с использованием вышеупомянутых опросников, психотерапевт индивидуально беседовал с каждым из пациентов, включенных в группу 2. Кроме того, этим больным проведен курс группового аутотренинга, направленный на расслабление, уменьшение тревожности, эмоциональной лабильности. Данная техника проводилась по 30 минут через день в течение двух недель. Пациентам для самостоятельного прослушивания выдавались аудионосители с такими материалами, как психотехника «Стимуляция резервов организма», психотренинг «Глубокая релаксация тела и сознания», психотренинг «Настрой на исцеление и оздоровление организма» [13]. Общая продолжительность курса психотерапии составила четыре недели. До и после лечения для оценки динамики состояния больным проведены клинико-функциональные исследования: опрос, физикальный осмотр, спирометрия, 24-часовая pH-метрия и эзофагогастродуоденоскопия (ЭГДС). Для определения выраженности жалоб пациентов на кашель, одышку, изжогу, боль за грудиной или в эпигастрии использована 5-балльная шкала Лайкерта (от 0 до 4 баллов). Потребность в БКД также оценивалась в баллах: отсутствие потребности – 0; при применении ингалятора от 1 до 4 раз/сут – 1; от 5 до 8 раз/сут – 2; от 9 до 12 раз/сут – 3; более 12 раз/сут – 4 балла. Кроме того, на основании этих показателей рассчитан клинический индекс (КИ), который определялся путем деления суммы балльной оценки всех симптомов на количество признаков. Для оценки качества жизни использован краткий опросник MOS SF-36 [17, 18]. Пациенты самостоятельно заполняли анкеты до начала терапии и через 4 недели лечения. Статистическая обработка полученных результатов проведена с использованием пакета прикладных программ Statgraphics (компании SPTI, США). Методы описательной статистики включили оценку среднего арифметического (М), его ошибки (m) и частоты встречаемости изучаемых признаков. Для оценки межгрупповых различий применен t-критерий Стьюдента. Изучение взаимозависимости между КИ, параметрами качества жизни и данными психологического теста КОВОНС осуществлено с помощью корреляционного анализа. Во всех случаях достоверность различий считалась установленной при р < 0,05.
 Результаты исследования и их обсуждение
Результаты исследования и их обсуждение
Диагноз БА и ГЭРБ у всех пациентов был подтвержден на основании наличия характерных клинических симптомов заболевания, а также результатов спирометрии, ЭГДС и pH-метрии. При поступлении больные предъявили жалобы со стороны органов дыхания на периодически возникающие приступы удушья – от редких (несколько раз в месяц) до ежедневных; одышку, чаще экспираторного характера; чувство стеснения или заложенности в грудной клетке; кашель, как правило, сухой, иногда с небольшим количеством вязкой слизистой мокроты. Со стороны пищеварительной системы – на изжогу, кислую отрыжку и регургитацию, реже – на боль за грудиной или в эпигастрии и дисфагию.
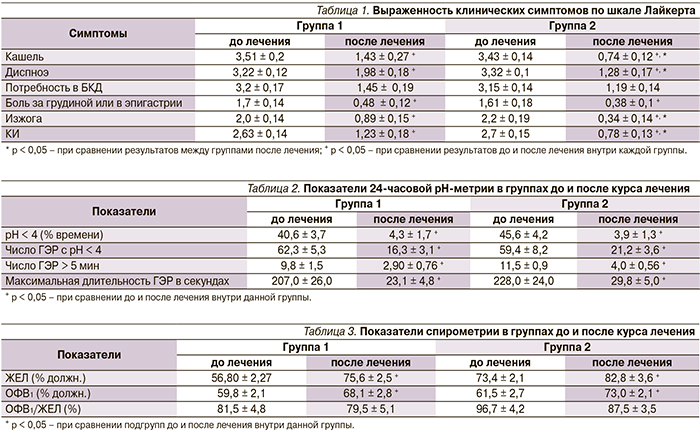
После проведенного курса лечения в течение 4 недель было отмечено достоверное улучшение всех клинических показателей в обеих группах. Однако при их сравнении между группами были выявлены статистически достоверные различия в отношении выраженности кашля, диспноэ, изжоги, что свидетельствует о положительном влиянии психотерапии на течение патологических процессов (табл. 1).
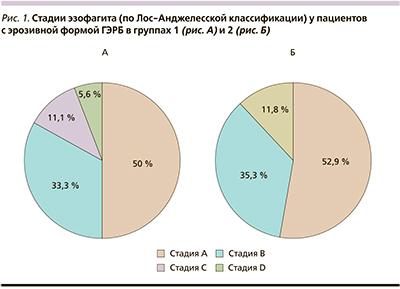
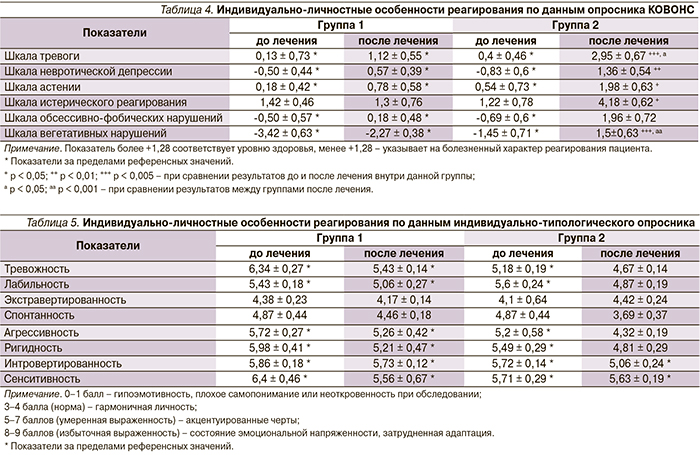
По данным ЭГДС как в группе 1, так и в группе 2 преобладала неэрозивная рефлюксная болезнь: 60 и 59 % больных соответственно. В свою очередь среди пациентов с эрозивной ГЭРБ чаще встречался эзофагит стадии А по Лос-Анджелесской классификации (рис. 1 А и Б). Таким образом, по данным ЭГДС, значимых различий между группами обнаружено не было. После курса лечения в обеих группах выявлено существенное улучшение эндоскопической картины заболевания, эрозивно-язвенные изменения слизистой оболочки пищевода полностью эпителизировались, за исключением одного пациента группы 1. У данного больного с изначально выявленным эзофагитом в стадии D изменения стали соответствовать стадии А. Значимых различий в эндоскопической картине между группами после терапии выявлено не было. При сравнении результатов 24-часовой pH-метрии пищевода до и после курса лечения между группами, получавшими и не получавшими психотерапию, также не было определено статистически значимых различий (табл. 2).
Полученные результаты свидетельствуют об отсутствии влияния четырехнедельного курса психотерапевтического лечения на показатели 24-часовой pH-метрии пищевода больных с сочетанием БА и ГЭРБ.
При оценке динамики спирометрических показателей на фоне проводимого лечения в обеих группах отмечено достоверное улучшение показателей жизненной емкости легких (ЖЕЛ) и объема форсированного выдоха (ОФВ1). При этом, несмотря на слабовыраженную тенденцию к несколько лучшим результатам у пациентов, получавших психотерапевтическую помощь в дополнение к медикаментозному лечению, различие между группами было статистически не значимо (табл. 3).
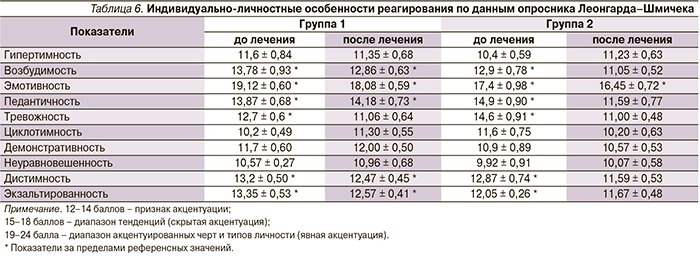
 Одной из задач проведенного исследования стало определение индивидуально-личностных особенностей и типов реагирования больных с сочетанием БА и ГЭРБ на окружающую обстановку. До лечения в обеих группах пациентов по опросникам КОВОНС (табл. 4), ИТО (табл. 5), а также Леонгарда–Шмичека (табл. 6) определен повышенный уровень тревожности, невротической депрессии, астении, истерического реагирования, вегетативных нарушений, лабильности, агрессивности, ригидности, интровертированности, сенситивности, возбудимости, эмотивности, педантичности, дистимности, экзальтированности, а также обсессивно-фобические нарушения. Причем полученные результаты были однотипными в обеих группах больных.
Одной из задач проведенного исследования стало определение индивидуально-личностных особенностей и типов реагирования больных с сочетанием БА и ГЭРБ на окружающую обстановку. До лечения в обеих группах пациентов по опросникам КОВОНС (табл. 4), ИТО (табл. 5), а также Леонгарда–Шмичека (табл. 6) определен повышенный уровень тревожности, невротической депрессии, астении, истерического реагирования, вегетативных нарушений, лабильности, агрессивности, ригидности, интровертированности, сенситивности, возбудимости, эмотивности, педантичности, дистимности, экзальтированности, а также обсессивно-фобические нарушения. Причем полученные результаты были однотипными в обеих группах больных.
Выявленные закономерности позволили психотерапевту более индивидуально проводить беседы, а также более тщательно выбирать специальные психотехники, выдававшиеся больным на аудионосителях. Используемый психокоррекционный подход способствовал развитию у пациентов чувства ответственности и психологической готовности в отношении преодоления своего заболевания. После проведенного курса терапии было выявлено отсутствие значимых изменений результатов психологического тестирования в группе 1, тогда как в группе 2 было отмечено достоверное улучшение психологического статуса больных по данным опросника КОВОНС по шкалам тревоги, невротической депрессии, астении, истерического реагирования, обсессивно-фобических и вегетативных нарушений. Кроме того, следует отметить, что указанные показатели вернулись к диапазону референсных значений и приобрели достоверные различия с аналогичными показателями группы 1 (табл. 4). По опросникам ИТО и Леонгарда–Шмичека в группе 2 статистически достоверной динамики отмечено не было, однако выявлено возвращение первоначально измененных показателей возбудимости, педантичности, дистимности, экзальтированности, агрессивности, ригидности, лабильности и тревожности к диапазону референсных значений (табл. 5 и 6). Полученные данные свидетельствуют о том, что психотерапевтическое лечение оказывает положительное влияние на психоэмоциональное состояние пациентов при сочетании БА и ГЭРБ.
Как видно из табл. 7, статистически значимых различий между группами 1 и 2 в отношении исходных значений качества жизни зафиксировано не было.
После курса терапии выявлено статистически значимое улучшение показателей качества жизни по всем шкалам в обеих группах. Однако следует отметить, что при этом были обнаружены достоверно более высокие значения ряда данных в группе 2. Это свидетельствует о положительном влиянии психокоррекции на качество жизни пациентов с сочетанием БА и ГЭРБ. В частности, в группе 2 были выявлены достоверно более высокие показатели жизненной активности (p < 0,05), ролевого функционирования, обусловленного эмоциональным состоянием (p < 0,02), и психологического компонента здоровья (p < 0,01). Эти различия позволяют заключить, что добавление психотерапии к стандартному медикаментозному лечению приводит данную категорию пациентов к возрастанию жизненного тонуса и активности, повышению жизненной энергии, они становятся более работоспособными, легче справляются с выполнением трудовых и других повседневных нагрузок. Кроме того, у больных снижается уровень тревожности и улучшается настроение.
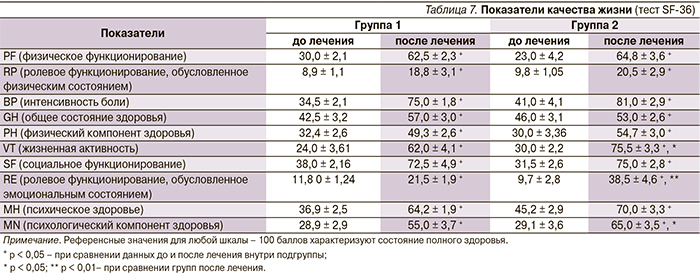
При анализе взаимосвязей между клиническими, психологическими параметрами состояния пациентов, а также показателями качества жизни наиболее тесные корреляции выявлены между обсессивно-фобическими нарушениями (по опроснику КОВОНС), КИ, а также физическим и психологическим компонентами качества жизни (шкалы MN и PH). Клиническое состояние пациентов имеет отрицательную взаимозависимость с обсессивно-фобическими нарушениями, что закономерно, поскольку эти нарушения характеризуются снижением соответствующего показателя и по мере этого нарастает выраженность симптомов заболевания (рис. 2).
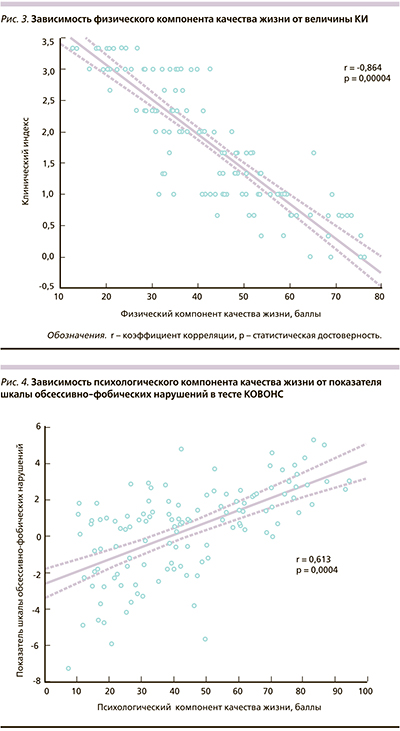
Статистически достоверные корреляции КИ были установлены и с другими показателями опросника КОВОНС: шкалы невротической депрессии (r = -0,51, p = 0,005), вегетативных нарушений (r = -0,47, p = 0,003), тревоги (r = -0,40, p = 0,007). Клинический индекс имеет обратную зависимость от физического компонента качества жизни, что свидетельствует о ее неуклонном снижении по мере прогрессирования клинической симптоматики (рис. 3). Между психологическим компонентом качества жизни и обсессивно-фобическими нарушениями по опроснику КОВОНС была выявлена прямая зависимость (рис. 4). Для других шкал опросника КОВОНС и психологического компонента качества жизни также были получены не столь сильные, но статистически достоверные корреляции, в частности, в отношении показателей невротической депрессии (r = 0,53, p = 0,003), тревоги (r = 0,50, p = 0,004), вегетативных нарушений (r = 0,44, p = 0,01), астении (r = 0,46, p = 0,03). Прямой характер выявленных взаимосвязей свидетельствует о том, что чем лучше психологическое состояние пациентов, тем выше качество жизни.
Таким образом, использование психотерапевтических методов лечения в дополнение к стандартной медикаментозной терапии улучшает как физическое, так и психологическое состояние пациентов, способствует более быстрому их выздоровлению. Больные с сочетанием БА и ГЭРБ имеют ряд индивидуально-личностных особенностей, с учетом которых можно улучшить их адаптационные возможности, что в свою очередь приводит к уменьшению выраженности клинической симптоматики, способствует повышению качества жизни и создает дополнительные предпосылки для стабилизации течения заболевания.



