С момента открытия физиологической роли соляной кислоты (СК) желудка прошло более 150 лет [1, 2]. На сегодняшний день известно, что СК не только играет важную роль в процессах пищеварения, но и является сильным фактором агрессии по отношению к структурам желудочно-кишечного тракта (ЖКТ), не обладающим или с ослабленными свойствами кислотопротекции [3]. Именно последнее качество СК желудка в XX в. определило появление термина “кислотозависимые заболевания” (КЗЗ) [3, 4].
По современным представлениям, КЗЗ – это группа нозологических единиц, ассоциируемых с кислотной агрессией желудочного сока. Причинами КЗЗ может явиться дисбаланс между механизмами кислотопродукции и кислотонейтрализации, недостаточностью кардиального или пилорического сфинктеров, неправильным питанием и злоупотреблением алкоголем [3–5]. Спектр патологических состояний, которые включают термин КЗЗ, довольно широк и включает следующие заболевания: гастроэзофагеальную рефлюксную болезнь (ГЭРБ), язвенную болезнь, эрозивно-язвенное поражение желудка и двенадцатиперстной кишки (ДПК), хронический гастрит, гастродуоденит; НПВП (нестероидные противовоспалительные препараты) – гастропатию, гастро- и дуоденопатию на фоне гастриномы, первичного гиперпаратиреоза, функциональную диспепсию и хронический панкреатит [5, 6]. Свойственное КЗЗ разнообразие клинических проявлений, длительность течения, затяжные обострения вышеназванных патологических состояний обусловливают частую обращаемость больных за медицинской помощью [6]. При этом стоит подчеркнуть, что КЗЗ существенно снижают качество жизни больного и оказывают значимый социально-экономический ущерб примерно в той же мере, что и сердечно-сосудистые заболевания, а также онкологическая патология [7].
Несмотря на гетерогенность этиологических процессов КЗЗ, их объединяет общий патофизиологический фактор, ассоциируемый с кислотно-пептической агрессией желудочного сока. Общность этого патофизиологического звена определила единую терапевтическую цель – блокаду продукции соляной кислоты париетальными клетками желудка [3, 6–8].
За последние десятилетия пути фармакотерапии КЗЗ существенно сдвинулись вперед. Сегодня мы имеем высокоселективные препараты, блокирующие ключевой белок кислотопродукции (H+/K+-АТФазу), современные комплексные невсасывающиеся антацидные препараты (АЦП) и альгинаты [8]. Тем не менее проведение рациональной терапии КЗЗ остается актуальной проблемой для современной клинической медицины.
Статистические данные свидетельствуют о сохраняющейся тенденции к росту заболеваемости КЗЗ, что особенно явно отражается на примере ГЭРБ и эрозивно-язвенных поражений ЖКТ [6].
Склонность к повышению заболеваемости ГЭРБ хорошо определена в США; в научных кругах этот негативный процесс связывают с увеличением числа людей с избыточной массой тела как одного из факторов риска ГЭРБ [9]. Аналогичная тенденция отмечена и в других странах мира, в частности в Великобритании, Канаде и Корее [10–12]. При этом ГЭРБ значительно “помолодела” и встречается не только в молодом, но и в раннем детском возрасте, что еще более остро подчеркивает социальную значимость проблемы [6, 13].
Язвенная болезнь, как ее Helicobacter pylori-ассоциированная форма, так и гастропатия, связанная с приемом НПВП, особенно последняя, также имеют отчетливую тенденцию к росту [14, 15]. В западноевропейской и североамериканской популяции такие показатели связывают с тем фактом, что за последние годы стремительно выросло потребление НПВП [16]. Прием НПВП повышает риск развития эрозивно-язвенных поражений слизистой оболочки в 3–5 раз [17].
С учетом столь широкой распространенности КЗЗ в популяции и наличия опасных осложнений (рубцовые стриктуры, желудочно-кишечные кровотечения и т. д.) крайне важно повсеместное внедрение во врачебную практику современных методов терапии этой группы заболеваний [4, 8, 18]. На сегодняшний момент “золотым” стандартом лечения КЗЗ являются ингибиторы протонной помпы (ИПП), позволяющие для превалирующего числа пациентов осуществлять эффективный контроль над уровнем желудочного кислотообразования [3, 7, 8]. Тем не менее стоит отметить, что при длительном применении ИПП есть определенный риск, в основном связанный с возможностью возникновения гипергастринемии и гиперплазии ECL-клеток слизистой оболочки желудка, а также развитием при ассоциации патологического процесса с H. pylori кишечной метаплазии в желудке [15, 19, 20]. В ряде работ длительный прием ИПП также был связан с увеличением риска дефицита витамина В12, случаев внутри- и внебольничной пневмонии, антибиотикоассоциированной диареи (C. difficile-ассоциированной), а также переломов шейки бедра, костей запястья и позвоночника [20–23]. Регистрируются и случаи индивидуальной непереносимости ИПП, вынуждающие лечащих врачей отменять их прием [6].
В силу характерного для ИПП латентного периода действия данная группа препаратов малопригодна для коррекции острых болей и диспепсических расстройств, когда необходима “скорая антикислотная помощь”. Остаются неоднозначными результаты применения монотерапии ИПП при желчном и смешанном рефлюксах [24]. И это при том, что частота смешанных рефлюксов при ГЭРБ достаточно высока и при эрозивных формах данного заболевания достигает 60 % [25].
Общеизвестен факт, что больной всегда отдает предпочтение препарату, оказывающему быстрое купирование тягостного для него симптома.
Здесь АЦП и сегодня находятся вне конкуренции, успешно решая основные задачи симптоматической терапии КЗЗ:
• быстро избавить от симптомов;
• улучшить качество жизни;
• предупредить развитие рецидива симптоматики [6, 15].
Однако современный врач должен рационально комбинировать лекарственные средства, учитывая их фармакологические особенности и характер заболевания [26]. Ведь АЦП уменьшают агрессивность желудочного содержимого за счет химической нейтрализации СК, не воздействуя на кислотопродукцию желудка, тем самым не оказывая прямого патогенетического действия. Ввиду этого полный отказ от ИПП в схемах терапии КЗЗ не рекомендуется [5, 8, 15].
Традиционно все АЦП подразделяются на две группы: всасывающиеся и невсасывающиеся антациды [5, 18, 19].
К всасывающимся АЦП относят натрия гидрокарбонат, кальция карбонат, магния оксид, магния карбонат. Отличительными их свойствами являются очень быстрый обезболивающий эффект, купирование изжоги за счет большой кислотосвязывающей способности, различающейся в зависимости от вида вещества, входящего в состав антацида. Вместе с тем указанные ощелачивающие средства имеют достаточно короткое действие (от 5 до 30 минут), а при их применении возможно развитие электролитных нарушений и феномена “рикошета”, проявляющегося компенсаторным повышением продукции соляной кислоты в желудке после окончания действия препарата. Последний эффект особенно характерен для антацидов, содержащих ионы кальция и натрия в своем химическом составе. Всасывающиеся антациды в настоящее время почти не назначаются, и сфера их применения ограничивается разовыми приемами препаратов с целью купирования эпизодически возникающей изжоги, вызванной погрешностями в питании и злоупотреблении алкоголем, т. н. постпрандиальной изжоги [5, 6, 15, 19]. Всасывающиеся антациды содержат препараты Ренни, Гевискон.
Невсасывающиеся антациды представлены как монокомпонентными препаратами (алюминия гидроксид, алюминия фосфат, магния трисиликат, магния гидроксид), так и комбинированными лекарственными средствами (алюминиево-магниевые антациды, алюминиево-магниевые с добавлением алгината, симетикона и др.) [26]. Стоит отметить, что в настоящее время наиболее широкое распространение в клинической практике получили комбинированные невсасывающиеся антациды, содержащие соединения алюминия и магния (МаалоксR, Альмагель и др).
Невсасывающиеся антациды, содержащие в своем составе алюминий и магний, обладают продолжительным (до 2,5–3,0 часов) действием и способностью эффективно адсорбировать не только соляную кислоту и пепсин, но и компоненты дуоденального содержимого, обладая очень высокой (на уровне до 96 %) адсорбирующей способностью по отношению к желчным кислотам и лизолецитину [19, 27]. Гидроксид алюминия преимущественно сорбирует пепсин и компоненты желчи, а гидроксид магния препятствует их высвобождению. Данный вид АЦП также обладает цитопротективным действием за счет образования защитного слоя препарата на поверхности эпителия и в результате повышения уровня эндогенных простагландинов в слизистой оболочке желудка. Последний фактор приводит к улучшению качества желудочной слизи и нормализации локальной микрогемоциркуляции, тем самым поддерживая и регенераторный потенциал слизистой оболочки [6, 18, 26, 28]. Нельзя не упомянуть и о способности невсасывающихся антацидов связывать эпидермальный фактор роста (EGF) и фиксировать его в области язвенного дефекта, таким образом стимулируя локальные репаративные процессы, клеточную пролиферацию и ангиогенез [5, 29].
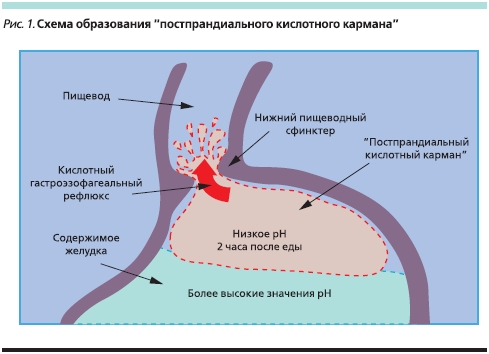
Отдельно следует остановиться на положительной роли антацидов в постпрандиальный период. Снижение рН во всех отделах желудка после приема пищи неравномерное. Так, в кардиальной части и дне желудка описывается т. н. остпрандиальный кислотный карман (рис. 1) [30]. Суть данного явления состоит в следующем: в течение двух часов после еды в полости желудка существует два слоя с разным значением рН – более низким в верхнем слое (“постпрандиальный кислотный карман”) и более высоким в теле желудка. Данное явление может быть причиной персистенции кислых гастроэзофагеальных рефлюксов в постпрандиальный период. Так, было показано, что у пациентов с ГЭРБ протяженность “кислотного кармана” больше, чем у здоровых добровольцев (4–6 и 2 см соответственно) [31]. Наличие “кислотного кармана”, сопровождающегося клиникой ГЭРБ, создает показания к назначению препаратов, быстро выравнивающих кислотность в полости желудка в постпрандиальный период, антацидов.
В соответствии с современными алгоритмами терапии язвенной болезни желудка и ДПК антациды рекомендуется назначать в качестве вспомогательных средств для быстрого купирования симптоматики (абдоминальная боль, изжога и пр.) в комбинации с ИПП [19]. Такая комбинированная терапия особенно показана при длительно незаживающих язвах для усиления цитопротективного эффекта лечения [5]. При язве ДПК антациды при монотерапии рекомендуется назначать через 1–2 часа после еды и перед сном в виде суспензии по 30 мл, в виде таблеток – по 2 в том же режиме, что и суспензию. Увеличение дозы, как правило, не сопровождается ускорением репаративных процессов. При комбинированной с ИПП терапией дозу антацидом рекомендуется сократить в 2 раза.
Следует также помнить, что при проведении эрадикационной терапии инфекции H. pylori на ее срок от приема антацидов необходимо воздерживаться из-за выраженных сорбирующих свойств последних и возможного снижения эффективности антибиотиков.
В целом при язвенной болезни и хроническом пептическом дуодените (гастродуодените) применение современных невсасывающихся АЦП (Маалокс) показано:
• при купировании болей в период скрининговой фазы, а также в первые сутки приема ИПП до начала блокады кислотопродукции;
• при небольших размерах язвы (не более 1,0 см) и коротком язвенном анамнезе, в отсутствие H. pylori алюминиево-магниевые антациды можно назначать как в качестве единственного препарата;
• для язв более 1,0 см, длительно незаживающих язвах такие антациды применяются в комбинации с ИПП с целью усиления цитопротективного эффекта (феномен фиксации факторов роста) для неассоциированных с H. pylori язв, а также для ассоциированных в случаях с труднорубцующимися язвами;
• в случае применения H2-блокаторов гистамина и их отмены, для нивелирования возможного “кислотного рикошета”;
• после эрадикации H. pylori для купирования возможных эпизодических болей и изжоги;
• в качестве противорецидивной терапии.
Применение АЦП при лечении хронического дуоденита (гастродуоденита):
• как дополнительное антисекреторное средство к H2-блокаторам или ИПП как дополнительное адсорбирующее средство при лечении острого гастродуоденита или острого дуоденита;
• как дополнительное антисекреторное средство к ИПП при терапии H2-блокаторами или ИПП при обострении хронического гастродуоденита или хронического дуоденита, в т. ч. на фоне целиакии, язвы желудка и ДПК заболеваний печени или поджелудочной железы;
• по окончании эрадикации H. pylori при язвенной болезни с явлениями вторичного дуоденита, для уменьшения болей и диспепсических явлений (боли или ощущения дискомфорта, тяжесть, переполнение, раннее насыщение, локализованное в подложечной области) в период до окончательного рубцевания язвенного дефекта и стихания явлений вторичного воспаления;
• в целях профилактики рецидивов хронического дуоденита;
• для профилактики возникновения гастро- и дуоденопатий на фоне приема НПВП в комплексе с антисекреторными средствами;
• для нивелирования возможного “кислотного рикошета” после окончания терапией H2-блокаторами.
Как дополнительные средства к антисекреторной терапии ИПП антациды могут быть с успехом применены и при функциональной диспепсии, особенно при синдроме эпигастральной боли, а также при гастро- и дуоденопатиях совместно с ИПП на фоне приема НПВП и за счет наличия цитопротективных свойств. Дозировки подобны таковым при язвенной болезни и гастродуодените [6, 26].
Возможно использование антацидов с превентивной целью для профилактики стрессовых и медикаментозных эрозивно-язвенных поражений ЖКТ [32].
Одним из важных показаний к назначению невсасывающихся антацидов является хронический панкреатит. Известно положительное действие ИПП при обострении ХП, обеспечивающее функциональный покой поджелудочной железе за счет снижения стимулирующего эффекта СК на поджелудочную железу через угнетение выделения секретина и панкреозимина (холецистокинина). Современные схемы терапевтических мероприятий при ХП как при обострении, так и в фазу ремиссии наряду с использованием ИПП включают рекомендации по применению современных АЦП. В остром периоде антациды облегчают рвоту, болевой синдром, способствуют снижению внутридуоденального давления, нормализации моторики желудка и ДПК (коррекция гастро-, дуоденостаза и дуоденогастрального рефлюкса).
Саногенный эффект антацидов в фазу ремиссии хронического панкреатита обусловлен тем, что панкреатит всегда в той или иной степени сопровождается снижением секреции бикарбонатов, что вместе с часто встречающейся одновременно билиарной и дуоденальной недостаточностью может способствовать развитию вторичной недостаточности железы за счет инактивации ее ферментов даже при умеренном снижении их выработки, а значит, развитию синдрома мальдигестии. Применение антацидных средств наряду с заместительной терапией современными ферментными препаратами помогает поддержанию пищеварения на нормальном уровне, эффективно купируя и явления диспепсического синдрома, всегда сопутствующего мальдигестии. В остром периоде антациды назначают через каждые 3 часа. При хроническом панкреатите – 3–4 раза в сутки на срок до месяца и более с повторными курсами в зависимости от возврата симптомов.
Несколько подробнее хочется остановиться на современной роли антацидов в терапии ГЭРБ. Так, они занимают важное место в новом европейском алгоритме лечения больных ГЭРБ (2008) (рис. 2) [33]. Отличительной особенностью данного алгоритма является выделение трех уровней оказания помощи пациентам с ГЭРБ: самолечение, первичная медицинская помощь (врач-терапевт) и специализированная медицинская помощь (гастроэнтеролог). В соответствии с данным алгоритмом наряду с ИПП, поддерживающими интрагастральное рН в течение суток на уровне > 4, признано целесообразным применять антациды как необходимый компонент терапии пациентов с эндоскопически позитивной ГЭРБ на всех трех уровнях ее лечения.
В случае если изжога или регургитация возникает эпизодически (1 раз в неделю и реже), предполагается возможность самостоятельного их купирования лекарственными препаратами, обычно рекомендуемыми фармацевтом аптеки, – безрецептурными лекарственными средствами. На этом этапе наиболее приемлемыми являются антациды или альгинаты, но при необходимости могут использоваться ИПП и блокаторы Н2-гистаминовых рецепторов.
На первом этапе (этап самолечения) также возможно использование ИПП (безрецептурная форма). Рекомендуемая доза – 10 мг омепразола 1 раз в сутки. Возможно применение препарата в индивидуальной дозировке (максимальная суточная доза – 2 капсулы омепразола 10 мг). Длительность терапии – 2–4 недели. Если после 2 недель лечения (омепразол 10 мг ежедневно) симптомы не исчезают, рекомендуется обратиться к врачу. Длительность лечения не должна превышать 4 недели. При необходимости дальнейшее лечение должно проводиться только под наблюдением врача. В то же время следует учитывать, что самолечение может в ряде случаев приводить к неполному контролю симптомов заболевания, развитию осложнений или временной маскировки других заболеваний пищевода, в т. ч. и злокачественных новообразований.
Наличие симптомов, причиняющих беспокойство (появление изжоги и регургитации 2 и более раз в неделю), требует обращения к терапевту поликлиники. Терапевт проводит общеклиническое обследование и по возможности исключает другую патологию. На данном этапе алгоритм предусматривает постановку диагноза ГЭРБ без дополнительных исследований (эзофагогастродуоденоскпия, суточная рН-метрия) только на основе типичных клинических проявлений заболевания. В то время как наличие симптомов “тревоги” или атипичных внепищеводных проявлений ГЭРБ является показанием к консультации гастроэнтеролога.
Следует, однако, оговориться: в условиях российского здравоохранения при достаточно небольшой стоимости и доступности эндоскопического исследования во многих случаях им не следует пренебрегать при первичном обследовании в поликлинических условиях.
Современные стандартные схемы лечения пациентов с ГЭРБ должны включать ИПП, при этом их комбинация с препаратами адъювантной терапии (антациды, альгинаты) является более предпочтительной по сравнению с монотерапией антисекреторными средствами. ИПП должны применяться в стандартной дозе 1 раз в день 4–8 недель [19, 34]. При этом не следует забывать о мерах немедикаментозного лечения. В случае недостаточной эффективности терапии можно назначать ИПП в стандартной дозе 2 раза в сутки в сочетании или без адъювантной терапии на 4 недели. Если и эта мера не приносит желаемого результата, необходимо направлять больного к гастроэнтерологу.
Если пациент отвечает на терапию, рекомендуется постепенно снижать дозу используемых препаратов вплоть до их полной отмены. При возникновении рецидива заболевания можно продолжить поддерживающее лечение ИПП в минимально эффективной дозе.
На третьем этапе при оказании специализированной помощи гастроэнтерологом алгоритм предусматривает проведение ЭГДС и других необходимых инструментальных исследований. В отсутствие видимых повреждений слизистой оболочки пищевода и при наличии неэрозивной рефлюксной болезни (НЭРБ) или в случае выявления рефлюкс-эзофагита (РЭ) степеней А или В ИПП и препараты адъювантной терапии назначаются на срок 4–8 недель, а при наличии эзофагита степени С, D длительность терапии должна составлять не менее 8 недель. В случае положительного клинического ответа на проводимое лечение больных с НЭРБ или при эпителизации эрозий пищевода пациентов с РЭ А или В степеней рекомендуется продолжать терапию ИПП в поддерживающем режиме или в режиме “по требованию” в стандартной дозе на протяжении 3–6 месяцев. При наличии РЭ С- или D-степеней необходима еще более длительная поддерживающая терапия, сроки которой строго не установлены.
При негативном ответе на 8-недельный курс антисекреторной терапии вне зависимости от формы ГЭРБ необходимо увеличивать суточную дозу ИПП в 2 раза и добавлять адъювантные средства, если они ранее не применялись, на срок от 8 до 12 недель. Если и эта мера оказалась недостаточной, следует провести дополнительное обследование (суточная рН-метрия, рН/импедансометрия, рН/билиметрия, манометрия) и исключить другие заболевания с похожей симптоматикой.
В случае подтверждения ГЭРБ, рефрактерной к высоким дозам антисекреторных препаратов, необходимо рассмотреть возможность проведения антирефлюксного хирургического вмешательства и дополнительного назначения баклофена [35].
Таким образом, в приведенном алгоритме представлена достаточно четкая последовательность действий по медикаментозному лечению больных ГЭРБ. Отдельно следует подчеркнуть признание авторами этих рекомендаций важности антацидов как существенного компонента терапии на всех уровнях лечения – самолечения, общетерапевтической и специализированной гастроэнтерологической помощи [33, 34].
Стоит отметить, что на сегодняшний момент все большее количество практикующих гастроэнтерологов отдает предпочтение антациду Маалокс, относящемуся к невсасывающимся АЦП с наиболее сбалансированной комбинацией гидроокиси магния и гидроокиси алюминия, сочетающим высокую кислотонейтрализующую активность (40,5 мэкв/15 мл суспензии или 18,5 мэкв/табл.), адсорбирующие, обволакивающие и гастропротективные свойства. Препарат отличают быстрое начало антацидного эффекта и достаточная длительность его действия [15, 27, 34]. Данные свойства препарата позволяют в максимально короткие сроки купировать абдоминальный болевой синдром и изжогу; применение антацида Маалокс в 84,2 % случаев предотвращает их рецидив [36].
Заслуживают внимания результаты проспективного многоцентрового несравнительного открытого исследования эффективности и безопасности антацида Маалокс для больных НЭРБ, проявлявшейся умеренной и выраженной изжогой [36]. На большом клиническом материале (160 больных) было показано, что основное курсовое лечение (8 недель по 1 табл./саше 4–6 раз в сутки через 1–1,5 часа после еды и на ночь) и поддерживающая терапия (8 недель по 1 табл./саше 2 раза в сутки) приводят к полному купированию клинической симптоматики и улучшению показателей качества жизни по шкале SF-36 у 96,7 % пациентов. Превосходный (хороший) эффект от приема антацида составил 72 %. Следует подчеркнуть хорошую переносимость Маалокса, отмеченную во всех исследованиях, проведенных к настоящему времени [36–38].
На данный момент препарат Маалокс выпускается в 4 лекарственных формах:
• таблетки № 20 (по 400 мг гидроксида алюминия и 400 мг гидроксида магния в соотношении 1,0);
• суспензия во флаконах по 250 мл (в 15 мл суспензии 525 мг гидроксида алюминия и 600 мг гидроксида магния в соотношении 0,875);
• суспензия в пакетиках по 15 мл (525 мг гидроксида алюминия и 600 мг гидроксида магния в соотношении 0,875).
• суспензия в пакетиках по 4,3 мл (460 мг гидроксида алюминия и 400 мг гидроксида магния).
Разнообразие лекарственных форм препарата позволяет лечащему врачу более гибко строить процесс персонифицированного лечения конкретного пациента.
Таким образом, современные АЦП занимают важное место в терапии КЗЗ. Безусловным преимуществом антацидов является быстрота действия и способность в кратчайшие сроки купировать клиническую симптоматику. Рационально используя возможности современных антацидов в комбинации с ИПП на пациентах с КЗЗ, можно в короткие сроки добиваться хороших клинических результатов и повышения качества их жизни.



