С 2005 по 2009 г. в Российской Федерации зарегистрировано новых 7885 случаев профессиональных заболеваний (6269 у мужчин и 1616 у женщин). Значительную долю профессиональных болезней составляют пылевые заболевания органов дыхания. Росту заболеваемости пылевыми заболеваниями легких (ПЗЛ) способствуют вредные и неблагоприятные факторы, присутствующие в рабочей зоне дыхания: пыль, аллергены, раздражающие и токсичные вещества в виде газов, дыма, паров.
Еще в 1556 г. Агрикола (Agricola G.), немецкий врач и металлург, в работе “О горном деле и металлургии” описал тяжелые профессиональные заболевания горняков. Позже вышла книга врача и химика эпохи Возрождения Парацельса (T. Parazelsus), “О горной чахотке и других горных болезнях”, в которой дана клиническая картина заболевания горняков, сопровождавшегося лихорадкой, одышкой, кашлем, похуданием. Парацельс (1493–1544) обратил внимание на непродолжительность жизни горняков в результате тяжелых условий труда и частых заболеваний. Сравнительно раннюю смерть Парацельса многие историки связывают с его работой на горно-металлургических предприятиях в Тироле.
Термин “силикоз” был впервые предложен итальянским анатомом Висконти в 1870 г. и до настоящего времени применяется для обозначения своеобразного, в основном узелкового, фиброза легких от вдыхания пыли кремнезема – свободной двуокиси кремния (SiO2).
Термин “пневмокониоз” ввел в 1866 г. F.A. Zenker (от греч. pneumon – легкое, conia – пыль). Этот термин объединяет все многочисленные виды пылевых фиброзов легких [1–3].
В 1930 г. в Йоханнесбурге состоялась первая Международная конференция по силикозу, принявшая его классификацию. Этим силикоз был признан во всем мире как нозологическая форма. Конференция положила начало развитию рентгенологического периода в диагностике ПЗЛ. Ведущая роль рентгенологических изменений в распознавании и классификации пневмокониозов сохраняется и по настоящее время.
Классификация пнемокониозов
В отечественной классификации 1976 г. в зависимости от характера воздействующей пыли выделено шесть групп пневмокониозов: силикоз; силикатозы (асбестоз, талькоз, цементный, слюдяной, нефелиновый, оливиновый каолиноз); металлокониозы (бериллиоз, сидероз, алюминоз, баритоз, манганокониоз, пневмокониозы, обусловленные пылью редкоземельных твердых и тяжелых сплавов); карбокониозы (антракоз, графитоз, сажевый пневмокониоз); пневмокониозы, обусловленные вдыханием смешанной пыли (антракосиликоз, сидеросиликоз, силикосиликатоз); пневмокониозы, обусловленные вдыханием органической пыли (хлопковый, зерновой, пробковый, тростниковый).
В 1996 г. ГУ “НИИ медицины труда” РАМН предложили новую классификацию пневмокониозов, изложенную в методических указаниях № 95/235 Министерства здравоохранения и медицинской промышленности Российской Федерации.
В новой классификации выделено три основные группы пневмокониозов:
- Развивающиеся от воздействия умеренно и высокофиброгенной пыли (с содержанием свободного диоксида кремния более 10 %) –силикоз, антракосиликоз, силикосидероз, силикосиликатоз. Эти пневмокониозы наиболее распространены среди пескоструйщиков, обрубщиков, проходчиков, земледелов, стерженщиков, огнеупорщиков, рабочих по производству керамических материалов. Они склонны к прогрессированию фиброзного процесса и осложнению туберкулезной инфекцией.
- Развивающиеся от воздействия слабофиброгенной пыли (с содержанием свободного диоксида кремния меньше 10 % или не содержащей его) – силикатозы (асбестоз, талькоз, каолиноз, оливиноз, нефелиноз, пневмокониоз от воздействия цементной пыли), карбокониозы (антракоз, графитоз, сажевый пневмокониоз и др.), пневмокониоз шлифовальщиков и наждачников, металлокониозы или пневмокониозы от рентгеноконтрастных видов пыли (сидероз, в т. ч. от аэрозоля при электросварке или газорезке железных изделий, баритоз, станиоз, манганокониоз и др.). Они характеризуются умеренно выраженным пневмофиброзом, доброкачественным и медленно прогрессирующим течением, нередко осложняются неспецифической инфекцией, хроническим бронхитом, что в основном определяет тяжесть заболевания.
- Развивающиеся от воздействия аэрозолей токсико-аллергического действия (пыль, содержащая металлы-аллергены, компоненты пластмасс и других полимерных материалов, органические пыли и др.) – бериллиоз, алюминоз, легкое фермера и другие гиперчувствительные пневмониты. В начальных стадиях заболевания характеризуются клинической картиной хронического бронхиолита, альвеолита прогрессирующего течения с исходом в фиброз. Концентрация пыли не имеет решающего значения в развитии данной группы пневмокониозов. Заболевание возникает при незначительном, но длительном и постоянном контакте с аллергеном.
Международная организация труда (ILO) в 2000 г. пересмотрела предыдущие варианты классификаций пневмокониозов и составила новый, базирующийся на кодировании рентгенологических признаков заболевания. Целью создания международной классификации является стандартизация методов рентгенодиагностики пневмокониозов [7, 8].
Существует три группы факторов, влияющих на характер и степень выраженности реакции легочной ткани на минеральную пыль:
- Концентрация пыли, интенсивность ее экспонирования, длительность контакта (стажа работы).
- Индивидуальная чувствительность к пыли и наличие факторов, предрасполагающих к развитию фиброза.
- Характер пыли, геометрические размеры частиц и аэродинамические свойства.
Известно, что только частицы размером от 0,5 до 5,0 нм способны к проникновению в самые глубокие отделы респираторного тракта, оседанию и накоплению.
Пневмокониозы чаще всего развиваются при выполнении подземных работ, связанных с бурением горных пород, дроблением, размолом, просевом, обработкой и переработкой кварца, гранита, волокнистых материалов. В других видах производства пневмокониозом заболевают рабочие металлообрабатывающей промышленности (обрубщики, формовщики), рабочие асбестообрабатывающих предприятий, фарфоровых, стекольных, абразивных и других заводов. Силикоз – наиболее распространенный из пневмокониозов, возникает от вдыхания пыли кварца (кремнезема), содержащей двуокись кремния в свободном состоянии [2, 6].
Патогенез
В прошлом обсуждались многочисленные теории патогенеза силикоза и других пневмокониозов, из которых наиболее популярными были механическая, химическая, биологическая и пьезоэлектрическая. В настоящее время, согласно иммунологической теории пневмокониозов, можно считать установленным, что силикоз невозможен без фагоцитоза кварцевых частиц макрофагами [2]. Более того, установлено, что скорость гибели макрофагов пропорциональна фиброгенной агрессивности пыли. Гибель макрофагов – первый и обязательный этап в образовании силикотического узелка. Протеолитические энзимы, такие как металлопротеиназы и эластаза, высвобождающиеся из поврежденных макрофагов, в свою очередь также способствуют разрушению легочных структур.
Фаза воспаления сопровождается репаративными процессами, при которых факторы роста стимулируют выработку и пролиферацию мезенхимальных клеток, регулируют образование новых сосудов и эпителия в поврежденных тканях. Неконтролируемые механизмы неоваскуляризации и эпителизации могут легко привести к развитию фиброза [3, 9, 10]. Кроме того, фиброгенные частицы пыли самостоятельно активируют провоспалительные цитокины. Установлена важная роль фактора некроза опухоли α и интерлейкина-1 в развитии силикоза [11]. Обнаружена связь силикоза с системой HLA, возможно определяющей характер иммунного ответа [12].
Клиническая картина и диагностика
Силикоз
Жалобы больных силикозом неспецифичны и скудны: кашель, мокрота и одышка при физической нагрузке [10]. При формировании крупных фиброзных узлов и изменений со стороны плевры появляются жалобы на боли в грудной клетке, покалывания под лопатками. Перкуторный звук укорачивается, а с образованием эмфиземы появляется коробочный оттенок. Аускультативно вначале выслушивается жесткое дыхание, которое сменяется ослабленным по мере нарастания эмфиземы, появляются хрипы.
Ведущим методом диагностики является стандартная рентгенография легких. В рентгенологической классификации выделяют малые и большие затемнения.
I. Малые затемнения характеризуются формой, размерами, профузией (численной плотностью на 1 см2) и распространением по зонам правого и левого легкого:
а) округлые (узелковые):
p – 1,5 мм;
q – 1,5–3,0 мм;
r – до 10,0 мм;
б) линейные:
s – тонкие линейные до 1,5 мм шириной;
t – средние линейные до 3,0 мм шириной;
u – грубые, пятнистые, неправильные до 10,0 мм.
Малые затемнения округлой формы имеют четкие контуры, среднюю интенсивность, мономорфные, диффузно располагаются преимущественно в верхних и средних отделах легких.
Малые линейные неправильной формы затемнения, отражающие перибронхиальный, периваскулярный и межуточный фиброзы, имеют сетчатую, ячеистую или тяжисто-ячеистую форму, располагаются преимущественно в средних и нижних отделах легких. Символы записываются дважды (p/p, q/q, r/r) или (p/q, q/t, p/s).
Плотность насыщения или концентрация малых затемнений на 1 см2 легочного поля шифруется арабскими цифрами: 1 – единичные, легочный бронхо-сосудистый рисунок прослеживается; 2 – немногочисленные мелкие тени, легочный бронхо-сосудистый рисунок дифференцируется частично; 3 – множественные малые затемнения, легочный бронхо-сосудистый рисунок не дифференцируется. Например, 0/0, 0/1, 1/0, 3/3 и т. д. Числитель – основные формы, знаменатель – другие.
II. Большие затемнения (результат слияния округлых затемнений на месте ателектазов, пневмонических фокусов, при осложнении туберкулезом): А – до 50 мм; В – до 100 мм; С – более 100 мм.
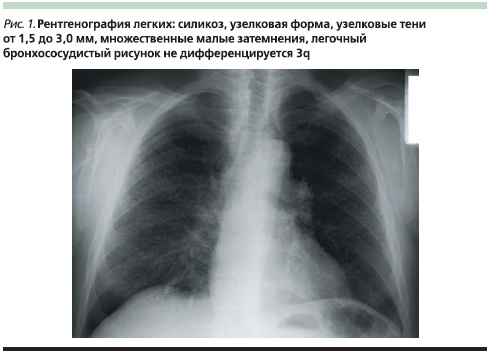
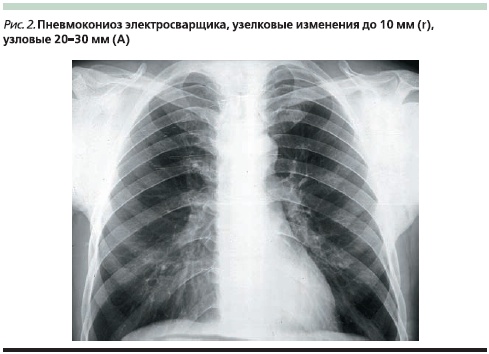
Исходя из рентгенологической характеристики выделяют интерстициальную, узелковую и узловую формы пневмокониозов (рис. 1–2) [4, 9, 10]. Кроме того, в диагностике пневмокониозов, включая силикоз, при сложностях при проведении стандартной рентгенографии легких может использоваться метод компьютерной томографии (рис. 3).

При неосложненном силикозе функция внешнего дыхания нарушается незначительно. С нарастанием диссеминированного процесса в легких, формированием крупных фиброзных полей и эмфиземы выявляются рестриктивные нарушения со снижением жизненной емкости легких и показателей форсированного выдоха. При фибробронхоскопии признаком профессионального поражения бронхиального дерева является обнаружение атрофических процессов со стороны слизистой оболочки бронхов.
По течению можно выделить медленнопрогрессирующий, быстропрогрессирующий, поздний и регрессирующий пневмокониозы. При медленнопрогрессирующем силикозе переход из одной стадии силикоза в другую (чаще из I в II) занимает иногда десятки лет, иногда же признаков прогрессирования фиброзного процесса не обнаруживается вовсе. Обычно в подобных случаях с большой продолжительностью заболевания речь идет об интерстициальной форме силикоза на фоне несколько увеличивающейся в своей выраженности эмфиземы. Узелковые формы силикоза, развившиеся от работы в неблагоприятных условиях труда, могут протекать в виде быстропрогрессирующего процесса с переходом из одной стадии в другую в течение 5–6 лет и даже меньше.
При относительно непродолжительном воздействии больших концентраций кварцсодержащей пыли может иметь место запоздалая реакция на нее с формированием т. н. позднего силикоза. Это особая форма болезни, развивающаяся спустя 10–20 и более лет после прекращения работы с пылью. Стаж работы у этих больных обычно не превышает 4–5 лет.
Осложнениями силикоза, как и любых других видов пневмокониозов, могут становиться хронический бронхит, дыхательная недостаточность, эмфизема легких, туберкулез, рак легких, ревматоидный артрит, склеродермия и др. В частности, имеются экспериментальные данные [4], свидетельствующие о потенцирующем влиянии кремниевой пыли на рост Micobacterium tuberculosis в макрофагальных культурах. Течение туберкулеза на фоне силикотического фиброза чаще неблагоприятное.
Особого описания заслуживает осложнение силикоза суставным синдромом – силикоартрит. Впервые в 1953 г. Каплан обратил внимание на сочетание силикоза с поражением суставов, когда среди 14 тыс. шахтеров угольных шахт Южного Уэлса были обнаружены случаи комбинации силикоза с ревматоидным артритом (синдром Калине–Каплана, т. к. еще до Каплана случай силикоза при картине поражения суставов был описан бельгийским врачом Coline). При сочетании силикоза со склеродермией заболевание называют синдромом Эразмуса – по имени автора, впервые описавшего его.
Асбестоз
Самым опасным и тяжелым по течению пневмокониозом является асбестоз [13], вызванный вдыханием пыли асбеста – волокнистого бесструктурного гидросиликата, стойкого к воздействию высоких температур. Существует шесть типов асбеста, которые используются в промышленности [14], – это хризотил, кроцидолит, амозит, антофиллит, тремолит, актинолит. Пять последних форм относятся к амфиболовому асбесту, который отличается от хризотилового большей токсичностью, фиброгенностью и канцерогенностью.
В настоящее время потребление асбеста исчисляется 5 млн тонн в год (по данным международной статистики). Хризотил составляет 95 % от всей мировой продукции асбеста. Основными материалами, изготовленными из асбеста, являются арматура труб, кровельные покрытия, клепальные изделия, панели для стен и полов, гофрированные и формовые листы, асбестовая бумага для изоляции проводов и труб, тормозные накладки и накладки для сцепления, синтетическая пряжа, шнур, веревки и т. д. [15].
Согласно международным стандартам, предельно допустимой концентрацией асбеста в зоне дыхания рабочего считается одно фиброволокно на 1 см3 воздуха. Санитарногигиенический регламент США допускает не более 0,1 фиброволокна/см3. Решающим для подтверждения наличия асбестоза как профессионального заболевания является обнаружение асбестовых волокон на рабочем месте, а также выявление специфических асбестовых (железистых) телец в биологических средах и тканях организма. Рядом исследований доказана способность асбестовых волокон индуцировать развитие фиброза, рака легкого и плевры [3, 15].
Известняково-доломитовый пневмокониоз
Патологический процесс, вызываемый известняково-доломитовой пылью, развивается в респираторных и бронхиальных структурах легких и в дальнейшем траснформируется в интерстициальный пневмосклероз и атрофический бронхит. При изучении здоровья рабочих, занятых в карьерах и на переработке известняка, рентгеновское обследование выявляет пневмосклеротические изменения в легких, носящие интерстициальный характер, а клинически – фарингиты, бронхиты и эмфизему [16].
Металлокониозы
Пневмокониозы этой группы заболеваний обусловлены вдыханием металлической пыли, как то: бериллия (бериллиоз), железа (сидероз), алюминия (алюминоз), бария (баритоз) и т. д. Наиболее распространенным является сидероз, который развивается у горнорабочих при добыче железа и его переработке, у сталеплавильщиков, газои электросварщиков при работе в замкнутых пространствах и других лиц, имеющих контакт с пылью железа при сварке, нарезке и обработке изделий [17, 18]. Манифестацией заболевания считается появление на рентгенограмме мелкопятнистых теней повышенной плотности, разбросанных по всем легочным полям без образования конгломератов. Несоответствие скудных клинических симптомов отчетливым изменениям на рентгенограмме объясняется непроницаемостью электросварочного аэрозоля для рентгеновских лучей [1, 3, 19]. С прекращением работы в контакте с пылью железа или сварочным аэрозолем все рентгенологические изменения могут исчезать (регрессирующий пневмокониоз).
Бериллиоз развивается от вдыхания труднорастворимых соединений бериллия. Заболевание известно удивительным сходством клинических проявлений и гистологической картины с саркоидозом. Берилий используется в разных сферах современной индустрии, а именно: в самолетостроении и космонавтике, электронике, компьютерных и коммуникационных технологиях. Экспозиция его частиц возможна в ядерной индустрии, где он используется в качестве ускорителя ядерной реакции между ураном и плутонием. Вдыхание высоких концентраций паров бериллия вызывает токсический пневмонит, который часто встречался в 1940–1950-е гг. и приводил к смерти больных [17].
Карбокониозы
Развиваются при длительном контакте с углеродсодержащей пылью (уголь, графит, сажа). Характерным для них является умеренновыраженный мелкоочаговый и интерстициальный фиброз легких. Одним из распространенных заболеваний этой группы является антракоз, вызванный вдыханием дисперсной угольной пыли [12].
Распространенность антракоза (антракосиликоза) среди шахтеров составляет в среднем 12 %, причемсреди тех, кто более 20 лет занят добычей антрацита, болеют около половины. Отличительным морфологическим признаком антракоза является отложение угольной пыли в виде черных очажков в интерстициальной ткани, в сосудах легких или периваскулярно.
При вдыхании фиброгенной пыли, но в меньших концентрациях и при меньшей длительности производственного контакта возможно также возникновение хронического пылевого бронхита, который многие авторы рассматривают как предстадию пневмокониоза (или стадию единой ПЗЛ) [18].
Пневмокониозы приходится дифференцировать от некоторых форм системных заболеваний: ревматоидного артрита, гранулематоза Вегенера, волчаночного васкулита легких и др. (см. таблицу). В этих случаях особенно важно учитывать своеобразие клиниче ской картины ПЗЛ. Необходимо исследование функции внешнего дыхания (ФВД), проведение фибробронхоскопии, стандартной рентгенографии легких, рентгеновской томографии, компьютерной и магнитно-резонансной томографии (при подозрении на сосудистый генез изменений в легких), специфических лабораторных исследований [19]. В особо сложных случаях для уточнения диагноза проводится биопсия легочной ткани и внутригрудных лимфатических узлов [20].
Таблица. Дифференциальная диагностика пневмокониозов с диссеминированными легочными заболеваниями другой этиологии.
Лечение
Специфической патогенетической терапии пневмокониозов не существует. Больным проводят лечение, направленное на снижение воспаления в ткани легкого, улучшение дренажной функции бронхов и элиминацию пылевых частиц [22–25]. Базисную терапию формируют бронходилататоры, поскольку именно бронхиальная обструкция наряду с прогрессированием пневмосклероза играет первостепенную роль в патогенезе и прогрессировании ПЗЛ. Применение бронхолитиков позволяет уменьшать выраженность одышки и других симптомов бронхиальной обструкции примерно у 40 % больных и увеличивать переносимость (толерантность) к физической нагрузке. Выбор той или иной группы бронхолитиков (М-холинолитики – ипратропия бромид и тиотропия бромид, β2-адреноагонисты и метилксантины) и их комбинаций производится для каждого конкретного пациента индивидуально [24, 25].
По данным клинических исследований, β2-адреноагонисты быстро воздействуют на бронхиальную обструкцию, улучшая самочувствие больных в короткие сроки. При длительном применении β2-адреноагонистов к нимразвивается резистентность, но после перерыва в приеме этих препаратов их бронхорасширяющее действие восстанавливается. Метилксантины присоединяют к терапии при недостаточной эффективности первых двух групп препаратов, они уменьшают системную легочную гипертензию и усиливают работу дыхательных мышц.
Муколитики (мукорегуляторы, мукокинетики), антибактериальная терапия показаны очень ограниченному контингенту пациентов с ПЗЛ: их назначают при прогрессировании заболевания, присоединении выраженной бронхиальной обструкции, продуктивного бронхита и развитии его инфекционных осложнений.
Больным с хронической дыхательной недостаточностью проводят постоянную кислородотерапию. Показанием к систематической оксигенотерапии является снижение РаО2 в крови до 60 мм pт. ст. и падение SaO2 < 85 % при стандартной пробе с 6-минутной ходьбой и < 88 % в покое [25]. Предпочтение отдается длительной (18 часов в сутки) малопоточной (2–5 литров в минуту) кислородотерапии как в стационарных условиях, так и на дому. При тяжелой дыхательной недостаточности применяются гелиево-кислородные смеси. Для домашней оксигенотерапии используются концентраторы кислорода, а также приборы для проведения неинвазивной вентиляции легких с отрицательным и положительным давлением на вдохе и выдохе. На всех стадиях течения легочного процесса высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие одышку и усталость. Тренировка дыхательной мускулатуры достигается с помощью индивидуально подобранной дыхательной гимнастики.
Кроме того, показаны общеукрепляющие средства, витаминотерапия, препараты иммуномоделирующего действия. Профилактика ПЗЛ заключается прежде всего в улучшении условий труда, технической модернизации производственных процессов с целью снижения концентрации пыли в рабочей зоне, усовершенствовании средств индивидуальной защиты органов дыхания. Необходимым условием профилактики развития пневмокониоза и его осложнений является повышение качества проведения первичных и периодических медицинских осмотров согласно действующему законодательству.
Информация об авторах:
Бабанов Сергей Анатольевич – доктор медицинских наук, профессор кафедры профессиональных болезнейи клинической фармакологии ГБОУ ВПО “Самарский государственный медицинский университет”.
E-mail: s.a.babanov@mail.ru;
Аверина Ольга Михайловна – клинический ординатор кафедры профессиональных болезней и клиническойфармакологии ГБОУ ВПО “Самарский государственный медицинский университет”



