Цервикалгия (боль в шее) является одним из наиболее часто встречающихся синдромов в клинической практике. По результатам популяционного исследования, проведенного среди 34 902 жителей Дании в возрасте от 20 лет до 71 года, распространенность цервикалгий составила 32 % с возрастным пиком от 35 до 45 лет [1]. К наиболее распространенным причинам болей в шее относят дисфункцию дугоотростчатых суставов, миофасциальный синдром (МФС), дегенеративное поражение позвоночника – грыжу межпозвонкового диска, артроз фасеточных суставов.
Для дисфункции дугоотростчатых суставов характерны:
• тупая (реже острая) боль в шее, чаще по утрам, после сна в неудобном положении (больные нередко говорят, что их “продуло”), боль усиливается при движениях и уменьшается в покое;
• иррадиация боли в затылок, ухо, лицо и висок (при поражении верхнешейного отдела позвоночника) или в плечо, особенно в надлопаточную область (при поражении нижнешейного отдела); иррадиация боли в руку не характерна;
• усиление боли при движениях и ослабление ее в покое.
При осмотре отмечаются:
• напряжение мышц шеи, односторонняя болезненность в проекции пораженного сустава;
• изменения на рентгенограммах отсутствуют [2].
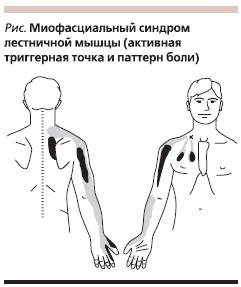
Немаловажную роль в происхождении цервикалгий играет МФС мышц шеи и плечевого пояса. Особое место занимает синдром “грудного выхода” (синдром передней лестничной мышцы, синдром Наффцигера), возникающий в результате рефлекторного напряжения передней лестничной мышцы (ПЛМ), вызванного раздражением нервных корешков при вертеброгенной патологии в шейном отделе, что приводит к развитию МФС. Передняя лестничная мышца натянута между поперечными отростками 3–4-го шейных позвонков и первым ребром. Между мышцей и ребром проходят подключичная артерия и плечевое сплетение, которые сдавливаются при напряжении мышцы. Это приводит к появлению онемения, покалывания и нарушению чувствительности в IV–V пальцах кисти, по внутренней поверхности кисти и предплечья, формированию отека над основанием II–V пальцев и на тыльной поверхности кисти, а также скованности движений в пальцах, усиливающейся в утренние часы. Характерным для данного синдрома являются тоническое напряжение ПЛМ, сосудистые расстройства: похолодание конечности, цианоз, онемение, отечность, исчезновение пульса на лучевой артерии при подъеме руки вверх и наклоне головы в пораженную сторону (проба Адсона). Иногда у больных определяется припухлость в области надключичной ямки, обусловленная обратимым лимфостазом на фоне компрессии лимфатических сосудов (псевдоопухоль Ковтуновича) [3]. При развитии МФС на уровне лестничных мышц важное диагностическое значение приобретает проба на спазм лестничных мышц: максимальный поворот головы в сторону локализации боли и энергичное опускание подбородка в надключичную ямку, что приводит к сокращению лестничных мышц, активации в них триггерных точек (ТТ) и вызывает характерный паттерн отраженной боли (см. рисунок).
МФС ременной мышцы шеи приводит к возникновению болевого ощущения у основания шеи. ТТ пальпируются непосредственно над углом, образованным основанием шеи и надплечьем. Активация ТТ происходит при позном напряжении, связанном с разгибанием шеи и поворотом головы (сон с неудобным положением головы – на подлокотнике дивана, работа за столом с поворотом головы в сторону). Напряжение и формирование ТТ в задней группе мышц шеи – многораздельной и полуостистой мышце – возникают при чтении и работе за столом с согнутой шеей. При этом ограничены наклоны шеи вперед, отмечаются выраженные болевые ощущения в положении лежа на спине. При поражении мышцы, поднимающей лопатку, боль в шее сопровождается ограничением поворотов головы в сторону (чтобы посмотреть назад, пациенты разворачиваются всем телом). Сгибание шеи ограничено только в конце сгибания; разгибание не нарушено.
МФС трапециевидной мышцы развивается при охлаждении, длительном позном напряжении. ТТ в верхней порции трапециевидной мышцы имеют характерный паттерн боли с возникновением цервикобрахиалгии. ТТ в средней порции трапециевидной мышцы вызывают жгучую боль в межлопаточной области. Они активируются при длительном удерживании вытянутых вперед рук (например, при управлении автомобилем). При длительном сидении за столом с наклоном туловища вперед формируются и активируются ТТ в нижней порции трапециевидной мышцы [4]. Симптоматическая грыжа межпозвонкового диска наиболее часто развивается у лиц молодого и среднего возраста, локализуется на уровне С5–С6 и С6–С7.
Болевой синдром при грыжевом выпячивании шейного межпозвонкового диска имеет следующие особенности:
• острое начало после физической нагрузки, неловкого движения или травмы;
• усиление боли в шее и руке при кашле, чихании, натуживании, сдавлении яремных вен (за счет повышения давления в эпидуральном пространстве);
• усиление боли в шее и руке при наклоне головы, при вращении головы в больную сторону с ее запрокидыванием;
• “вынужденное” положение головы с легким наклоном вперед и в сторону, противоположную локализации боли;
• нарушение чувствительности (парестезии) в руке, а иногда и мышечная слабость свидетельствуют о присоединении радикулопатии (диагностические тесты на определение радикулопатии представлены в табл. 1).
Таблица 1. Клиникo-диагностические тесты радикулопатии на уровне шейного отдела позвоночника [5].
Таблица 2. Симптомы и признаки, требующие безотлагательного обследования и лечения пациентов с цервикалгией.
Вклад артроза фасеточных суставов в происхождение болей в шее увеличивается с возрастом.
Особенности болевого синдрома при спондилоартрозе шейного отдела представлены ниже [6]:
• боль в шее провоцируется легкой травмой, неудачным движением, переохлаждением, длительным пребыванием в неудобной позе (в т. ч. во время сна); у части больных отмечается постоянный характер цервикалгий;
• боль усиливается при разгибании шеи и/или наклоне в сторону более пораженного сустава;
• при вовлечении верхнешейных суставов боль иррадиирует в область затылка и лба, среднешейных суставов – в область надплечья и плеча, нижнешейных – в лопатку и межлопаточную область;
• ограничение подвижности шейного отдела, особенно при разгибании; сгибание и ротация, как правило, сохранены; пальпация фасеточных суставов болезненна (обычно с двух сторон);
• выявляются рентгенологические признаки спондилеза (снижение высоты межпозвоночных дисков, остеофиты), артроз фасеточных суставов.
Среди других причин цервикалгий в рамках дегенеративного поражения позвоночника выделяют диффузный идиопатический гиперостоз скелета. При интенсивной оссификации передней продольной связки могут появиться выраженные ограничения подвижности в шейном отделе позвоночника и дисфагия со сдавлением пищевода, а оссификация задней продольной связки на шейном уровне может осложниться миелопатией с тетраплегией [7].
При клиническом обследовании пациента с цервикалгией предложено использовать набор симптомов и признаков, отражающих патологию, требующую безотлагательного обследования и лечения
(табл. 2) [8, 2].
Специальной комиссией по изучению проблемы болей в шее (Neck Pain Task Force, 2008) предложены рекомендации по ведению и лечению пациентов с цервикалгиями (табл. 3, 4) [9]:
Таблица 3. Рекомендации по ведению пациентов с болью в шее (Neck Pain Task Force, 2008).
Таблица 4. Рекомендации по лечению больных с I и II типами цервикалгии (кроме “хлыстовой” травмы)
(Neck Pain Task Force, 2008)
В отсутствие “серьезной патологии” лечение цервикалгии в первую очередь должно быть направлено на купирование болевого синдрома. В программу лечения как можно раньше (в 1–2-й день от начала заболевания) должны включаться НПВС. Огромное значение имеет использование препаратов, обладающих анальгетическими свойствами и способных воздействовать на порочный круг “боль–мышечный спазм–боль”. К числу таких препаратов относится Катадолон (флупиртин) – первый представитель обезболивающих препаратов SNEPCO (Selective NEuronal Potassium Channel Opener), относится к неопиоидным анальгетикам центрального действия. Механизм его действия обусловлен селективной активацией нейрональных калиевых каналов, приводящей к угнетению передачи болевого сигнала, снижению мышечного тонуса, что позволяет предотвращать переход боли в хроническую форму; препарат обладает также нейропроективным действием. Миорелаксирующий эффект Катадолона связан с блокадой передачи возбуждения на мотонейроны и промежуточные нейроны, при этом миорелаксация не сопровождается развитием мышечной слабости и снижением мышечной силы, что актуально для всех больных и особенно больных пожилого возраста. Катадолон не тормозит образования простагландинов, не вызывает побочных эффектов со стороны желудочно-кишечного тракта и почек; при комбинированном применении Катадолона и НПВС отмечается усиление анальгетического эффекта, что позволяет сокращать продолжительность терапии НПВС. Нейропротективный эффект препарата обусловлен блокадой нейрональных ионных кальциевых каналов и снижением внутриклеточного тока ионов кальция. Катадолон не вызывает “синдрома отмены” при применении в течение года. Зафиксированы случаи длительного применения (более 7 лет) без развития серьезных побочных эффектов, что особенно актуально при хронических болевых синдромах. Эффективность Катадолона продемонстрирована в многочисленных рандомизированных клинических исследованиях, в т. ч. в лечении болевого синдрома при дегенеративных заболеваниях позвоночника и МФС [10]. В клинической практике препарат применяется с 1986 г. Катадолон – эффективный и хорошо переносимый анальгетик, предоставляющий новые возможности терапии болевых синдромов. Согласно рекомендациям Немецкой ассоциации по лечению боли, Немецкой ревматологической ассоциации (2000), Катадолон назначают при любых вариантах течения болевого синдрома (табл. 5).
Таблица 5. Алгоритм терапии болевых синдромов в зависимости от варианта течения (Немецкая ассоциация по лечению боли, Немецкая ревматологическая ассоциация, 2000).
Таким образом, алгоритм диагностики и лечения цервикалгий основывается на принципах доказательной медицины с оценкой оптимального варианта лечения в каждом конкретном случае.



