Введение
Анемии определяются как ряд клинических состояний, связанных со снижением гемоглобина (Hb) < 120 г/л и/или гематокрита (Ht) < 36 %, что обусловлено уменьшением количества эритроцитов либо снижением содержания Hb в них [1]. На долю железодефицитной анемии (ЖДА) приходится 70–80 % всех анемий [2], причем у женщин они развиваются чаще, чем у мужчин [3], причиной чего являются обильные менструальные кровотечения [4], зачастую связанные с наличием гинекологических заболеваний [5].
Распространенность ЖДА у женщин детородного возраста в некоторых регионах России достигает 30–60 % [1]. Более частой патологией является латентный дефицит железа [6]. У пациенток с гинекологическими заболеваниями ЖДА – наиболее частое осложнение и, как правило, первое проявление основного заболевания [5]. Наиболее частыми причинами анемии у женщин детородного возраста являются эндометриоз и миома матки [5], уровень снижения Hb при которых определяет тактику лечения основного заболевания [7–9].
Помимо менструальных кровопотерь острые и хронические кровотечения могут возникать в желудочно-кишечном тракте (ЖКТ) [10, 11]. Наиболее опасными состояниями являются язвенные кровотечения при заболеваниях желудка и двенадцатиперстной кишки (ДПК). Другой механизм возникновения железодефицита обусловлен нарушением его всасывания в ЖКТ при заболеваниях желудка и поражении тонкого кишечника различного генеза [1, 12, 13]. ЖДА характеризуются не только снижением уровня Hb, но и уменьшением размера эритроцитов, а также содержания в них Hb; снижением уровня сывороточного железа; нарушениями показателей обмена железа; снижением содержания сидеробластов в костном мозге [10, 14]. Разработаны рекомендации по лечению анемий с применением пероральных и парентеральных препаратов, описаны показания к использованию того или иного метода, сроки их применения [15, 16].
В данной работе представлены больные с гинекологической патологией и заболеваниями ЖКТ, ставшими причиной развития ЖДА. Целями данного исследования явились выявление различий эритроцитарных показателей у больных ЖДА при гинекологических и гастроэнтерологических заболеваниях, оценка прогностических факторов эффективности терапии анемий и разработка диагностических рекомендаций.
Материал и методы
Проанализированы результаты обследования 60 больных для оценки эффективности терапии ЖДА. В исследование вошли 9 мужчин и 51 женщина, в т. ч. 9 беременных, направленных на лечение к гематологу МОНИКИ им. М.Ф. Владимирского в 2009 г. Всем им установлен окончательный диагноз – ЖДА. Все женщины обследованы у гинеколога по месту жительства, всем больным проведена эзофагогастродуоденоскопия, при наличии показаний – колоноскопия. Указанная группа состояла в основном из больных с тяжелыми и среднетяжелыми анемиями, в связи с чем только 14 (23 %) больных были направлены с диагнозом ЖДА. Диагноз установлен на основании исследований уровня гемоглобина (Нb, г/л), эритроцитов (RBC × 1012/л), гематокрита (Нt), цветового показателя (ЦП, ЕД), среднего объема эритроцита (МСV, фл), среднего содержания гемоглобина в эритроците (МСН, пг), количества ретикулоцитов (RET, ‰), сывороточного железа (Fe, мкмоль/л). Эти показатели определялись в клинической и биохимической лабораториях МОНИКИ и были представлены в формате М ± SD, где М – среднее значение признака, SD – среднее квадратичное отклонение. Сравнение параметров красной крови в группах проводилось по данным М ± m, где М – среднее значение признака, m – стандартная ошибка; достоверность определялась по t-критерию Стьюдента.
Результаты
Параметры обследованных групп с ЖДА представлены в табл. 1, из которой следует, что средние показатели Hb у больных соответствовали анемии средней степени тяжести, а у беременных, о которых речь пойдет отдельно, были несколько выше. Число больных с тяжелой анемией (Нb < 70 г/л) и анемией средней степени тяжести (Нb – 70–90 г/л) составило по 18 человек, с Нb > 90 г/л – 15 женщин. Для исследования тяжести анемии в зависимости от причин ее возникновения больные были разделены на четыре основные группы. Группа больных с гинекологической патологией составила 12 женщин, с гастроэнтерологическими заболеваниями – 24 человека (15 женщин и 9 мужчин). Сочетанная патология репродуктивной системы и ЖКТ выявлена у 7 женщин, у 8 женщин причиной возникновения ЖДА явились обильные и продолжительные менструальные кровотечения без патологии со стороны ЖКТ и репродуктивной системы.
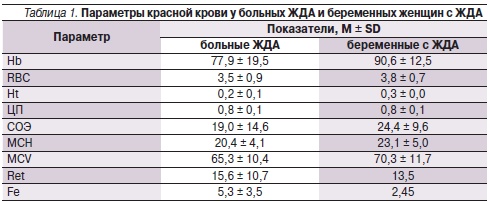
Анализ причин возникновения анемии у направленных к гематологу больных приводит к выводу, что первое место заняли заболевания ЖКТ – у 31 (61 %) человека, у 19 (37 %) женщин выявлена гинекологическая патология. Основной причиной возникновения анемии при заболеваниях ЖКТ явились эрозивный гастрит, а также язвенная болезнь желудка и ДПК, при гинекологической патологии – миома матки, выявленная у 12 обследованных женщин с анемией, что составляет 60 % гинекологических больных. Заболевания желудка и ДПК доказаны у 25 больных, что составляет 78 % от всех заболеваний ЖКТ, в качестве других причин анемии обнаружены дивертикулез толстого кишечника у 2 больных, резекция тонкого кишечника и хронический геморрой.
Как следует из табл. 2, нет достоверной разницы в показателях между группами больных. Во всех группах выявляются низкие показатели Нb, RBC, характеристики эритроцитов. По возрасту группы также были схожими: возраст группы с гинекологической патологией составил 41,4 ± 5,2 года, группы с патологией ЖКТ – 39,2 ± 16,5 года, с сочетанной патологией – 37,0 ± 19,5 года, группы без выявленных заболеваний – 40,6 ± 20,7 года.
Таблица 2. Показатели красной крови (М ± SD) у больных ЖДА в зависимости от группы:
гинекологические заболевания, заболевания ЖКТ, сочетанная патология, без выявленных причин.
Всем больным после установления диагноза проведена терапия препаратами железа. В основном применялись пероральные препараты, при наличии противопоказаний, данных о неэффективности пероральных средств в анамнезе использовали парентеральные препараты. Железосодержащие средства применялись длительно и в максимальных дозах. В качестве таблетированного препарата использовался Сорбифер Дурулес по 1 таблетке (100 мг железа II) 2 раза в день в течение 3 месяцев, для парентеральной внутримышечной терапии применялся Феррум Лек по 1 ампуле (100 мг) в сутки в течение 10 дней с последующим переходом на пероральную терапию; внутривенные инъекции не использовались.
У всех больных был получен эффект от проводимого лечения, который различался как по клиническому эффекту, так и по эритроцитарным показателям. Изменения уровня Hb оценивались через месяц после начала лечения. В зависимости от выраженности ответа на лечение больные были разделены на две группы. Первая – с сильным ответом на лечение включала больных с ростом показателей Нb более чем на 30 г/л. Количество Нb, взятое за основу определения эффективности лечения, соответствует нормальному показателю выработки у здоровых людей в течение месяца.
Вторая группа – со средним и слабым ответом, т. е. ростом уровня Нb от 15 до 30 г/л (половинный эффект) и < 15 г/л соответственно. В первую группу вошли 14 человек: 3 женщины с изолированными гинекологическими заболеваниями, 2 пациентки с сочетанной патологией, 7 человек с заболеваниями ЖКТ и 2 больных без выявленных причин ЖДА. Вторая группа состояла из 13 человек: 10 женщин со средним ответом (в т. ч. 2 пациентки с гинекологической, 3 – с сочетанной патологиями, 5 – с поражением ЖКТ) и 3 женщины с сочетанной патологией и слабым ответом. Из анализа полученных данных следует, что хорошо и удовлетворительно лечится ЖДА и у больных гинекологическими заболеваниями, и с патологией ЖКТ, и в некоторых случаях – при сочетанной патологии. Неудовлетворительный результат терапии препаратами железа наблюдался только у больных с гинекологической и желудочно-кишечной сочетанной патологией, т. е. наличием нескольких причин ЖДА, что выделено нами как первый прогностический фактор ответа на терапию ЖДА.
В первой группе с сильным ответом на лечение выявлен прирост уровня Hb в среднем на 40 г/л (р < 0,001) за счет повышения количества эритроцитов на 1,4 × 1012/л (р < 0,001). Кроме того, после лечения у данных больных снизилось среднее значение СОЭ (р < 0,05), что связано с ростом числа эритроцитов. Во второй группе достоверен только прирост Hb после лечения на 22 г/л (р < 0,05).
Наибольший интерес вызывают различия между группами, выявленные до лечения. В табл. 3 указаны только параметры, наглядно показывающие принципиальные различия эритропоэза двух обследованных групп. Первое важное обстоятельство состоит в том, что группы были одинаковыми по уровню Hb, и это говорит об отсутствии связи глубины ЖДА с перспективами ее лечения. В первой группе достоверно (р < 0,01) было снижено число эритроцитов, в среднем оно составило 2,5 ± 0,8 × 1012/л; при лечении отмечен резкий рост числа эритроцитов до 3,9 ± 0,4 × 1012/л и ретикулоцитов до 30,9 ± 19,5 ‰. Во второй группе средние показатели количества эритроцитов были нормальными и составили 3,8 ± 0,5 × 1012/л; рост числа эритроцитов после лечения не отмечен.
Таблица 3. Показатели красной крови у больных ЖДА разных групп в зависимости от эффективности лечения.
Полученные данные свидетельствуют, что, если на фоне ЖДА происходит снижение количества эритроцитов, существует достоверная вероятность быстрого восстановления уровня Hb после лечения (второй прогностический фактор). Наоборот, при снижении содержания Hb за счет нарушения его синтеза в эритрокариоцитах без изменения высвобождения эритроцитов из костного мозга, лечение ЖДА следует планировать на длительный срок: с учетом данных табл. 3 – более месяца.
Ряду (10 человек) больных проводилось исследование костного мозга в связи с выраженными изменениями в анализе крови, о которых упоминалось ранее. В исследовании выявлено достоверное расширение красного ростка костного мозга у больных с выраженным ответом на лечение (табл. 4).
Таблица 4. Значения прироста Нb в г/л и содержания эритрокариоцитов в %в пунктате костного мозга у больных ЖДА в первый месяц лечения.
Таким образом, третьим прогностическим фактором эффективности терапии ЖДА является количество эритрокариоцитов в костном мозге.
Полученные данные свидетельствуют о том, что у больных тяжелой или среднетяжелой ЖДА при расширении красного ростка в связи с нарушением механизмов созревания клеток костного мозга терапия препаратами железа высокоэффективна и сопровождается ростом уровня Hb через месяц более чем на 30 г/л, достоверным ростом числа эритроцитов и повышенным высвобождением ретикулоцитов в периферический кровоток. При “блоке эритропоэза”, т. е. сужении красного ростка костного мозга ввиду нарушения пролиферации эритрокариоцитов у больных ЖДА, терапия препаратами железа малоэффективна; в ряде случаев не отмечается достоверного прироста Hb, не выявляется рост числа эритроцитов и ретикулоцитов. Итак, в отсутствие эффекта от терапии препаратами железа, при первоначальном снижении процентного содержания эритрокариоцитов в костном мозге и высоком уровне эритроцитов в периферической крови на фоне низкого содержания Hb в них до начала терапии, при наличииболее двух заболеваний, которые могут привести к развитию железодефицита, необходимо решать вопрос о назначении препаратов рекомбинантного эритропоэтина, трансфузионной терапии эритроцитарной массой в зависимости от состояния больного, тяжести анемии и показаний к хирургическому лечению при выраженных маточных или желудочно-кишечных кровотечениях.
В анализ были включены показатели красной крови 9 беременных женщин, направленных к гематологу со сниженным уровнем Hb. Одна женщина находилась в первом триместре беременности, четыре – во втором, еще четыре – в третьем. Всем больным после обследования был установлен диагноз ЖДА. Существенных различий в показателях красной крови в зависимости от срока беременности отмечено не было (табл. 5). Следующим этапом нашей работы была оценка эффективности терапии ЖДА в зависимости от срока беременности. Лечение анемии проводилось препаратами железа как перорально, так и парентерально.
Таблица 5. Средние значения показателей красной крови у беременных в зависимости от сроков беременности.
В отличие от группы больных с гинекологическими и гастроэнтерологическими заболеваниями у беременных применялись более длительные сроки лечения. Пациентка, обратившаяся в I триместре, получала терапию препаратом Сорбифер Дурулес по 1 таблетке 2 раза в день в течение 5 месяцев. Женщины, обратившиеся в II и III семестрах, получали Сорбифер Дурулес по 1 таблетке 2 раза в день до родов или Феррум Лек 15–20 внутримышечных инъекций, или Венофер 5 или 15 внутривенных введений до родов. Вид лечения определялся уровнем Hb (при Hb > выше 100 г/л только пероральные препараты, < 80 г/л – только парентеральные).
Как оказалось, ни в одном случае лечение ЖДА у беременных не привело к выраженному ответу. Максимальный прирост уровня Нb выявлен у беременной с ЖДА, обнаруженной в первом триместре, – 21 г/л (до 124 г/л). В остальных случаях прирост составлял 4–12 г/л. Полученные данные позволяют утверждать, что терапия ЖДА при беременности не обеспечивает сильного ответа и зависит от сроков беременности. Только при начале лечения в первом триместре возможно добиться нормализации показателей Нb. Всем беременным показана коррекция показателей красной крови даже при минимальном снижении уровня Нb и при наличии латентного дефицина железа. Терапия препаратами железа должна начинаться в максимально ранние сроки беременности и заканчиваться только перед родами, что позволит получить максимальный эффект от лечения.
Выводы
Выделено три прогностических фактора эффективности терапии ЖДА. Лечение малоэффективно при наличии сочетанной патологии женской половой системы и желудочно-кишечного тракта, в отсутствие сниженного количества эритроцитов в периферической крови и выраженной их гипохромии, при сужении эритроцитарного ростка костного мозга. Уровень гемоглобина не является прогностическим фактором при лечении ЖДА.
Терапия тяжелых и среднетяжелых форм ЖДА должна проводиться более месяца. Способы введения лекарственных препаратов определяются в зависимости от клинической картины заболевания.
У больных ЖДА тяжелой степени при неэффективной терапии препаратами железа необходимо решать вопрос о трансфузионной терапии эритроцитарной массой или введении рекомбинантного эритропоэтина. Всем беременным показана коррекция показателей красной крови даже при минимальном снижении уровня Нb и при наличии латентного дефицина железа. Терапия ЖДА эффективна только в первом триместре. Проводиться лечение должно длительно, заканчиваться – только перед родами, что позволит получить максимальный эффект от лечения.
Информация об авторах:
Стуклов Николай Игоревич – кандидат медицинских наук, врач-гематолог. Московский областной
научно-исследовательский клинический институт им. М.Ф. Владимирского.
Тел. 8 (495) 681-36-76, e-mail: stuklovn@mail.ru;
Луговая Елена Олеговна – заведующая клинико-диагностической лабораторией. Московский областной
научно-исследовательский клинический институт им. М.Ф. Владимирского.
Тел. 8 (495) 681-36-76;
Леваков Сергей Александрович – доктор медицинских наук, профессор, заведующий кафедрой акушерства
и гинекологии ФГОУ “Институт повышения квалификации” Федерального медико-биологического агентства.
Тел. 8 (495) 344-36-05, (495) 439-47-04



